Diagnostic accuracy of STAF, LADS, and iPAB scores for predicting paroxysmal atrial fibrillation in patients with acute cerebral infarction
- Clin Cardiol. 2018 Dec;41(12):1507-1512. doi: 10.1002/clc.23080. PMID: 30251368
これまでにも医学生さんからの雑談から多くのことを勉強させていただいていましたが,「先生はiPABスコアって使われますか?」という質問をされて,また一つ賢くなりました。
実はiPABスコアというもの自体は今回紹介するわけではないのです。
これは,日本人が開発した臨床スコアで,急性期脳卒中患者に発作性心房細動があるのかという予測を立てるために開発されたスコアです。
慢性心房細動を持たない急性脳卒中患者5000人に多変量解析を行い
①不整脈の既往,または抗不整脈の使用 3点
②左房拡大(40mm以上) 1点
③BNP(50 pg/mL 以上 1点,90 pg/mL 以上 2点,150 pg/mL 以上 3点)
iPABスコア2点以上の場合,感度93%,特異度71%
4点以上の場合,感度60%,特異度95%
という結論になったものです。
ここでいう不整脈というのは上室性期外収縮や,QTc感覚の延長などと言われています。

元文献を読むと,男性,高齢,僧帽弁異常は有意ではなかったようで,左房拡大もちょっと微妙な印象ですね。


このグラフだと3, 4点以上だと探したくなりますね。
他のスコアとの検証もされています。

余談
そもそもこのようなスコアが必要になる背景に,原因が不明な脳塞栓であるESUS(Embolic stroke of undetermined sources)というものがあります。
頻度は,脳梗塞全体の15%ともいわれ,①画像上非ラクナ梗塞であること,②脳梗塞近位部の動脈が 50%以上の狭窄がないこと,③主要な心内塞栓源がないこと,④その他の特殊な脳卒中の原因がないことを証明する必要があります。
https://www.jstage.jst.go.jp/article/jstroke/39/6/39_10501/_pdf/-char/ja

一方でESUSの原因として最も多いのが発作性心房細動であり,他にも以下があります。

ESUSを疑ったらPAF探しなのは言うまでもありませんが,悪性腫瘍に伴うTrouseau症候群,非細菌性血栓性心内膜炎(nonbacterial thrombotic endocarditis: NBTE)や,頸動脈狭窄などのアテロームプラークが剥がれて塞栓となる動脈原性塞栓も注意すべきですが,大動脈弓部の4mm以上のプラークの評価には経食道心エコーが必要になります。また,奇異性脳塞栓症も重要です。一般剖検において卵円孔開存の有病率は26%ともいわれており,卵円孔開存に加えて静脈内血栓や肺塞栓が合併していなければ奇異性脳塞栓症とはいえないですが,経食道心エコー検査のマイクロバブルテストで右左シャントがあったり,下肢静脈エコーで深部静脈血栓を証明したり,造影CTで肺塞栓を証明できないかを探す必要があるわけです。また,脳幹 branch atheromatous disease(BAD)やWallenberg症候群もESUSの基準を満たす場合がありますが,やはり原因検索は重要です。
話がずれましたが,PAF探しです。
ホルター心電図で6%,1週間の心電図モニターで22%に発作性心房細動を見つけると言われています。
Higgins P, MacFarlane PW, Dawson J, et al: Noninvasive cardiac event monitoring to detect atrial fibrillation after ischemic
stroke: a randomized, controlled trial. Stroke 44: 2525–2531,
2013
ホルター心電図の感度が低いため,心電図モニターを使いましょうと習った方は多いと思います。最近だと,心筋イベントモニタリングやPAFモニタリングデバイスにより検出される研究も紹介されています。
Higgins P, Macfarlane PW, Dawson J, et al. Noninvasive cardiac event monitoring to detect atrial fibrillation after ischemic stroke: a randomized, controlled trial. Stroke
2013;44:2525-2531.
Sanna T, Diener HC, Passman RS, et al. Cryptogenic stroke and underlying atrial fibrillation. N Engl J Med 2014;370:2478-2486.
https://www.nejm.org/doi/full/10.1056/nejmoa1313600
ちなみに,ここでいうCryptogenic strokeというのが潜在性脳卒中という概念で,結局はその多くがESUSだったので2014年に別に提唱されたと言われています。
発作性心房細動の検出に関しては,CRYSTAL AF試験やEMBARACE 試験などもあるので先述のレビューを参照してください。
https://www.jstage.jst.go.jp/article/jstroke/39/6/39_10501/_pdf/-char/ja
CRYSTAL AF 試験は,植え込み型心電図記録計によって AF 検出頻度を検討した試験で,24 時間以上の心電図モニタリング検査でAFが検出されなかった脳梗塞例において 6 カ月間で 8.9%,12 カ月間で 12.4%,36 カ月間で 30.0%に AF が観察されたという結果です。
またEMBARACE 試験はイベント検出型体外装着式心電図記録計と通常の 24 時間 Holter 心電図の AF 検出を比較した試験であり,90 日以内の AF 検出率は体外装着式群で 16.1%,通常 Holter 群で 3.2%と有意差をもって AF 検出率は体外装着式群で高く認めています。
そんなiPAB scoreが有用だということは分かったのですが
他のスコアにはどのようなものがあるのかを探ってみたくなりました。
そんなときに見つけた論文がこちら。
この研究では,急性期脳梗塞患者のPAFの予測ツールとして,STAF,LADS,iPABスコアを比較したようです。
背景と目的
急性脳梗塞患者の心房細動を予測するために,心房細動を対象としたスコアリングシステム(STAF),左心房径,年齢,脳梗塞の診断,喫煙状況(LADS),不整脈や抗不整脈薬の使用歴,心房拡張,脳性ナトリウム利尿ペプチドの上昇(iPAB)によって識別されるスコアが提案されているが,その相対的な精度は明らかではない。本研究は,急性脳梗塞患者の発作性心房細動(PAF)を予測するために,STAF,LADS,iPABの各スコアを比較したプロスペクティブ・スタディである。
方法
恵州市立中央病院神経科において、2016年の1年間、急性脳梗塞患者(n=744、男性495人、女性249人、年齢65±12歳)を連続的に登録した。患者は3カ月間追跡した。PAFを予測するためのSTAF、LADS、iPABスコアの感度、特異性、受信者動作特性曲線下面積(AUC)、および最適なカットオフポイントを算出した。
結果
744名の患者のうち、37名がPAFを発症していた。STAF、LADS、iPABスコアのPAF予測のAUCは、それぞれ0.87、0.79、0.84であり、4点でカットオフした場合、感度は73%、70.3%、83.8%、特異度は92.1%、82.2%、77%であった。
結論
STAF,LADS,iPABの各スコアは,急性脳梗塞患者のPAFを十分に予測することができた。STAFは他の項目よりも優れた診断能力を有していた。
先程の研究では,iPABスコア4点以上の場合,感度60%,特異度95%でしたが,こちらの研究では感度83.8% 特異度77%であったようです。AUCが最も高かったのはSTAFというスコアでした。
ではSTAFやLADSというのはどのようなスコアなのでしょうか
storing system for targeting AF (STAF)は2011年にSuissaらが開発されました。STAFスコアが5点以上の場合、PAFを予測する感度は90%、特異度は77%でした。
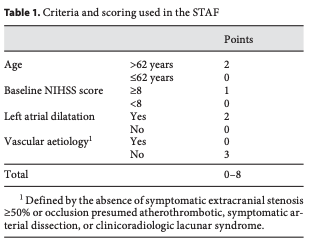 年齢62歳以上は2点,NIHSS 8点以上は1点,左房拡大あれば2点,血管性の病因がなければ3点で測定されるようです。ちなみに血管性の病因とは50%以上の動脈狭窄,アテローム血栓性と推定される閉塞,症候性動脈解離,ラクナ梗塞がないことで定義されます。
年齢62歳以上は2点,NIHSS 8点以上は1点,左房拡大あれば2点,血管性の病因がなければ3点で測定されるようです。ちなみに血管性の病因とは50%以上の動脈狭窄,アテローム血栓性と推定される閉塞,症候性動脈解離,ラクナ梗塞がないことで定義されます。

これは入院時に情報が揃っているのでわかりやすいですね。
LADSスケールは2010年にMalikらにより開発されました。
左心房径(35mm以下0点,35-44mm 1点,45mm以上2点)、年齢(60歳未満 0点,60-79歳 1点,80歳以上 2点)、脳卒中診断(TIAは0点,脳卒中は1点)、喫煙状況(ありは0点,なしは1点)でスコアリングし,LADSスコアが4点以上の場合,PAFを予測する感度は85.5%,特異度は53.1%です。




喫煙歴がないかどうかも参考になるというのは新鮮でした。
そして先述のiPABですが,不整脈の既往や抗不整脈薬の使用、心房拡張、脳性ナトリウム利尿ペプチドの上昇でした。こうしてみると,不整脈の有無や抗不整脈薬の使用やBNPを採用しているのはなかなか珍しいと思います。1つのスコアリングだけ見ていても,臨床的なカンは身につかないですね。勉強になります。スコアリングにこだわらなくても,これらの所見を確認しておくことは意味があると思いました。
さて,本題の研究の患者についてですが
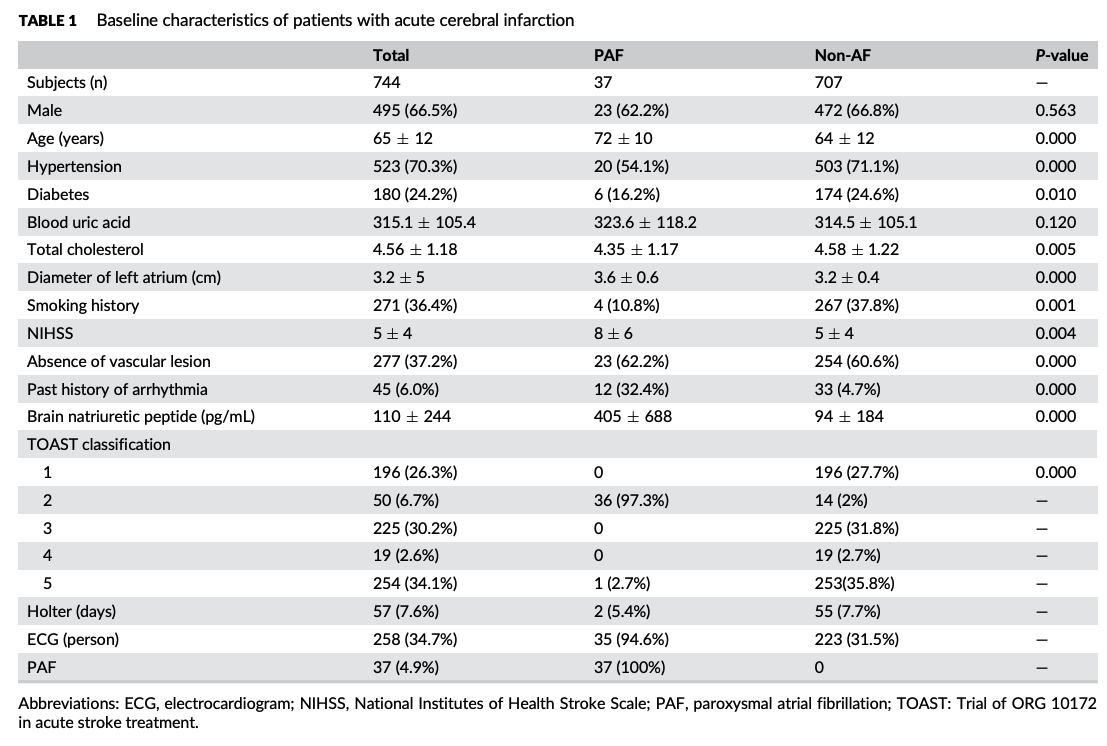
上記3つの研究と大体は患者層が近いようですが,AFの有病率がLADSスケールのものよりも低めで,慢性心房細動と発作性心房細動を明確に分けていること,急性期脳卒中に一過性脳虚血発作を含めていることが異なります。本研究のほうが純粋な急性期脳卒中で慢性心房細動が見られなかった患者から発作性心房細動を拾えることになります。
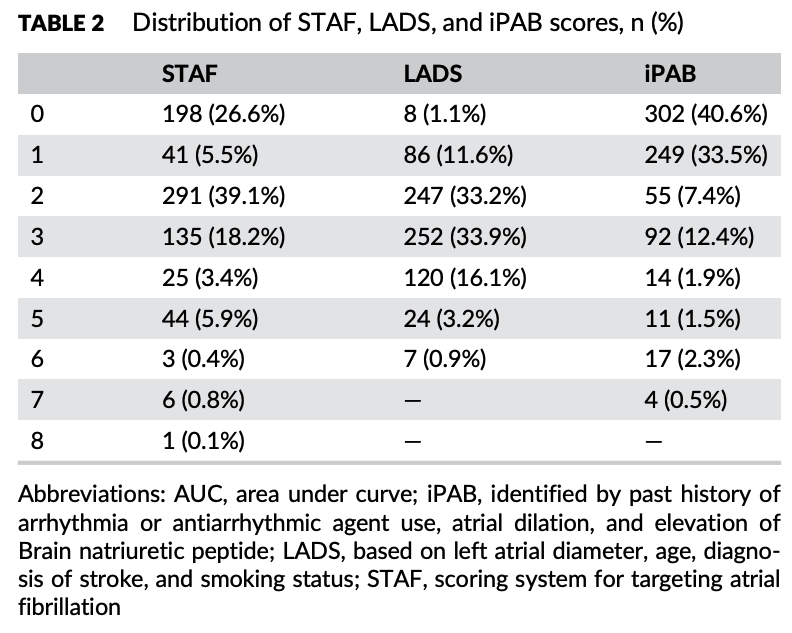
この表が何となく違和感。なんでiPABのスコアがめちゃくちゃ低いんだろう。
0点と1点ばかりじゃないか。なにか恣意的なものを感じる。
悪い結果になるのが目に見えているような気がします。

こうしてみるとSTAFに軍配が上がっていますね。
意外とiPABも健闘していました。
ディスカッションだけ読んでおきましょう。
患者が中国人であるので,アジア人としては当てはめやすそうです。
研究の限界は,患者の42.3%しかAFのフォローを完遂できていないことでした。(ECG,ホルターが42.3%しか行われていない)
また同様の理由でPAFも追跡できていないということになります。
そして,ベッドサイドモニターでの監視も1日〜180日とばらつきが大きいため,十分AFの有無を区別できていないかもしれないということでした。
→それって診断の論文において結構致命的なのでは?と思ってしまいます。
STAFスコアのAUCは0.87で最適なカットオフは4点だったようです(感度73% 特異度92.1%)もともとの研究ではAUC 0.907 でカットオフは5点だと感度90% 特異度77%でした。この結果のズレは,患者の中でAFを有していた割合が本研究では10.3%であったのに対して,STAFスコアの研究では29%と高かったことが関係しているかもしれません。心房細動の有病率で検出率が変わりますし,動脈硬化が多いかどうかも関係していると思われます。またSTAFスコアは心原性脳塞栓かどうかを分けることにも役立つようです。AUCは0.98で,5点以上の場合は感度90%特異度95%でした。
→同じことをいいますが,AFの有病率が低すぎるのは単に見つけられなかっただけではないのかなと思いました。
本研究でのiPABではスコアが0点が40.6%,1点が33.5%と偏っていたのも関係しているかもしれない。その理由として,不整脈の定義が付けられず,抗不整脈薬の確認ができていなかったこともあるかもしれないとしています。電子カルテがなかったので把握できなかったとしています。
→データの欠落のせいでiPABの方がSTAFより低いというのはあまり納得行かないですが,むしろ不整脈があるかどうかや薬剤を確認することを意識すべきですね。
そして,身も蓋もないですが,どのスコアリングもAUCは0.794〜0.872とそこまで高くはなく,診断精度がそこまで優れているものではないと感じました。
この論文を参考にするとiPABよりもSTAFということになりますが,そもそもAFの検出精度に疑問があるのと,不整脈や薬剤など患者情報が不十分なことが関与している事がわかりました。とはいえ,既存のスコアリングをアジア人に当てはめて検証してくださったのは意味のある研究と思いました。