Therapeutic-induced hypertension in patients with noncardioembolic acute stroke.
Neurology. 2019 Oct 23. PMID: 31645472 DOI: 10.1212/WNL.0000000000008520
最近、褥瘡ブログと思われがちだったのですが、今回も非褥瘡系です。
しかも家庭医療もあまり関係ないです。すいません。
いまだにこのブログの方向性が見えていないですが
とにかく面白かった論文を紹介します。
Neurology. 2019 Oct 23にTherapeutic-induced hypertension in patients with noncardioembolic acute stroke. という論文のタイトルを見ただけで思わず読んでしまいました。簡単に言うと『非心原性急性脳梗塞に高血圧を誘発させるとどうなるか』という研究です。
脳卒中診療ガイドライン2019でも、予防の降圧目標は140/90 mmHg、糖尿病なら130/80 mmHg、高齢者なら150/90 mmHgを考慮しても良いと記載されています。http://www.jsts.gr.jp/img/guideline2015_tuiho2019_10.pdf
つまり、予防のために血圧を下げましょうということです。
では発症した時はどうするのかというと、確か脳卒中診療ガイドライン2009では急性期脳梗塞は、収縮期血圧>220mmHgまたは拡張期血圧>120mmHgの高血圧が持続する場合や、大動脈解離・急性心筋梗塞・心不全・腎不全などを合併している場合に限り、慎重な降圧療法が推奨されていました。
http://www.jsts.gr.jp/guideline/007_008.pdf
これは脳卒中治療ガイドライン追補2019でも変わっていません。
ここで急性期と慢性期の定義をしなければならないのですが、文献的には慢性期脳梗塞は発症1か月以降、急性期は1-2週間以内で、その間は全身状態や病態によってまちまちです。細かいことを言うと、いつから降圧を開始するのかとか、どこまで下げるのかとか、両側頚動脈高度狭窄や脳主幹動脈閉塞の場合は特に下げすぎないようになどというお話もありますが、そのぐらい揺れ動いているというわけです。
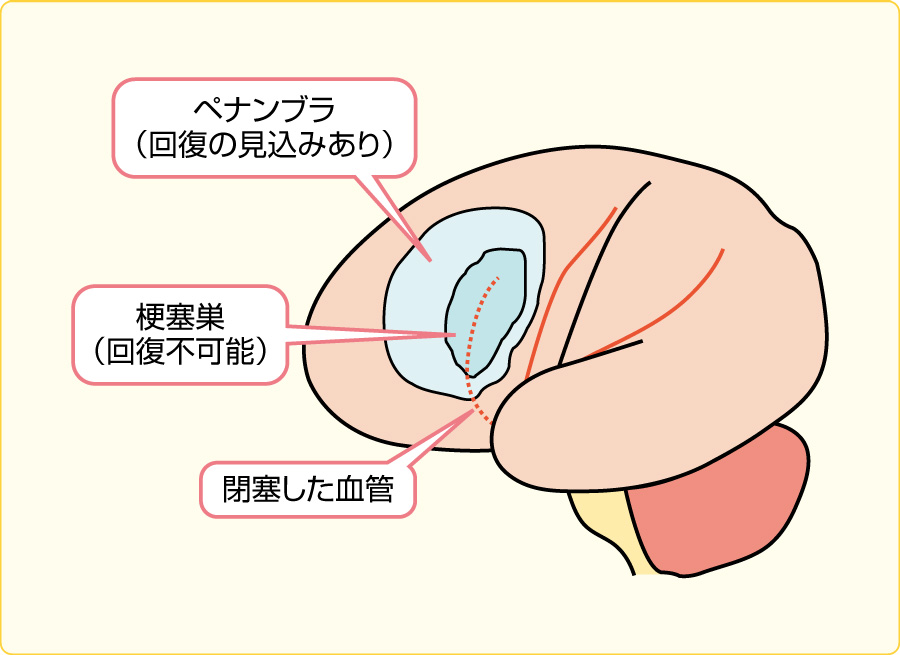
脳梗塞診療においてはペナンブラという、脳梗塞になってしまったところの周辺の組織をいかに救っていくかというところがポイントになるのですが、血圧をどうしたらペナンブラを救えるのか、下げすぎないほうがいいなら、では逆に血圧を高めにするとどうなるのでしょうか?という発想の安全性と有効性について調べた研究です。
要約
目的 急性期脳梗塞患者の誘発高血圧の安全性と有効性を評価します。
方法 この多施設無作為化臨床試験では、急性非心原性脳梗塞患者で血行再建療法の不適格者に対して行われました。発症してから24時間以内の脳卒中入院患者がコントロールにランダムに割り当てられ(1:1)介入群では、フェニレフリンが静脈内投与され収縮期血圧(SBP)を最大200 mm Hgまで増加させました。一次エンドポイントは早期の神経学的改善(最初の7日間でNIHSSが2ポイント以上減少)。二次エンドポイントは、90日以内でmRSで0〜2であることです。有害事象には、症候性頭蓋内出血/浮腫、心筋梗塞、および死が含まれます。
結果 修正ITT解析では、76および77人の患者が介入に含まれました。年齢および初期脳卒中重症度の調整後、誘発高血圧は一次(オッズ比2.49、95%信頼区間[CI] 1.25–4.96、p = 0.010)および二次(オッズ比2.97、95%CI 1.32–6.68、p = 0.009)有効性エンドポイントの発生を増加させました。介入群の67人(88.2%)の患者が高血圧誘発期におけるNIHSSスコアの≥2ポイントの改善をみとめました(平均SBP 179.7±19.1 mm Hg)。安全性の結果はグループ間で有意差はありませんでした。
結論 血行再建療法の不適格であった非心原性性脳梗塞の患者では、フェニレフリン誘発性高血圧は安全であり、初期の神経学的改善と長期的な機能的自立を認めました。
はじめに
脳卒中は、成人の死亡および障害の主要な原因の1つです。急性期脳梗塞の承認された治療法には、組織プラスミノーゲン活性化因子による静脈血栓溶解(IVT)およびステントリーバーによる血管内治療(EVT)があります。ただし、IVT / EVTが必要な限られた時間枠で実施され、脳卒中のうち血管再生療法の対象となるのは少ないです。加えて、大きな血管閉塞(LVO)を持つ患者は血行再建療法の恩恵を受けます。神経保護剤は再疎通の幅を広げることがあります。治療と虚血性脳による神経細胞死の予防傷害、これまでに臨床研究で達成された神経保護剤はありません。さらに、抗血栓薬剤(例、抗血小板療法または抗凝固療法)は広く急性脳梗塞の患者に使用され、再開通と側副血行路の効果は限定的です。
側副路強化戦略は特に脳梗塞で血流血行再建療法の不適格者の復元に重要です。提案された側副路強化戦略には、横たわる姿勢、外部カウンターパルセーション、部分大動脈閉塞、蝶形骨口蓋神経節刺激、緊急バイパス手術、および一酸化窒素、エリスロポエチン/栄養因子による治療、そしてアルブミンがあります。しかし、大規模なものはほとんどなく、急性の患者におけるランダム化比較試験では、その多くは否定的な結果をもたらしました。
30年以上にわたって、研究者は脳血流を増加させる薬物誘発性高血圧を急性脳梗塞の患者に適応できないかと考えていました。いくつかの小さなレトロスペクティブまたはパイロット研究は、α-アドレナリン作動薬(例、フェニレフリンまたはノルエピネフリン)で高血圧が誘発することを実証しており、実現可能で安全です。急性脳梗塞患者の神経的欠陥を改善するかもしれません。ただし、サンプルサイズが小さく、該当・除外基準が多様でした。そこで今回、安全性と有効性を評価する多施設ランダム化比較試験を実施しました。私たちは薬物誘発性高血圧は良好な臨床結果をもたらす深刻な合併症の少ない治療であると仮定しました。
方法
研究デザインと観察
急性非心原栓性脳梗塞に対する高血圧誘発治療の安全性と効果の研究(The Safety and Efficacy of Therapeutic Induced Hypertension in Acute Non-Cardioembolic Ischemic Stroke (SETIN-HYPERTENSION) trialは多施設、前向き、無作為化、非盲検、盲検エンドポイント試験登録済みである治療誘発性高血圧症の安全性と有効性の研究です。(identifier: NCT01600235).
この研究の主な目的は、急性期非心原性脳梗塞患者における誘発高血圧の有効性と安全性を評価することです。対象は韓国の8つのサイトから2012年6月から2017年12月の間に登録された患者でした。独立したデータと安全性実行委員会に報告された監視委員会安全性の結果を定期的に評価しました。
全体的な研究の実施について、標準プロトコルの承認、登録、および患者の同意治験は適切な国家規制により承認された当局と各部の関連する委員会としました。すべての参加者は書面による情報提供を受けた同意を得ていました。
調査対象
症状発症から24時間にMRIでDWI高信号を確認された急性脳梗塞患者と入院中の進行性の脳梗塞患者に適格性についてスクリーニングされました。資格基準基準は次のとおりでした:(1)非心原性が原因である、(2)主要な神経学的欠損の存在(ベースラインNIH脳卒中スケール[NIHSS]スコア4〜18ポイント)、および(3)の再疎通療法(IVTまたはEVT)が不適格、または進行性脳梗塞である。進行性脳梗塞は症状に基づいて定義されました(NIHSSスコアの2ポイント以上の増加、罹患した上肢の運動スコアの増加を除く)入院中および下肢の存在24時間以内に行われるDWIの新しい病変または梗塞の悪化の期間です。主要な除外基準は次のとおりです。再開通療法(IVTまたはEVT)が優先される; 収縮期血圧(SBP)> 170 mm Hg; 出血性梗塞のリスクが高い(Gradient Echoで3つ以上の皮質微小出血エコー画像、脳動脈解離、または未破裂動脈瘤); DWIの大脳皮質梗塞(中大脳動脈領域の半分以上); 認知機能の低下; 重症不整脈の既往、冠動脈疾患、うっ血性心不全、または肥大型心筋症です。心源性脳塞栓の病因は、初回の心電図、心臓酵素の上昇最初の血液検査の調査、心電図モニター、経胸壁または経食道心エコー、および拡散病変パターンなどで見つけた心房細動または急性心筋梗塞があります。
ランダム化とマスキング
コンピューターによるブロック単位のランダムシーケンスを使用して、参加者を介入にランダムに割り当てました。治療による高血圧グループまたはコントロールグループ(最善医療)を1:1の比率で割りつけました。ランダム化センターごとに階層化され、各センターは、密封された不透明な封筒に保管されていました。ランダム-個別化は、それぞれの独立した研究員によって行われました。
手順
本研究では、選択的α作動薬のフェニレフリンが治療薬に選択されました。最も一般的に研究されており、急性脳卒中に対する血圧上昇効果が高いため、治療の効果を研究するための最適な薬剤です。脳血管においてα1-受容体の密度が少なく、末梢血管収縮を血圧を上昇させるのみで、薬剤による直接的な脳血管攣縮がないのが特徴です。
介入群では、フェニレフリン(0.12 mg / mL)は20%が注入されるまで静脈内注入(初期投与量10 mL / h)ベースラインSBPの折り目が達成され、その後投与量が30〜60分ごとに増加します(最大160 mL / h)。安全上の懸念から、収縮期血圧(SBP)は200 mm未満に維持されました。点滴中に、NIHSSスコアの大幅な改善が見られる(2ポイント以上)またはSBPが200 mm Hgに達するように調整しました(図1)。

神経学的改善時のSBP値を上限SBP閾値と記録しました。誘発高血圧に関する権限は医師の裁量で決定され、少なくとも24時間の期間が推奨されました。適応には24時間以上かかる場合があります。フェニレフリンはレスポンダーは神経症状の安定して24時間後にゆっくりと漸減し(10 mL / h)、上限SBPでも反応がないノンレスポンダーでは最大量あるいは上限SBPで60分後にゆっくり漸減しました。漸減期にすると臨床的悪化が観察することがあれば、SBPを徐々に増加させるように再誘導され神経学的改善の閾値を測定しました。
アウトカム
有効性の主要エンドポイントは早期の神経学的改善です。これは少なくとも0日目と7日目のNIHSSスコアの2点の改善と定義されました。二次効果エンドポイントは臨床症状の改善です。ランダム化後の90日後のmRSで0〜2の状態と定義します。主要な安全性のアウトカムには、頭蓋内出血または脳浮腫による症状(NIHSSスコアの増加を引き起こす臨床的悪化4ポイント以上)、心筋梗塞、およびランダム化後90日までの何らかの死亡としました。二次的な安全性アウトカムには7日目のフォローアップMRIで無症候性出血性変化、頭痛を含む副作用、不整脈、胸痛、排尿障害、または生命にかかわらない消化管出血としました。
統計分析
必要なサンプルサイズが得られました。グループあたり80人の患者です。ITT解析に従って分析を行いました。ピアソンのχ 2回の検定を、またはフィッシャーの正確確率検定をするために使用しましたカテゴリ変数、スチューデントt検定またはMann-WhitneyUテストは連続変数に使用されました。プライマリおよびセカンダリエンドポイントを推定するために適合した無条件ロジスティック回帰モデルを使用しました。
結果
SETIN-HYPERTENSION triaのスクリーニングを受けた4,310人の患者のうち、2012年6月1日から2017年12月15日の間で、160人の患者が募集され、27名が選択基準を満たしました。スクリーニングプロファイルの詳細は図2に要約されています。

2グループ(80グループあたり)。7人の患者(介入群は4名で対象群は3名)は脱落され分析から除外されました。修正ITT解析は76名の誘発性高血圧群の患者と77名の対象群に行いました。ベースラインの特性を表1に示します。


介入群の患者は若い傾向がありました(62.7±12.9対69.9±12.3年、p = 0.003)、存在する可能性が高かった進行性脳卒中(40.8%対23.4%、p = 0.021)、およびLVOを持っている可能性が高い(69.7%対50.6%、p = 0.016)。平均NIHSSスコアは、は初期脳卒中の重症度を示し、対照群よりも介入群のほうが高い(7.6±3.8 vs 5.6±3.7、p = 0.002)。
有効性の主要エンドポイント(早期の神経学的改善)介入群の患者76人中44人(57.9%)に発生対照群の77人の患者のうち24人(31.2%)(p =0.001)(図3A)。より適切なNIHSSスコアのシフトは介入グループで見つかりました(未調整共通オッズ比2.17、95%CI 1.19–3.92、p = 0.011)。二次有効性エンドポイント(機能的に90で独立日)は介入群でより頻繁に観察されたが、統計的に有意ではありませんでした(75.0%対63.2%、p = 0.114)(図3B)。

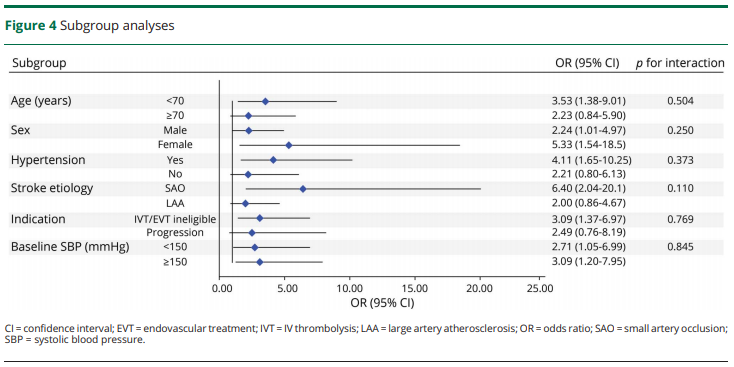
90日後のmRSは1.27でした(95%CI 0.72–2.22、p =0.422)。年齢と初期NIHSSスコアの調整後、誘発性高血圧の治療は、オッズ比を示した一次有効性については2.49(95%CI 1.25–4.96、p = 0.010)で二次有効性エンドポイントは2.97(95%CI 1.32–6.68、p = 0.009)でした。一次および二次エンドポイントのNNTは3.7(95%CIそれぞれ2.4〜7.3)および8.4(95%CI 3.8〜9.3)でした。サブグループ解析(年齢、性別、高血圧、脳卒中の病因、適応、ベースラインのSBP)ではエビデンスはありませんでした。すべての変数は、介入で効果を支持する傾向を示したました(図4)。
参加者の不均一性のため(すなわち、LVO /小動脈閉塞[SAO]、再疎通の対象外、および進行性脳卒中)梗塞の成長またはシリアルDWIでの新しい病変の発生を分析できませんでした。
主要安全アウトカムには90日間のフォローアップ期間中のグループ間で有意な差はありませんでした。介入群の1名は有症状の脳内出血と脳浮腫を呈しました。介入群の1名は肺炎に関連した呼吸不全で死亡しました。介入群の方がフォローアップMRIで多くの患者無症状の出血性変化を経験しました(5 [6.6%] vs0 [0.0%]、p = 0.022)(表2)。誘発性高血圧で8人の患者が軽度の有害事象(頭痛6、動悸1、薬疹1)を呈しました。脳卒中の再発を経験した患者はいませんでした。

誘発高血圧の持続期間の中央値は介入群は5日でした(四分位範囲は3〜7日)。介入群の患者76人では、67人(88.2%)はレスポンダーとして分類(NIHSSスコアが2以上改善)、誘発性過敏症時の神経学的改善のSBP上限は179.7±19.1 mm Hgでした。12人のレスポンダー(17.9%)はフェニレフリン漸減中に神経学的悪化を示しました。臨床的悪化時のSBPは136.4±21.8 mmHgでした。9人(11.8%)の患者は誘発高血圧中の神経学的改善を経験しなかった。神経学的改善を示す患者でNIHSSの2ポイント以上の改善までの時間は中央値1日(四分位範囲介入のための1–4)および2日(四分位範囲2–4)でした。2つのグループのSBPレベルの詳細を図5に示します。

ディスカッション
急性非心原性脳梗塞の患者の運動血行再建療法の不適格者および進行性脳卒中のある人に対して多施設無作為化比較試験を実施しました。調査結果は、誘発性高血圧は初期の神経学と関連していた90日での改善と機能的独立、深刻な合併症を取り除きました。
多数のレトロスペクティブ観察研究またはパイロット試験では、急性脳梗塞患者に対する誘発性高血圧の応用を調査しました。無作為化なしの対照試験は、そのようなの安全性と有効性を調査しました。その結果、アメリカ心臓協会/米国脳卒中協会の脳卒中ガイドラインで、急性脳梗塞患者の高血圧が大幅に変更されました。2003年と2005年では薬物誘発性高血圧の臨床試験の推奨がありませんでした。2007年に更新されたガイドラインは特に頸部頸動脈閉塞の患者では限定的な神経症状および心臓監視下で高血圧を誘発を使用できるとしました。ガイドラインは2013年に再び更新され、低血圧では神経学的後遺症を引き起こすとされました。2018年に公開された最新のガイドラインでは、IVT / EVTができない場合、SBPは220 mm Hg未満に維持されるIVT / EVT後の180 mm Hg未満、さらに急性脳梗塞患者における誘発高血圧の有用性は十分に確立されていませんでした。現在の研究では誘発性高血圧がIVT / EVTの適格ではない、あるいは進行性の非心原性脳梗塞の患者の神経学的転帰を改善するというクラスIBのエビデンスを示しました。
以前の研究では、誘発性高血圧の目標血圧を特定していません。私たちの分析に基づいてレスポンダーはSBPで180 mmHgの治療域で有益な効果を達成するためお勧めします。ただし、以前の研究では動脈血圧および側副血行路の関連で決定的な結果が得られませんでした。個人間患者固有の要因の違い(例:遺伝的および環境的精神的要因)や脳低灌流への応答における血行動態治療による薬剤誘発高血圧が全身性および脳に影響を与える可能性があります。これらの要因は私たちの試験でノンレスポンスを説明するには、さらなる研究が必要です。本研究では以前に報告されたよりも高いレスポンス率を観察しました。患者の基準に起因する可能性のある研究選択と血圧の適切な増加につながるSBP治療閾値は以前にテストされたものよりも目標値が高かった(150〜175 mmHg) 1つのCT灌流研究では皮質領域では、より高い血圧維持(SBPが> 170 mmHg)と所見改善の間に良好な関係がありました。天井効果はありません。脳血流は広範囲にわたって一定のままで、動脈血圧のうち細動脈は最大限に拡張され、自己調節する能力は、虚血性脳では失われます。脳血流が受動的に動脈血圧に依存するようになります。軟髄膜を評価した1つの連続MRI研究の流れは、側副路の流れが動的であり、側副路の形成の失敗は梗塞の進展と関連付けられることを示しています。最近のPET研究は、より低い血液圧力は、側副血行路の成長と大脳動脈疾患患者において血行動態を損ないます。追加の計算流体力学研究が実証されたSBPと狭窄の程度の両方が関連していたこと狭窄病変全体で圧力が低下し、その低SBPが下流の血圧を大幅に低下させます。これらのデータは、LVO患者の急性期のSBPの重要性を示唆しています。薬剤誘発高血圧は側副血行を改善する可能性があります。誘発性高血圧症は、最後の動脈への血液量と微小循環を改善します。
本研究の結果では、薬剤誘発性高血圧は安全でした。フォローアップのMRIで頭蓋内出血の数を明らかにしましたが、誘発性高血圧グループでは1人の患者のみ症候性出血性変化を経験しました。これらの結果は、以前の研究の結果と一致しています。頭蓋内モニタリング研究では高血圧の誘発が脳血流を強化すると報告したていましたが、臨床的に有意な増加を誘発しませんでした。総合すると、これらの調査結果は、頭蓋内出血の患者は理論的に低いことがわかります。
本研究にはいくつかの注意事項があります。まず、頭蓋内アテローム性動脈硬化症の韓国で試験が普及しています。したがって、試験の結果には、誘発性高血圧の治療とスクリーニングに必要な数、他の集団では異なる場合があり、一般化のためにはさらなる研究が必要です。第二に、これは無作為化臨床試験では、年齢の観点からの2つのグループのベースライン特性で、介入グループの初期脳卒中の年齢の中央値が低く、NIHSSスコアは初期値が高いです。さらに、不均一性がありました。第三に、最適なSBPターゲットと詳細な誘発性高血圧アルゴリズム、ベースラインの血圧、適応症、脳卒中サブタイプおよび併存疾患は、患者の特性に応じて異なる場合があります。さらなる研究より大きな患者コホートが必要です。第四に、主要効果アウトカムで、NIHSSスコアの改善(≥2ポイント)が、包含基準の一部であり介入グループにアドバンテージがあった。第五に、不均一性はなかったがサブグループの介入効果は、小さなサンプルサイズのため検出できませんでした。最後に、私たちは誘発性高血圧の実際の正確な測定はしていませんでした。初期の神経学的改善と機能介入群の結果は次のように推定された誘発性高血圧を介した側副路の強化に起因します。患者選択に最適化された高度なイメージング研究を実行する必要があります。現在、私たちは連続マルチモーダルMRIの変化を評価するサブスタディをしています。
本研究の結果は、薬物誘発性高血圧はIVT / EVT非適応および進行性の非心原性脳梗塞患者に安全かつ実現可能である。そのような治療は早期の神経学的改善と90日後の機能的独立の結果につながりました。
まとめ
・急性非心原性脳梗塞の患者にフェニレフリンによる誘発高血圧療法をすると、早期の神経学的改善(NIHSSスコアの≥2ポイントの改善)はOR 2.49、および90日以内でmRSで0〜2の状態はOR 2.97と統計学的優位差を認めました。
・まだ追加研究の余地はありそうですが、少なくとも血流を維持するためにある程度の血圧をキープしたほうが良いということは言えるかもしれません。