COVID-19 Pandemic: Applying a Multi-Systemic Lens
John S Rolland. Fam Process. 2020. Jul 17.
doi: 10.1111/famp.12584. Online ahead of print.
Family Process Journal より
COVID-19のことはMcMaster PLUSによるCOVID - 19 Evidence Alertsに完全にお任せでした。
そもそもEvidence Alertsを毎日配信設定して、タイトルと識者のコメントだけ欠かさず読んでいますが、コメント読んでも「役に立たない研究」とか書かれていて、じゃぁ載せるなよと言いたい気持ちになりつつ、COVID-19の知識のアップデートに疑問をいだいていたところでした。
家庭医療のトップジャーナルはキャッチアップできても、それ以外の領域の有名なRCTやメタ分析などをざっくりと見るのに最も適している形態だと思います。1日5〜10本ぐらいの論文でスキマ時間に読むのに丁度いいです。ご存知なければ登録をおすすめします。
そんなCOVID-19ネタですが、Evedince Alertsとは全然関係なく、たまたまFamily Process Journal に載っていて、しかもそのテーマが面白い 。
しかも科学的に正しいとかそういうのではなく、Multi-Systemic Lensとか書かているだけで、なんとなく書かれている内容が予想されるところもまた気楽でいい。サラッと読んで終わらせようかと思ったのですが、COVID-19のことで、こういう考察ができるようになりたいと思えるような、非常に細かいところに配慮のある論文だったと思います。案外、他の疾患にも役立つ発想だなと思ったので紹介します。(注:26ページにわたる論文です。総文字数20300文字。完全に趣味の世界です。)
まず、著者のJohn S Rolland先生は、ノースウエスタン大学ファインバーグ医学部の精神医学および行動科学の教授です。
2018年にHelping Couples and Families Navigate Illness and Disability: An Integrated Approachという書籍を書かれています。病気と障害が個人だけでなく、カップルや家族の単位で考え、病気や障害のある家族をサポートしている家族に目を向けている書籍です。病気や障害の課題を抱える家族向けの体系的なアプローチは勉強になります。
ちょうどこの本で紹介される概念ですが
FSI(Family System Illness)モデルという3つの次元が疾患を捉えるのに有効と考えています。

この本には他にも役立つ概念があり、家族のコンポーネントの図であったり
疾患タイプの分類であったり

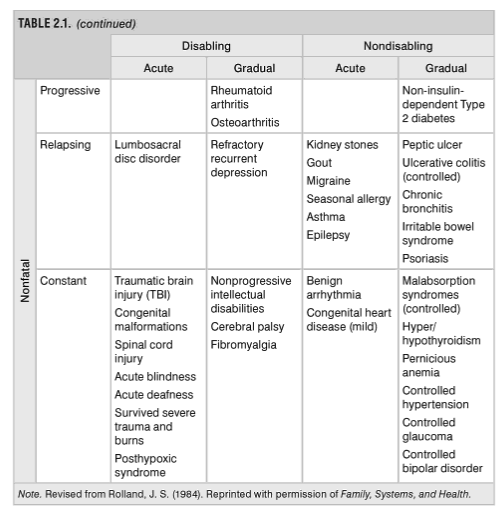
慢性疾患のカテゴリー分類が非常にわかりやすかったり

疾患のフェーズによってやることをまとめていたり

その時に考える概念であったり
家族への介入のレベルをまとめていたり
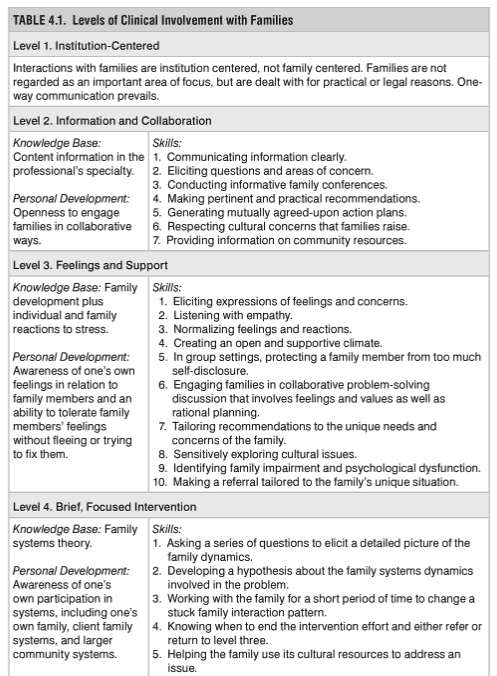

家族のレジリエンスの項目を分類していたり

と、なんでこんなに本の紹介をしているのか不思議に思われたかもしれませんが
実はこれが前フリなのです(1350字)
興味を持たれた方は本も読んでいただけると論文の理解が深まると思います。
概要
COVID-19パンデミックは、家族生活のあらゆる側面に広範な影響を及ぼしている。私たちは、世界的なパンデミックの集団的な社会的・地域社会的影響と、個人と家族に対するリスクと疾病の影響を区別することができる。本論文では、RollandのFamily Systems Illness(FSI)モデルを用いて、マルチシステムのレンズを通してユニークな課題のいくつかを説明する。 COVID-19の心理社会的問題のパターンを時間の経過とともに強調し、議論は、より大きなシステムの公衆衛生パンデミックの課題と緩和戦略と個人と家族のプロセスとの進化する相互作用を強調している。 この論文では、個人や家族の発達、疾病や障害、人種や社会経済的な格差などの文脈において、初期の危機の波やパンデミックの発展段階における無数のCOVID-19の不確実性に対処する問題を取り上げている。議論では、タイムリーな家族志向のコンサルテーションや精神教育、医療臨床医のセルフケアのための提言がなされている。
はじめに
新型コロナウイルスパンデミックは、個人や家族にとってユニークな課題を提示している。現在、効果的な治療法や予防ワクチンがないため、生活のあらゆる面が影響を受けている(Luttik et al, 2020)。 社会的距離を置くこと、家庭での隔離、フェイスマスク、警戒的な手洗い、公共の集まりや交通機関の回避などの厳しい緩和努力が、2020年3月に米国で制定され、当面の間は何らかの形で継続されると思われる。 COVID-19のパンデミックは、社会経済的・医療的格差の深刻な現実と健康・経済的影響を明らかにしました。 罹患率と死亡率のリスクは、社会的な場所、特に人種、社会階級、性別、年齢、能力、地理的な場所によって大きく異なります(CDC, 2020; Price-Haywood et al, 2020)。
COVID-19
1)集団社会やグローバルコミュニティとしてのパンデミックリスクへの適応
2)個人や家族がCOVID-19に感染するリスクへの対処
3)罹患した個人やその家族、ネットワークが病気そのものに対処する
というように、マルチシステミックなレンズは、パンデミックの影響をこれらのレベルで理解するのに役立ち、それによって私たちの臨床活動を促進することができます。
社会的レベルでは、全世界の人間の家族に対するパンデミックの状況と経過があります。このレベルには、このウイルスの特徴(例えば、ウイルスの発現方法、その毒性、ヒトからヒトへの感染のしやすさ)、進化する予防(ワクチン)、治療法、および時間の経過とともに異なる地域での新しい症例の発生率が含まれます。 また、国や地域における適切な医療システムの検査や疾病管理のリソース(例:救急科、ICUベッド、人工呼吸器)の利用可能性やアクセスも含まれています。このようなより大きなシステムレベルでの進歩や挫折は、公衆衛生や地域社会、個人、家族に影響を与える地域全体の段階的な提言に影響を与える。 このマクロレベルは、日常生活、雇用、経済的影響、医療システムの過負荷など、パンデミックによってもたらされた無数の混乱を包含している。 例えば、HIV/AIDSは、同性愛者、静脈内麻薬使用者、血友病患者などのハイリスクな集団において、体液(血液など)の直接交換による感染が優勢であった。COVID-19では、感染は、主に飛沫感染性、高度かつ急速な伝染性、潜在的に致死的であり、誰もが増加したrisk.At個人と家族レベルで、COVID-19疾患は、個人的なリスクとして経験され、感染、コース、および回復または致死と一緒になっています。パンデミックの個人と家族は、継続的にすべてのレベルで開発に対処しています。 このような観点から適応を検討し、フレーム化することは有用である。ほとんどの人は、日常生活、仕事、家族、社会的ネットワークなど、食料、薬、その他のニーズを得るために、その地域の状況やリスクに焦点を当てている。 この議論では、個人と家族の経験に焦点を当てる。 また、この論文は、第二波や第三波/症例の急増の有無や時期、ワクチンや経済的回復のタイミング、新興のメンタルヘルスや心理社会的影響の最終的な規模など、いくつかの新興の問題が不確実なままであるパンデミックの最中に書かれている(Amsalem, Dixon, & Neria, 2020; Wanga et al, 2020)。
家族システム疾病モデルの概要
どのようにしてこの複雑なCOVID-19の風景を家族や臨床実践に役立つ方法で整理することができるだろうか。 Family Systems-Illness(FSI)モデル(Rolland, 2016; 2018; 2019)は、感染症を含む様々な重篤で慢性的な疾患や障害に対処する家族を対象とした評価と治療のための有用な枠組みを提供する。FSIモデルは、家族関係を潜在的な資源として捉え、回復力と成長の可能性を強調する強み指向に基づいている(Walsh, 2016)。対話的な焦点として家族を見て、このアプローチは、時間の経過とともに進化する病気と家族の間の体系的な相互作用に注目している。特定の状態の心理社会的要求と家族の機能と資源のスタイルとの間の「適合性」の良さは、成功した対機能不全の対処と適応の主要な決定要因である。
FSIモデルは経験の3つの次元に焦点を合わせる。
1)慢性的な状態の心理社会的な類型論
2)それらの進化の主要な時間段階
3)主要な家族システムの部品
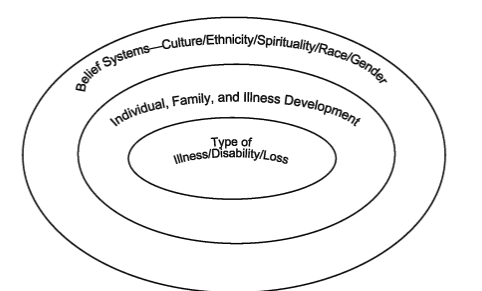
コミュニケーションのプロセスや組織/構造パターンに加えて、特に重視しているのは、障害の時間的段階に関連した家族と個人のライフコースの発達、病気と喪失に関連した多世代にわたる遺産、信念体系(文化、民族性、人種、精神性、ジェンダーの影響を含む)である(図1)。

COVID-19の疾患に関する考察
COVID-19は新規のコロナウイルス感染症である。パンデミックの経験のための規範的なコンテキストを作成するために、家族は、圧倒的な課題をナビゲートする際に、心理社会的マップから恩恵を受けることができる。
第一に、心理社会的マップは、パンデミックの期間中に予想される(あるいは不確実な)実践的および感情的な要求のパターンを説明するシステム用語でCOVID-19を理解することができる。
第二に、このようなマップは、家族がシステム的なプロセスを理解する上で有用である。FSIモデルでは、病気のパターニングは次のようにタイプによって異なる。
1) 発症(急性または漸進性)
2) 経過(回復するかどうか、進行性かどうか、一定かどうか、再発かどうか)
3) 結果(非致死的なものから致死的なものまで)
4) 障害や合併症の種類と程度
5) いくつかの疾患には明確な予測可能なパターンがあります;例えば、ALSは徐々に発症し、進行性で、障害があり、致命的です。 対照的に、COVID-19は様々な予測不可能な方法で発現する。ほとんどの人にとっては慢性疾患ではないが、一部の人にとっては長期的に健康に影響を及ぼす。致死的なものもある。
社会的な場所、年齢、健康状態に関連したリスクの差が大きいにもかかわらず、誰もが感染してCOVID-19を感染させる可能性があり、誰もが重症化して死亡する可能性があります。他の感染症が既知の時間軸で進行したり、季節的および/または地域的に進行したりするのとは異なり、COVID-19パンデミックの終着点は現在のところ不明である。 この不確実性と不確定な時間枠は、パンデミック疲労という累積的な意味で特に負担となっています。 さらに、回復が長期化し、長期的な医学的合併症を引き起こす可能性があるというデータが蓄積されており、心血管疾患、肺疾患、および神経精神疾患が最も一般的である(Long et al, 2020; Varatharaj et al, 2020)。
既往の慢性疾患と障害
米国では、成人の10人に6人が慢性疾患を有しており(NCCDPHP、2020年)、これは医学的にCOVID-19に罹患するリスクを高め、程度の差はあれ重症化と死亡のリスクを高めている。成人の4人に1人が慢性的な障害を抱えている。 パンデミックは、障害者に対する長年の偏見を拡大し、障害者を劣った存在として扱い、汚名を着せている。障害者コミュニティの多くは、適切なCOVID-19検査、ICUベッド、人工呼吸器、および対応資源が不足している状況では、自分たちの命が犠牲になることを恐れている。 年齢主義は、高齢者が消耗品であるという態度に寄与している。 若い人や無病の人に比べて、高齢者や慢性疾患を持つ人は、合併症のリスクが高く、COVID-19の制限が緩和されるにつれて、社会的に許容されるリスクを決定することに取り組まなければならない。すでに慢性疾患を患っている人や障害を抱えている人を持つ個人や家族は、患っている人や主な介護者のどちらかがCOVID-19を発症した場合、追加された介護の負担を吸収する能力がはるかに低下する可能性があります。
COVID-19の不確実性とともに生きる
COVID-19には不確実性と未知の部分が多い。 おそらく最も困難なのは、感染は目に見えないという事実と、この病気に感染している人の多くは、おそらくほとんどの人が無症状であるにもかかわらず伝染するという事実である。これらの疾患の特徴は、リスクと予期的な喪失を抱えて生きる経験を高めている(Rolland, 1990; 2018)。例えば、リスクがあるのか、無症候性キャリアであるのかという曖昧さは、COVID-19をリスクのある高齢者や慢性疾患を持つ家族に感染させることへの恐怖心を高めるだろう。 COVID-19の重症度におけるウイルス負荷(唾液中のウイルス濃度)の重要性は確立されていますが、感染が起こるために必要な曝露の長さとウイルス負荷のレベルはまだ曖昧です。 さらに、潜伏期間は、平均して5日であるが、2日から14日の間で変化することがある。 技術的には、これは、誰かが社会的に離れた訪問を超えてリスクの高い個人を訪問したい場合は、事前に14日間の自己検疫を検討する必要があることを意味します。 多くの家族のために、これは実現可能または現実的ではありません。 今、議論は、安全な保護を実践している他の人と一緒に訪問する安全な「ソーシャルポッド」についてです。個々の不確実性が含まれています。
個々の不確実性には以下のようなものがあります。
1)予測不可能な経過。 感染した人の中には、一見元気そうに見えても、急速に進行して生命を脅かす状態になる人もいる(以下の症例説明を参照)。 一部の患者は、改善しているように見えますが、その後悪化の一途をたどることもあります。 このような場合には、家族による長期にわたる継続的な監視と警戒が必要となる。
2) 長期的な合併症(例:心臓、呼吸器、中枢神経系)に関する不確実性。 無症状であっても、回復に時間がかかることが証明されており、継続的な合併症が発生する可能性があります。 このことは、患者や家族を長期的に宙ぶらりんの状態に陥れてしまうことになります。家族は、最終的に何が新しい通常の状態になるのかを知ることはできません。 家族にとっての重要な質問は以下の通りです。"どのような介護や役割機能が長期的な再評価を必要とするかもしれないか」、「どのような追加の経済的負担が生じるのか」などである。
より大きな集団的公衆衛生上の不確実性には、以下のようなものがあります。
1) 誰が感染したのか?誰がどのくらいの期間、免疫を持っているのか?抗体の状態、抗体からの保護の程度や長さは、まだ十分に理解されていない(Robbiani, et al 2020)。
2) 効果的で広く利用可能なワクチンが出現するまで、あるいは集団免疫(総人口の約70%が抗体を開発している)が病気の影響を否定するまで、どのくらいの期間がかかるのか? ニューヨーク市のような恐ろしい初期スパイクにもかかわらず、これらのホットスポットでCOVID-19に感染した個体の割合は人口の10%にすぎません。
3) 発生率と致死率の傾向は、ある地域では改善しても、別の地域では急上昇することがあります。発生率と死亡率の傾向は、ある地域では改善されても、別の地域では急上昇することがあります。 2020年7月の時点で、私たちは、あまりにも急速に国家レベルで規制が緩和され、その結果、重要な予防措置(例:マスクの使用)が広く無視されているという悲惨な結果を目の当たりにしています。
4) 国の強力なリーダーシップ、規制、ガイドラインがなければ、地域の改善や急増は単独で起こる可能性がある。 公衆衛生の観点から見ると、しばしば発散し、時には政治的に動機づけられた州ベースの規制は、疫学的には無意味なものである。地域的には、個人とその家族は、明確で一貫性のある情報とガイドラインを欠いている。 この混沌としたプロセスは、医学的にも危険であり、心理的にも疲弊している。
これらの無数の個人レベルと人口レベルの不確実性は、家族に大きな影響を与え、家族にも影響を与えている。 これが2020年7月に書かれているように、この「プレッシャークッカー」という存在がもたらす精神的・身体的健康への累積的な影響は、まだ現れ始めたばかりである(Killgore et al, 2020; Wanga et al, 2020)。病気の不確実性や喪失の脅威(Rolland, 1990; 2018)とうまく生きるには、喪失の可能性を認め、希望を持続させ、状況の変化に対応できるような計画に柔軟性を持たせることが必要である。 慢性疾患との生活と同様に、パンデミックの不確実性との生活はマラソンではなくスプリントであるという比喩は適切であり、臨床的に有用である。
低所得者とマイノリティ家族の格差
全身的な人種差別はCOVID-19の感受性に大きな影響を与えます。 また、アフリカ系アメリカ人、ラテン系アメリカ人、移民などの低所得者層は、白人に比べて2倍の確率でCOVID-19に感染して死亡しています。 彼らは、感染のリスクが高い労働条件で働いているメンバーの収入に依存している。混雑した多世代の生活環境は、家庭内でのソーシャルディスタンスを難しくしている(CDC、2020年)。 医療施設や食料品店から離れた場所で人種隔離された生活をしていると、必要なケアを受けたり、自宅での予防措置のための物資を調達したりすることが困難になる。 低所得世帯の生計は、家を出て毎日公共交通機関に乗ってサービス業や工場、その他の混雑した環境で働かなければならず、家族の生存に必要な給料のために身の安全が脅かされることが多い。 これらの家族は、COVID-19が仕事の設定から家庭内に持ち込まれ、仕事のために移動するという日々の恐怖を抱えて生活している。 ほとんどのホワイトカラーのデスクワークの仕事は、リモートで行うことができるため、COVID-19の感染を防ぐことと仕事を維持することの二重の保護を提供しています。 これは、物理的な存在を必要とする仕事よりも大きな利点である。 国立アレルギー・感染症研究所所長のアンソニー・ファウチ博士は、米国議会の公聴会(2020年6月23日)で、コロナウイルスはアフリカ系アメリカ人にとって「ダブル・ホワミー」になっていると述べた。第二に、彼らは糖尿病、高血圧、肥満、慢性肺疾患などの基礎疾患の罹患率が高いため、コロナウイルスによる重篤な病気にかかりやすくなっています(Bolin & Kurtz, 2018; Cunningham et al, 2017)。これらの個人は、健康保険に加入していないか、あるいは保険に加入していないことが多く、有給家族休暇や医療休暇を含む十分な基本的な健康管理へのアクセスがない(Bartel et al, 2019)。このため、COVID-19の攻撃を受けた場合、彼らとその家族は重度の病気や経済的破滅に対して非常に脆弱である。 米国の倒産のほぼ3分の2は、病気と手の届かない医療費に関連している(Himmelstein et al, 2009)。すべての人のための改善されたメディケア、国民医療システムの必要性は、これまで以上に急務である。
コミュニケーション
COVID-19は家族全員にとってのリスクであり、予防には家庭内および地域社会における緩和戦略の理解が必要である。 そのためには、あらゆる年齢層の家族間で継続的な効果的なコミュニケーションが必要である。 糖尿病や喘息などの慢性疾患を抱える子どもたちは、幼少期から自分の病気や自己管理について学ぶ必要があります。 COVID-19のパンデミックでは、健康な子どもたち(と大人)が、個人の病気のリスクという「新しい現実」に初めて触れることになるかもしれませんが、同じ考え方が求められています。 このような議論の中で誰かが守られているのか、あるいはそのような議論から排除されているのか(例えば、子どもたち、あるいは高齢者、虚弱者、脆弱な家族など)、そしてなぜ守られているのかを尋ねることは貴重である。 大人はCOVID-19の不確実性を考えると、子どもと共有することに抵抗を感じるかもしれませんが、年齢に合った病気に関する情報を伝えることは、子どもと家族の心理的なウェルビーイングをサポートします(Dalton, Rapa, & Stein, 2020)。 パンデミックは、子どもやお互いの適切な安全制限についての信念に関するパートナー間の鋭い違いを明らかにする可能性がある(Grose, 2020)。 個々の家族は、歴史的、文化的、政治的なイデオロギー的フィルターを通して同じCOVID-19の情報を処理し、相反する見解につながる可能性がある。COVID-19と個人的なリスク認知を引き起こすか、あるいは防ぐことができるものについての信念を理解することは極めて重要である。研究では、リスクの認識がより強力な行動の動機付け要因であることが繰り返し示されている。
家族がパンデミック中の日常生活を一緒に見直し、必要な調整を行うために、定期的に家族で「会議」を開くことは、家族にとって非常に有益なことです。 可能であれば、パンデミック対策のために離れた場所に住んでいる家族の参加を促進することで、遠隔技術を利用してこのような現実的な話し合いを強化することができます。 リスクの高い家族は、役割機能の柔軟性や他の潜在的な家族、地域社会、または医療提供者のリソースについて積極的に話し合ったり、相談したりすることで利益を得ることができる。 これには、COVID-19が発生した場合に高齢者を保護したり、高齢者の世話をしたりするための責任の分担について、成人した子供たち(およびその親)が話し合うことが含まれるかもしれません。 もう一つの例は、親とその10代の子どもたちの間で、無防備という誤った感覚について積極的に話し合うことである。
統一された公衆衛生コミュニケーション
適切な安全予防措置についての意見の相違は、家族間、近隣の家族間、州間で発生する可能性があり、悲しいことに、しばしば政党の線に沿って分裂している。 私たちは、政治家および発散する政治的アジェンダから分離された、予防措置および適切なテストに関する1つのデータ駆動型で統一された国家公衆衛生の義務を必要とする。 これは数え切れないほどの命を救うことになるだろう。 これは、社会経済的にもマイノリティグループにも十分な資金が必要である。他国の戦略と比較して、米国の国家レベルでの失敗はますます明らかになっている。 統一されたメッセージは、州、地域社会、家族レベルでの賛同と結束を促すのに大いに役立つだろう。
性別
現代のほとんどの夫婦や家族は、柔軟で公平な男女の役割関係を目指して努力しているが、介護の役割については、文化的な性別規範の影響が根強く残っている。健康危機として、COVID-19は、子どもや高齢者のケアの大部分を女性が担うことを期待する傾向を強め、病気のメンバーの実際的で感情的なニーズにも対応している。 介護の役割について家族の期待を探ることが重要である。柔軟性を促し、一人の女性メンバーを介護者として定義することから、共同で介護を行うチームへのシフトを促す (Walsh, 2016)。
地理的距離、長老、一人暮らし
多くの家族が地理的に分散しているため、メンバーは、愛する人に不特定の期間会えないことを受け入れる必要があるかもしれません。高齢者、特に虚弱で慢性的な病気を患っている人は、遠方に住んでいるメンバーにもう会えないかもしれないと考えています。 成人した子供や孫は、年老いた親にもう会えないかもしれません。 この可能性は常に存在していますが、まだ、パンデミックと一緒に高まっています。 家族はこの事実を利用して、お互いに感謝し、思いやりを表現し、関係の傷を修復し、癒す機会として利用することができます。 生命を脅かす病気の不確実性を抱えて生きている多くの人々と同様に、パンデミックは、家族が未解決の関係性の問題に対処するための緊急性を刺激することができます。 両親がCOVID-19に感染したり、別の健康危機に陥ったりした場合、彼らは彼らに会い、介護を提供し、それによって自分自身と自分の子供を危険にさらすリスクを受け入れるだろうか。 逆に、成人した子どもたちは、リスクの高い年長の親に感染を持ち込むことを恐れていることが多い。 これらは非常に難しい問題であり、家族で積極的に話し合い、医療従事者と相談する必要があります。 アダルトチルドレンは、核家族の中でこれらの問題について話し合う必要があります。配偶者やパートナーは、自分の高齢化した親や親族だけでなく、許容できるリスクについても異なる見解を持っているかもしれません。 パンデミックが進化し続ける中で、これらの議論は、COVID-19の新しいデータや、ライフサイクルの変化や経済状況や健康状態の変化など、家族の状況の変化に関連して再検討される必要があるでしょう。 一人暮らしの人々、特に高齢者は、不安、抑うつ、さらにはパンデミックの間は自殺のリスクが高くなっている(Aronsonon, 2020)。 彼らは、意味のある社会的接触や目的が、残された年数の時間枠内ではもはや起こらないという絶望を経験することができます。 彼らは典型的には、例えば配偶者、パートナー、または兄弟によって提供される支援や交友関係を欠いている。 他の家族は、孤立したメンバーの脆弱性についての追加の懸念を運ぶ。 ソーシャルメディアやテレテクノロジーのオプション(例:Zoom、FaceTime、Skype)は、家族や友人がよりつながりを保つための方法を提供してきました。多くの家族は数年前からこのオプションを実際に利用していましたが、今では初めてその有用性に気付いています。 地理的に分散しているメンバーは、毎週のZoomミーティングのために集まることができます。祖父母は孫と遊びに行くことができます。 二次元的な欠点があり、対面とは違うという不満をよく耳にするが、この技術を使えば、臨床医は、健康やメンタルヘルスケアの相談や治療のために家族をより簡単に招集することができる。しかし、低所得者層の家庭では、この技術を利用するためのコンピュータリソースが不足していることが多く、格差の別の層を追加します。
介護施設
長期療養施設(LTCF)は、パンデミック時の安全性に大きな課題となっている。 2020年6月のデータによると、ほとんどの州でCOVID-19関連死の50~80%がLTCFで発生していることが明らかになった(D'Adamo, Yoshikawa, & Ouslander, 2020)。 家族は、家族をLTCFに預けること、または家族を同居させることの相対的な安全性を評価する必要があるかもしれない。 データによると、認知障害のある人は他の居住者よりもLTCFでCOVID-19で死亡する可能性が4倍高い(CDC, 2020)。 判断力の欠如、衝動性、認知症を伴う混乱のすべてがリスク低減行動を妨げる。 認知症や知的障害のある人は特に取り乱し、家族が面会できない理由が理解できないことがある。 アルツハイマー病が進行し、自宅では手に負えなくなってきた高齢者を介護する家族は、自分の限界と、愛する人を個人的に介護することとの間で、苦渋の決断をしなければならないかもしれません。 関係するプライマリケア、専門家、家族の行動医療提供者との相談は、家族の意思決定を導き、サポートすることができます。 幸いなことに、テレビ会議を通じた技術の利用により、入院中やLTCFにいる人とその愛する人との重要な連絡を維持することができるようになりました。 これは、進行した慢性疾患やCOVID-19の状況では特に重要であり、愛する人が再び物理的に存在することなく死に至る可能性がある。
COVID-19 パンデミックと疾病に関する考察の時間軸
FSIモデルの時間段階を適用することは、次の2つのレベルを理解するのに役立つ
1)COVID-19パンデミックの経過
2)個人的なCOVID-19リスクと感染症を経て生きている経験。
このセクションでは、個人と家族にとっての両レベルでの進化する課題について議論する(Rolland, 2018)。 将来のパンデミックの展開が不確実であるにもかかわらず、各レベルの年表を図示することができる(図2&3)
COVID-19 パンデミックの時間軸
パンデミックレベルのフェーズ(図2)は、COVID-19の生物学的または公衆衛生上の発生率と有病率を強調するのではなく、時間の経過とともに心理社会的課題を明らかにすることを目的としている。COVID-19パンデミックの発展過程における心理社会的な中核的テーマは、以下のように概念化することができる。
3 つの大まかなフェーズがある。 最初の危機的な段階は、様々な経過、長さの不確定、潜在的な急増を伴う症例の波が特徴である。一部の国では、この初期段階/波は数ヶ月以内に収まった。米国では、2020年7月の時点で、症例の広がりと地域的なスパイクが増加しており、最初の波がいつ終わるかは不明である。 次の段階では、1つまたはそれ以上の次の波が来る可能性がある第2の波が予測されています。 最終段階では、ワクチンの有無にかかわらず、群れの免疫に達すると、パンデミックの広がりのコースは減少する。 最初の危機の波のパターンは、地域によってかなり異なっています。 図2は、初期危機波と再発波の一般的なパターンをいくつか示しています。
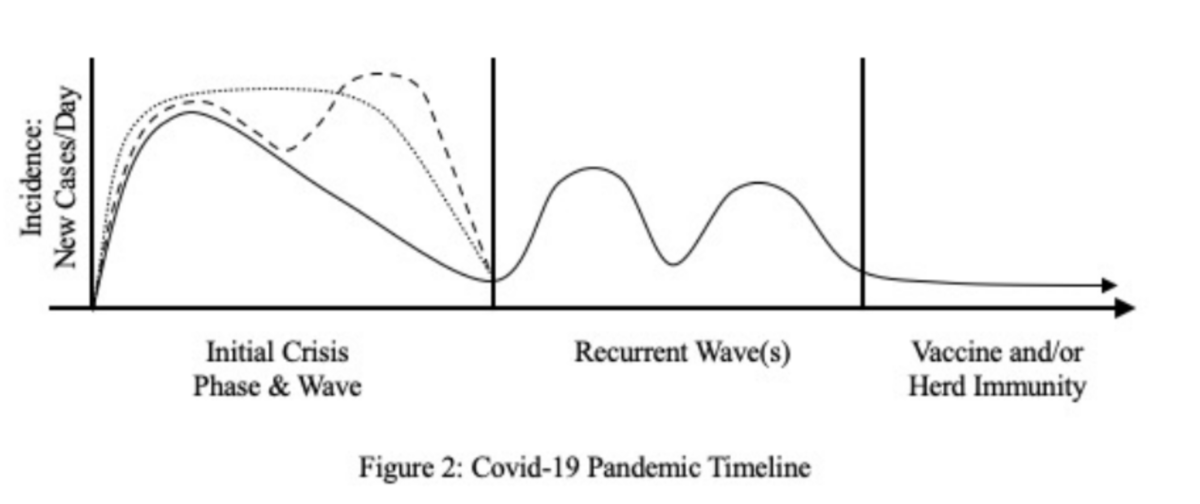
初期危機局面と波
現在のパンデミックでは、初期の危機段階では、すべての人にとっての社会的リスクへの適応が必要となる。社会的な場所に応じて、COVID-19の医療リスクと緩和・予防策が全人口に提示された。家族は、役割や日課を含む家族生活を再編成し、パンデミックとともに生活する上での現実的かつ感情的な課題についてコミュニケーションをとる必要があった。希望を持ちながらリスクを認識することが必要である。 家族がCOVID-19パンデミックを、地域社会と家族レベルの両方で「私たち」の言葉で共有された課題として認識することが重要である。 これは新しいウイルスであるため、医学的リスクに関する私たちの理解は、新しい、より多くの人口レベルのデータの出現に伴って進化してきました。このような状況の変化は、異なる優先順位と課題を持つ複数の科学的・政治的な声によって複雑になっています。 医療専門家と政策立案者は、疾病予防を優先させるべきか、即時の経済復興戦略を優先させるべきかについて、しばしば激しく意見が分かれています。 生命を脅かす病気に直面したときの統一的なメッセージの欠如は、複数の異なった医学的意見が飛び交うことに似ており、家族を困惑させ、怯えさせ、何が必要なのかについて、しばしば反対の意見や矛盾した見解を導き出すことになる。このようなパターンは、機能不全の家族のパターンが出現したり、既存の家族のパターンが悪化したりする可能性を高めます。 パンデミックの経済的影響、人種的・社会経済的格差の深刻な目撃と悪化、COVID-19関連の健康予防措置の必要性は、すべて同時に重要である。 しかし、継続的なCOVID-19疾病予防の警戒や、大規模な失業に直面しての職場復帰の必要性などの当面の優先事項は、両方で衝突している。マクロな社会レベルで、そして家族の間で。 これらの異なるリスクと選択肢の相対的な重み付けは、社会的な場所によって大きく異なる可能性がある。より裕福な家庭では、より安全な経済基盤があるため、COVID-19のリスク管理を優先することができます。経済的な負担を抱えながら生活しているほとんどの労働者や中産階級の家庭では、政府からの継続的な補助金によって経済的に保護されていない限り、健康を優先する余裕はない。
心理社会的移行期
最初の波が続くと、多くの個人や家族は、危機に反応するモードから長期的な考え方へと移行していく。 最初の波が収まったところで、第二の波が来ないことを期待している人もいる。 このような心理社会的な移行が起こるたびに、パンデミックの進行中の性質を全面的に受け入れ、COVID-19の不確実性/リスク、および喪失の危機を抱えながら生活することになる。 この時期は、家族が予防策を修正し、パンデミックへのより長期的な対処に適応するために再編成することを検討する時期である。 COVID-19のリスクを抱えて生活することの精神的な負担は、進行中のパンデミックとの生活の現実を経験することで、より強く感じることができる。 後述するように、COVID-19の新症例の時期や展開には、地域的、地域的、全国的に大きなばらつきがあり、特定の家族や地域にとっていつこの移行が重要なのかということが曖昧になっている。
再帰波 フェーズ
初期の危機期/波と同様に、COVID-19パンデミックでは、より不確定な長さの再発波相を概念化することができる。 これは、COVID-19の慢性期を生きる感染者とは異なる。 Aronson (2020)が指摘するように、個人と社会にとっての課題は、2つの矛盾した現実が同時に存在することである。 パンデミック封じ込めへの私たちのアプローチはうまくいっていますが、私たちのアプローチは苦しみを引き起こし、身体的・精神的健康を侵食し、経済的混乱を引き起こしています。これはすべての人に影響を与えますが、特に慢性疾患の持病を持っている人、障害を持っている人、老後の生活に支障をきたしている人、社会経済的、人種的な格差を抱えている人に影響を与えます。 重要なのは、日々の構造と意味のある目的を維持することです。 デジタル技術は、例えば、孫とのつながり、恵まれない人々を助けるためのボランティア活動、政治活動など、年長者の役割を容易にします。COVID-19では、多くの家族が、近距離での長時間の監禁や開放的な時間の継続的な課題に苦しんでいる。 米国では、多くの親は、子どもが学校に行かずに年中無休で家にいること、放課後の活動があること、通常の保育園に頼ることに対応するために、より柔軟な子育ての役割を交渉する必要がありました。特別なニーズを持つ子ども(自閉症、脳性麻痺、知的障害など)や成人(重度の精神障害、後天性の脳損傷など)の場合、家族は通常の専門的な支援・教育サービスを受けずに一人で運営しています。コミュニティは、対面教育や専門的なサービスを提供する革新的な方法を模索している。また、パンデミックの継続に伴い、薬物使用と家族間暴力の増加が浮上している(Bradbury-Jones & Isham, 2020)。 プライマリーケアを基盤とした健康と精神衛生の臨床家は、リスクが知られている家族と定期的に接触し、予防と早期介入のための何らかの手段を提供することができる。COVID-19のリスクを継続的に抱えながら生活するためには、最初の危機的な段階/波から、より長期化した段階への移行(再突入)へのアプローチは、地域によって異なる。州ごとの再突入の段階は、病気からの回復とリハビリテーションに似ており、「バイタルサイン」がモニターされて、回復の次の段階への卒業や以前の段階への退却のタイミングが導かれる。 このようなより大きなシステムのルールや推奨事項は、家族に情報を与え、導くものである。 より長期的なCOVID-19の新しいガイドラインが利用可能になった際には、家族がこの段階的な移行について話し合うことが不可欠である。家族は、これらのガイドラインが自分の信念や優先事項にどのように適合するかを検討する必要がある。 異なる年齢(例:子ども、年長者)のメンバーの違いについては、議論の余地がある。COVID-19のパンデミックでは、相対的なリスクは、「曲線を平坦にする」期間と、新たな症例の減少期間とが交互に繰り返され、再燃し、リスクが高くなり、より集中的な症例抑制・緩和の公衆衛生対策を再開する必要性があるため、増減する可能性がある。 再発する病気と同様に、地域社会や家族は、再燃・再燃が「もし」「いつ」起こるかわからないため、両者に対するある程度の警戒心と備えを維持する必要がある(Rolland, 2018)。 症状的に常に存在する状態とは異なり、ここでは、COVID-19の休止期と復活期の間の移行の潜在的な変動と、いつ急増が起こるかという継続的な不確実性の両方によって、家族は緊張している。 より通常の日常生活を再開していた元気は、新たな症例の波によって打ち砕かれるかもしれません。 より大きな自由の期間を経て、再び身を潜めてしまうことは 落胆と不安を誘発する。 これら2つの生き方の間の心理的なシフトは、再発性の慢性疾患の場合と同様に、このパンデミックにとって特に負担の大きい特徴である。 この変動するパターンは、時間の経過とともに大きな心理的負担を強いられる可能性があります。 公衆衛生メディアやプライマリケアに基づく精神教育は、定期的な個人または家族のメンタルヘルス相談や簡単な治療を提供することによって補完することが有益である。
COVID-19のリスクと暮らしの個人
図3に示すように、個人的なリスクと実際の感染症を抱えて生活していると、3つのフェーズを識別することができます。
1)リスクがある段階、
2)急性感染症で、症状があっても(致命的な可能性がある)無症状の場合もあり、
3)回復につながる場合もあれば、合併症や慢性化を伴う場合もあり、致命的な場合もある長期的な段階です。 リスクのある生活は、以前の議論に統合されています。
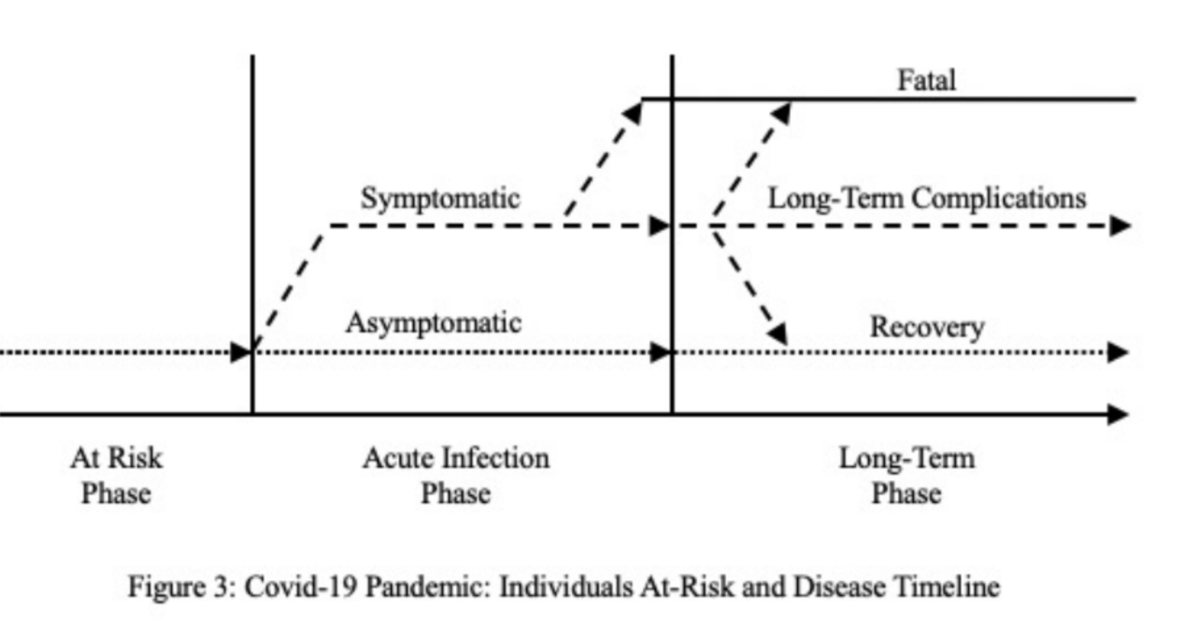
急性感染期
家族がCOVID-19で病気になった場合、特に高齢者の場合は、家族からの直接の介護支援なしに隔離してセルフケアを行う必要があることが多い。 入院を必要とする重度の生命の危機的状況では、家族は病気のメンバーとの直接の接触を制限されます。 また、メンバーが病院や熟練した介護施設で死亡した場合、一般的には最愛の人が同席することなく死亡することになります。 瀕死のメンバーの最期の時間に物理的に立ち会うことができず、別れを告げたり、伝統的な葬儀や埋葬の儀式を行うことができないため、家族は罪悪感や怒りなどの無数の複雑な感情を抱え、悲しみの反応を複雑にしてしまいます。
最近のあるケースでは、70歳で健康なビルがCOVID-19を発症した。 半年前、彼はCOVID-19を発症する3ヶ月前に、妻の癌での末期の間に、そして彼女の死での喪失の間に、彼を助けるために治療を求めていました。 彼の息子のジムは、10代の子供たちと結婚していて、国の別の地域に住んでいました。 咳と発熱の典型的な症状の一週間後(COVID-19検査なし)、彼は突然息切れを発症した。 24時間以内にICUに入院し、人工呼吸器のサポートと医学的な昏睡状態の誘発を必要とした。 一度挿管されたこの年齢層の死亡率は非常に高いため、ジムは遠く離れた場所にいたが、悲惨な状況を知らされた。 ジムは、慢性疾患の既往歴があり、現在進行中の免疫療法による治療を受けている。抑制剤。 慢性疾患のためCOVID-19のリスクが高まるため、シカゴへの渡航を控えるように勧められた。 ジムは、父親が人工呼吸器に入っている間、苦しい2週間を過ごしました。 まだ母親のことを悲しんでいた彼は、家族がいなくても父親が急性で早すぎる死を迎えることを覚悟していました。 困難にもかかわらず、ビルは生き残り、回復しましたが、いくつかの心臓合併症を抱えながらも、ウイルスによる軽度の認知障害は徐々に解消していきました。 帰宅後、私はビルと彼の息子を遠隔健康療法でコーチングし、最初は彼の健康回復に焦点を当てました。 彼の回復/リハビリテーションが進むにつれ、私たちは彼のCOVID-19の経験を処理するために必要とされる処理を始めました。ビルは、彼が昏睡状態にある間、息子の不安と苦しみについて聞いたとき、悲しんでいたが、感情的には非常に支持的であった。その中には、死が間近に迫っている時に父親と一緒にいられないことへのジムの苦悩も含まれていました。ビルとジムは、配偶者や母親を失ったことに対する悲しみを共有することを再開しました。 個人セッションでは、ビルは自分の人生の次の段階について考え始めました。彼らの喪失とビルのCOVID-19による瀕死の深い悲しみの中で、二人は生きていることが幸運であると感じ、"pay it forward "のために自分自身を捧げることを表明しました。この家族の意味作りのプロセスは、彼らの精神的な回復に不可欠であった。
長期フェーズ
COVID-19病では、罹患者とその家族にとっての長期的な段階は、新たに出現する広範な合併症の影響を受け、恒常性、進行性、またはエピソード的な変化を示すことがあります。 これは「長期的なもの」であり、潜在的に慢性化した状態とそれに伴う生活や生活の中断を伴う日々の生活を意味しています。 家族の問題には以下のようなものがある。
(1)ペーシングと燃え尽き症候群の回避
(2)罹患者と他の家族との関係の不均衡の最小化
(3)自律性の最大化、COVID-19の制約の中での個人および家族の発達目標の保存または再定義
(4)喪失の脅威に直面してもつながりを維持すること(Rolland, 1990; 2018)。
ライフコースの発達と多世代にわたる考察
すべての主要なライフコースのマイルストーンと節目のイベントが影響を受ける(Rolland, 2016; 2018)。 COVID-19のリスクは、家族、友人、コミュニティのネットワークが集まるであろうあらゆるイベントの地平線上に脅威的な雲をもたらしている。 これには以下が含まれる:結婚式、卒業式、葬儀、追悼式、家族 再会、毎年恒例の休日や休暇の伝統、コミュニティグループや宗教的な集会の定期的な集まりなどがある。 イベントや儀式の即興性や創造的な適応は、家族やコミュニティの回復力を育む重要な対応である(Imber-Black, 2019)。 例えば、当センターの研修生の一人の結婚式の計画は、裏庭での実際の式には10人だけが出席し、他の家族や友人はZoomを使って式に参加するように修正された。 このように適応的に対応することで、離れた場所に住んでいる家族もお祝いに参加することができました。 個人と家族の発達段階には重要なものが数多くあるが、この議論では特に顕著なものをいくつか紹介する。
後の人生
65歳以上の方や慢性疾患(心臓病、糖尿病、肥満、呼吸器疾患、免疫システムの低下など)をお持ちの方は、より厳しく継続的な制限が必要となり、より高いリスクにさらされています。多くの家族は、自宅への立ち入りを制限したり、近距離での接触を制限するなど、慢性疾患を持つ長老やメンバーを保護するために組織化している。 特にハグなどの身体的接触の欠如は、孤立や断絶の感情を助長している(Killgore et al, 2020)。高齢のクライエントや慢性疾患を持つクライエントに対しては、臨床医が最新の事前指示書、医療委任状、遺言書を持つように促すことが重要である。 COVID-19のように、急速に進行したり、反応しない状態になったり、認知機能に障害を残すような生命を脅かすような状態では、予防的または早期に率直に話し合うことが重要である。献身的な医療努力と生命維持に関する家族の希望を知ることは、すべての人に利益をもたらすことができる。 終末期の話し合いをすることは短期的な課題ではあるが、家族にとって最も心が痛む終末期の経験の多くは、瀕死のメンバーの希望が不明であったり、無視されていた場合に起こるということを心に留めておくことが重要である。 家族は通常、COVID-19では病院に立ち会うことができないため、医療チームに医療代理者を指定し、特定することが特に重要である(Rolland, Emanuel, & Torke, 2017)。 代理者は、英雄的措置の限界やその他の重要な文化的・宗教的嗜好について積極的に関与することができる。 そして、医療チームは、緊急の生死を決定する必要があるかもしれないような悲惨な状況では、誰に連絡すべきかを知ることで利益を得ることができる。
早期成人
大学がオンラインで遠隔管理され、若年層の失業者が急増している中で、将来の計画に影響を与え、中には無期限に保留される人もいます。 経済的な理由から、多くの若年成人は故郷の家族と暮らすために帰国しているが、それと同時に故郷での経済的苦境も増大している。 COVID-19の不安、パンデミックの疲労、公衆衛生上の制約の進展;経済的ストレスや同居ストレスと併せて、家族の緊張を容易に引き起こしたり、高めたりすることがある。 定期的な家族の「チェックイン」ミーティングは、これらの避けられない緊張を管理するのに役立ちます。 COVID-19とその経済的影響は、若年成人が将来の希望や夢についての大きな不確実性に遭遇する原因となっている。 これは、思春期の若者、若年成人、およびその親にとっては、オープンな議論から恩恵を受けることができる重要な下流の緊張であるかもしれません。
多元的考察
COVID-19パンデミックに直面した際に参考にできるような過去の病気や生命の危機/逆境の経験について、個人や家族に尋ねることは価値がある。 脆弱性と回復力のある領域を特定することが重要である。 例えば、早すぎる病気や感染症による死亡、強靭な家族の死、あるいは家族が単独で苦しんでいるという家族歴は、COVID-19の文脈の中で特別な感受性を示すことができる。 長引く逆境によく耐えた過去の経験(例:貧困)や、リスクが高く不確実性の高い病気(例:心臓病)は、COVID-19に直面した際のレジリエンスを鼓舞することができる。
医療従事者への配慮
COVID-19のパンデミックが続く中、最前線の医療従事者にかかる莫大な犠牲は、疲労、不安、抑うつ、不眠、トラウマ、自殺として現れている(Schechter, et al, 2020; Wong, et al, 2020)。 この犠牲は、彼ら自身の家族関係に深く深刻な影響を与える。時に、COVID-19の容赦のない、ほとんど治療不可能な性質は、患者を救い、治療するという医療従事者の核心的なアイデンティティと対峙する。 医療従事者は不確実性の中で決断を下すことが多いが、「私たちは典型的に、自分自身のリスクではなく、患者のリスクに焦点を当てている」。 感染症の流行においては、私たちの計算には、私たち自身の曝露リスク-曝露が将来の患者をケアする能力をどのように制限するか-が組み込まれていなければならない」(Rosenbaum, 2020)。無力感や死の波を目の当たりにすることは、深くて累積的に不穏なものであり、失敗感や道徳的な傷つきにつながる可能性がある(Griffin et al, 2019)。 これは、患者の家族の身体的な 慰めを提供するために、愛する人の命が脅かされているとき、そしてしばしば最期の時間帯には、臨床医はその存在を知っていなければならない。 これは、臨床医がCOVID-19患者と接する最後の人になる可能性があることを認識していることを意味している。ある麻酔科医が言うには、「私が患者の最後の一人になるかもしれないし、最後の声を聞くかもしれない。多くの人が人工呼吸器を外すことはないでしょう。これがこのウイルスの現実です。挿管をするためにICUに入るたびに、数秒間このことを自分自身に考えさせています」(Saslow, 2020)。 これは特にCOVID-19の場合に当てはまり、私たちは皆リスクにさらされている。私たちは関係ないという考え方は不可能である。同僚との報告や、個人や家族の精神的健康相談を受けることができるようにするためには、非常に大きな必要性があります。
結論
マルチシステミックなレンズを用い、家族システム病モデルに基づいて、個人、カップル、家族がCOVID-19の無数の課題に対処するための心理社会的な地図を提供することができる。世界的な危機として、COVID-19のパンデミックは、連帯を促進し、世界的な共感と互いへの思いやりを高めることができる帰属意識を私たちに与えてくれる。
COVID-19に関わる家族ライフサイクルから地域・国家レベルまでを3つのフェーズに分けて記載されていました。じっくり読んだつもりですが、これを理解すれば、この時期にプライマリ・ケア医が家族にどうアプローチすればよいかのヒントを得られるのではないでしょうか。最後まで読んでいただきありがとうございました。