Role of the GP in the management of patients with self-harm behaviour: a systematic review
British Journal of General Practice 2020; 70 (694): e364-e373.
色々ありましてブログが滞っていました。
先日総合診療の専攻医や指導医がオンラインで集まる会がありまして、総合診療医のお勧めのブログとして紹介していただいたので、若手総合診療医の先生方もご覧になってくださっていることを想像してブログをまとめます。
今回はBJGPから。
(これは総合診療医を志す医師はタイトルだけでも読んでおくことをお勧めします。)
実は、Online First MAY 04, 2020にも面白そうな研究が多いのですが
高齢者における収縮期血圧の左右差と認知機能低下のリスクがあるのではないかというコホート研究。高齢者の収縮期血圧の左右差≥5 mmHgは、MMSEスコア低下と相関する(OR 1.46、95%CI = 1.05〜2.03)
(余談)嘘だろと思われた方もいるかもしれませんが、実は2012年のLancetでも似たようなシステマティックレビューがなされています。
Lancet. 2012 Mar 10;379(9819):905-914.[PMID: 22293369]
血圧左右差が10mmHg以上の差がある症例に50%超の鎖骨下動脈狭窄が存在する可能性は、血圧差が10mmHg未満のグループの8.8倍もあり(リスク比8.8、3.6-21.2)左右差10mmHg以上を指標とする鎖骨下動脈狭窄同定の感度は65%(35-86%)、特異度は85%(82-88%)と言うのです。
また、10mmHg 以上の差があるときの末梢血管疾患のリスク比は2.44(1.53-3.87)、感度は32%(23-41%)、特異度は91%(86-94%)で、脳血管疾患の既往と血圧15mmHg以上の差がある場合の脳血管疾患歴のリスク比は1.63(1.10-2.41)、感度は8%(2-26%)、特異度は93%(86-97%)、特に15mmHg以上の差がある人々では、心血管死亡のハザード比は1.68(1.11-2.53)、全死因死亡のハザード比は1.55(1.07-2.25)になりました。
というわけで、血圧の左右差が10mmHg 以上ある場合には注意したほうがよいと考えていましたが、脳血管疾患があるなら認知症もあるんじゃないかという仮説のようです。追試が待たれますね。
一般診療における臓器提供者登録へのアクセスの改善:実現可能性調査
臓器提供書登録を英国GPが診療所でできるのかどうかを検証した論文。3か月の間にチラシとポスターを待合室に展示し、実現可能性と受容性についてアンケート、調査、およびフォーカスグループを使用して収集したところ、対面式診察の12.4%で患者は登録に参加するかどうかを尋ねられ(6569のうち812)、これらの患者の244(30.0%)が登録に参加したのです。看護師と医療助手は、医師よりも多く尋ねていた(それぞれ23.4%、17.1%、1.6%)ため、実現可能性があるという結論になっています。
診療所で医療スタッフが臓器提供者登録を促進できるかどうかを大規模に調査するという発想が凄いですね。成功率もなかなか高くてビックリです。
プライマリーケアにおけるがんのリスクマーカーとしての小赤血球症:電子カルテを使用したコホート研究
貧血の有無は問わずに小赤血球症患者におけるがん発生率を調べたコホート研究です。小赤血球症の患者12289人のうち、497人が1年以内に新たながんの診断を受けた(4.0%、95%信頼区間[CI] = 3.7〜4.4)のに対し、小赤血球症のない73150人のうち1465人ががんの診断をうけた(2.0%、CI = 1.9〜 2.1)。
この手の研究も色々ありますが、頭の片隅に置いておいてプライマリケアって色んな研究しているんだと思うだけで良いかもしれません。MCV80以下の貧血なしの方にはMCV正常の方よりも悪性腫瘍の可能性が2倍あるが、悪性腫瘍の検索しても4%しか癌を見つけられないという数字を覚えておくと血算をみるたのしみが増えるかもしれません。
さて、余談はここまで。ここからが今回紹介する論文です。
Role of the GP in the management of patients with self-harm behaviour: a systematic review
自傷行為患者の管理におけるGPの役割:系統的レビューです。
なぜ自傷行為?と思われるかもしれません。
これまでにブログにまとめていなかったからなのですが、自傷行為は自殺のリスク因子であり、そういう方をみつけたら家庭医としてギアを上げなければならないと感じているからです。でも具体的に何をしなければよいか分かりますか?精神科コンサルトで終わらせていませんか?他のGPはどうしているのかはブラックボックスでした。それを明らかにしたシステマティックレビューです。つまり自傷行為に対するGPの役割についてまとめられています。この視点でまとめられたシステマティックレビューはありません。まとめておきます。
検索データベースはMEDLINE、PsycINFO、EMBASE、CINAHL、Web of
Science、AMEDです。2人の独立した査読者でテーマ別分析が行われました。
結果は6976の研究から12の研究(1997-2016年)が適格基準を満たし、GPのマネジメントに関する5つのテーマが特定されました。
- 自傷管理のトレーニング
- コミュニケーションの改善
- サービス提供
- 臨床ガイドライン
- そして若者
4つの障壁も特定されました。
- アセスメント
- サービス提供
- ローカル
- 体系的要因
結論
GPは自傷行為を自殺を深刻なリスクとして認識していますが、準備ができていない人もいます。自傷行為を管理するためのGPの役割は多次元であり評価と治療の最前線にいます。専門家への紹介や、継続的なサポートが必要です。
それでは本文を読んでいきます
自傷行為は自殺の最も強いリスクで、英国の公衆衛生でも課題となっています。自殺で死亡した若者の半数以上が自傷行為を経験しています。特に男性患者の自傷行為の割合が増加しており、特に中年および高齢者(65歳以上)の自傷行為は自殺のリスクは145倍に高まります。推定220000件/年の自傷行為があり緊急受診されています。
自傷の割合がプライマリーケアで増加しています(13〜16歳の女子の自傷行為は2011〜2014年で68%増加しています)が、自己ヘルスケアに存在するコミュニティは少ないです。NICEガイドラインでは自傷行為のハイライトではプライマリケア医は重要な役割があるとしていますが、具体的なGPの推奨方法は限定的です。
2018年英国で自殺防止戦略とNHS長期計画が始まりました。自傷行為を行う患者の3分の2がその前月にGPに受診していますが、知識、態度、行動、管理のエビデンスはありません。この系統的レビューの目的は自傷行為患者の管理におけるGPの役割を探ることです。
具体的には
・知識、態度、および自傷の評価や治療について。
・障壁、ファシリテーター、GP管理の範囲
・GPの自傷行為のコンサルテーションの結果
です。
方法
プロトコルはPROSPERO に登録(CRD42018084703)し、Preferred Reporting Items for Systematic Reviews and Meta-Analyses(PRISMA) ガイドラインに基づいています。
検索データベースはMEDLINE、PsycINFO、EMBASE、CINAHL、Web of
Science、AMEDです。2人の独立した査読者でテーマ別分析が行れました。
適格基準は

適格基準:GPのセッティングで、自傷行為(SH)、非自殺的なSH、意図的なSH、自殺未遂/自殺、自殺念慮介入/暴露SHの既往歴がある、またはSHの考えを持つすべての年齢の患者
結果
i)診察評価におけるGPの知識、態度、行動患者の診断、治療、リスク評価、紹介、フォローアップ
ii)GP管理を促進する要素
iii)GP管理のために特定された障壁
iv)GP相談の結果:紹介、フォローアップパターン、および相談期間
設定:国際プライマリケア
研究デザイン:観察研究、質的研究
除外基準:翻訳が得られなかった英語以外の研究「自殺支援」、「自殺念慮」の結果のみを報告する研究、ランダム化比較試験であった研究、医学生がGPの役割にあった研究
12の論文が選択された
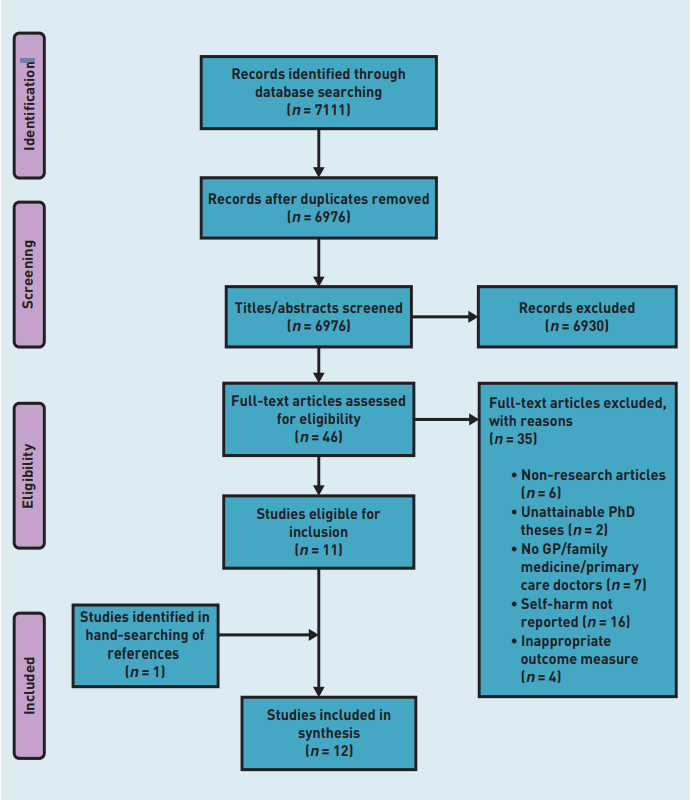
研究の特徴(表1)
ヨーロッパ(n=10)、米国(n=1)、オーストラリア(n=1)
臨床医の年齢範囲は20〜67歳で女性の臨床医の比率は254:203でした
品質評価
ほとんど(n=9)研究の質は高く、スコア75%または100%
MMATスコアが25%と評価された研究(n=3)は、代表的でないサンプル、ツールが検証されていない、応答率が低かった。

結果
Box 2で臨床医の知識、態度、行動、ファシリテーター、障壁GPの管理、コンサルテーションの結果、そして訓練の必要性についての主な類似点をまとめました。


知識
一部のGPは自傷行為を管理する知識を、教育と訓練を通じて得ています。
ある研究ではGPは自殺行動に関する能力が5段階で平均3.2(95%信頼区間= 3.1から3.4)と申告していましたが、38%しか自傷行為に関するトレーニングを5年以内に受けていないことが分かりました。別の研究では、自傷行為訓練に関する報告は一般的なメンタルヘルスの訓練よりも提供されていないことが分かりました。
GPは自傷行為と自殺のリスクは分かっていましたが、対照的に管理の実務経験として自傷行為をする患者から解放されたいという感情、さらにはGPが不確実性のままどうやって自傷の将来のリスクを確立するのかという感情がありました。
態度
GPの中では、自傷行為は助けを求める行動であると認識しており、それに対する態度は前向きだが自傷行為をする患者のサポートに自信がない。
彼らは臨床の直感に依存しています。
3つの研究ではGPが自傷行為を「助けを求める声」と感じたとある。
1つの研究では自傷行為が緊張からの解放である若年者への対処戦略について記述している。
2つの研究で、GPは自傷患者はメンタルヘルスが必要と評価していた。
報告された別の研究ではGPは自傷患者をサポートしたいという前向きな姿勢であるとしている。
別の研究によると、GPは自分自身を若年者ための最前線のサポートとしてとらえ、若者のための専門医受診までの「ストップギャップ」サービスとしている。
3つの研究はGPが自傷行為に対して自信がなく53%(137/260)準備ができていないと感じ、特に若者の自殺のリスクを評価する事に対して自信がない。
GPは自傷行為は自殺の「リスクのスペクトル」であり、自傷行為を分離するのが難しいと考えている。
ある研究のGPは、自殺意図を特定することは不正確であり、自殺の意図があれば教えて欲しいとしている。これらは自傷行為と自殺が複雑で密接な関係であることを示唆しています。
別の研究では、GPは自傷行為のプライマリーケアが欠如しているとしています。また、別の研究ではGPは自傷行為で入院したものは自傷行為を強化すると考えています。恵まれない患者を扱うGPグループは自殺リスクの評価は不正確であるとしていました。
興味深いことに、農村部や豊かな地域で働くGPは、自殺願望のある自傷行為と自殺願望のない自傷行為が異なる臨床行動であると議論しています。
ある研究では、GPは若い人の自傷行為の紹介の際に若い人だけでなく両親、または介護者を無視してはいけないとしています。GPは、自傷行為は社会的問題があり、青年(15〜18歳)で一般的です。若者の両親や介護者とのコンフリクトがあり自傷行為をしている可能性があります。
行動
GPは若者と成人の自傷行為の評価をするときに異なるコンサルテーション戦略を採用しているようです。一次医療サービスと二次医療サービスの両方を利用して自傷行為の管理をしています。
3つの研究ではGPは自傷患者を異なる二次医療サービス(救急、外来、メンタルヘルス)に紹介しました。4つの研究は自傷行為を管理するGPについて言及しているプライマリケア研究です。
ある研究では、常に自傷行為に介入するわけではない自殺願望を反映した患者患者に対する責任について研究され、さらなる研究では、GPに自傷行為をする若者との関係について調査しました。別の研究では、自傷行為のある若い人を自己管理するときのGPの行動について記載されている。
ある研究は自傷行為が電子カルテに記載されていない割合を報告しました。別の研究では、農村設定でGPからの紹介はどうか。Crawford と WesselyはGPが自傷後の心理社会的介入をしているか、向精神薬の処方開始または継続をしているか、地域カウンセリングを紹介しているか、もし自殺企図が文章にあれば介入する可能性が高くなります。
ファシリテーター
GPのファシリテーターに関する5つのテーマが抽出されました
①GPトレーニング
トレーニングは自傷行為のある患者のケアを改善する鍵となり、行動とケアの改善への鍵になります。トレーニングには特定のものがあります。自傷行為の継続的専門開発(CPD)、プライマリケアチームのためのコミュニケーション能力、GPの心理社会的介入学習と若者の評価。自殺リスク評価に対するGPの信頼、プライマリ内の自傷トレーニングケアのコンテキストが特定されました。
②コミュニケーションの改善
プライマリケアとメンタルヘルスチームのコミュニケーションの強化は不可欠です。4つの研究がメンタルヘルスのコミュニケーションのために、コミュニティメンタルヘルスチーム/子供と思春期のメンタルヘルスサービス[CAMHS]およびプライマリケアチームによる患者のリスク評価、治療計画、フォローアップ、退院について記載しています。
③サービス提供
プライマリーケアにおける自傷行為の規定GP管理をサポートします。自傷患者のためのアクセスポイント(SPOA)、および全体で動作するキーワーカーによる情報共有に焦点を当てた実践そしてメンタルヘルスケアの統合は、2つの提案があります。地域精神医学看護師(CPN)、カウンセラー、または心理学者実践に添付することも提案されました。専用のプライマリケア自傷患者サービスが強調された。
④臨床ガイドライン
GP自傷患者の管理ガイドラインは効果的です。3つの研究ですべての年齢にわたって臨床ガイドラインにの必要性を指摘しています。自傷リスクツールと自傷行為管理ガイドラインの1つの研究がGPによって提唱されました。
⑤若者たち
若者の両親と介護者は重要な役割を持っています。2つの研究は親と介護者の助けを求めることとファシリテーターとしての協議の関係について記述しました。別研究では、GPは、若者がアンケートに回答することで彼らを助けるかもしれないとしています。
障壁
GP管理の障壁に関する4つのテーマ
①評価
時間と自信は自傷患者のGP評価に影響を与えると報告されている。準備ができておらず、専門家が不足している知識も識別されました。ある研究は自傷行為スクリーニングツールはまだ形式的ありで効果的なリスニングへの障壁になっているとしています。
②サービス提供
自傷行為に対するサポートサービスの少なさは効果的なGP管理への障壁になります。資金不足、患者との連絡、コミュニティサービス、実践的な自傷行為サービス、および少数民族の言語を話すカウンセラーはすべてGP管理の障壁です。 ある研究ではプライマリケアにおけるリスク評価で自殺へのサポートの欠如を特定しました。
③ローカル要因
自傷行為のGP管理に悪影響を及ぼした地域的要因が特定されました。CAMHSから手紙を受け取るのに長い待ち時間がある。書面による自傷行為の実践報告がないことも障壁である。農村部では、患者の維持に懸念があった機密性だけでなく、フォローアップとコミュニケーション、治療、退院計画やメンタルヘルスサービスが欠如していた。2つの研究では両親が潜在的な障壁となるとしている。
④全身要因
自傷行為をする患者の全身要因は管理するGPの能力を妨げます。仕事の負荷はGPにとって自殺リスク評価の障壁とみなされます。人口統計境界もメンタルへのGP紹介健康サービスへの障壁とみなされます。ある研究は時間外の患者記録へのアクセスとメンタルヘルスサービスへのアクセス制限はGP管理の障害としています。同じ研究ではGPがメンタルヘルスの専門家への紹介を選択できないことがさらなる障壁としています。
相談結果
①入院
入院している人の自傷行為の重症度はわからなかった。GPについて報告された3つの研究では自傷行為をした患者の入院病院は自殺企図のある患者のうち60%(128/212)から80%の範囲(244/305)でした。
②紹介
GPはカウンセリングや二次医療サービスに紹介します。自傷行為をする患者の19%(58/305)は外来診療フォローアップをされます。一つの研究では患者を特定自殺リスク評価のためのサービスのため専門医に紹介しています。3件の研究でGPがメンタルヘルスサービスに紹介が行ったと報告されています:Crawford and Wessely は15%(31/211) 、Fitzsimons らは30%(64/212)でした。2つの研究ではカウンセリングサービスへの紹介をしています。
③フォローアップ
自傷行為をする患者はGPでフォローアップされています。Fitzsimonsらは、7%(14/212)をフォローしていました。若者ではGPは定期的にフォローアップを行いました。自傷行為を繰り返していると記載がある患者は再び自傷を負う可能性が高かった。
④管理
GPは自傷行為をする患者のため心理社会的介入と薬剤処方をします。2つの研究でCrawford and Wesselyは26%(55/211)心理社会的介入を行い、向精神薬薬は9%に処方されました(18/211)。75%(42/56)は自傷行為があった場所を患者の記録に文書化していました。
⑤相談期間は研究ありませんでした
トレーニングの必要性
臨床医の表現
GPは若者の診療について多様で継続的なCPDが必要としています。3つの研究ではGPが実用的な情報を含む継続的なCPDさまざまな形式(オンライン、小グループ、対面、およびチューター)が紹介されています。 3つの研究では管理に必要なトレーニングについて説明してあります。保護者を巻き込む若者との協議、機密保持、コミュニケーション、自傷の危険因子、およびやりがいのある相談の管理などがあります。
著者の推測
GPのコンテキストで自傷行為患者のマネジメントのトレーニングが必要である。ある研究では、自傷行為の評価と管理について、GPの経験に組み込む必要があるとしています。患者の自傷行為の識別性が低い11〜14歳で若者の管理をトレーニングする。Michail と Taitは若年者の自殺リスク評価への全人的取り組みを議論しています。Taliaferroらは心理社会的評価と若年者の自傷行為を減らすトレーニングを推奨しています。
ディスカッション
サマリー
GPは自傷行為を自殺の深刻なリスクであり、評価や管理ができないのは自分たちの責任であると認識していますが、準備ができていません。自傷行為管理の訓練が足りないのが懸念の原因です。自傷行為はプライマリケアの最前線で管理されなければならない。
効果的なGPマネジメントに繋がる5つのファシリテーションのテーマが特定されました。GPトレーニング、コミュニケーション、サービス提供、臨床ガイドライン、および若者です。4つの障壁に関するテーマもありました。評価、サービス提供、地域的要因、および体系的要因です。GPの紹介結果は入院、カウンセリングへの紹介または二次医療サービス、GPでのフォローアップ、および心理社会的介入および/または向精神薬を処方することになりました。
GP自傷行為の訓練は多様でなければなりません。プライマリケアのコンテキストで柔軟に多面的に若者を管理し、継続的なサポートと適切な専門家に紹介することが最前線でのGPの役割です。
強みと制限
これは自傷行為をする患者のGPによる管理に関する最初の系統的レビューです。レビュー方法は確立された基準と一致していました。2人の著者が独立して実施していましたが、選択バイアスのリスクはありました。サンプルサイズも小さくその結果対象となるすべての代表とは限りません。GPの診察期間に関するデータはありませんでした。GPの自傷行為管理の重要な障壁として時間の不足を報告しています。2研究はイギリスのGP年齢範囲を述べ、20 歳と25 歳からとしました。含まれる研究は西洋諸国からのものでです。
既存の文献との比較
オーストラリアの定性的研究が報告されました。そこではGPは自傷行為をする高齢者のケアで果たす役割はないと信じ、複雑な医療、社会的ニーズ、治療オプションの無さを感じている。このシステマティックレビューはGPがプライマリケアで自傷行為に対するサポートの無さを心配していたことを発見しました。重要なことに、GPは、自傷行為の管理に前向きですが、時々患者に対する責任を感じています。
自殺防止の一環としてのGPトレーニングプログラムは臨床医のスキルを向上させることができます。しかし、評価と管理において自殺のリスク減少や、自傷の繰り返しに及ぼす影響は曖昧です。自傷行為の自殺企図の区別難しい事が分かった。NICEの自傷の定義と自殺企図とは無関係でした。
GPは自傷行為のリスクの不確実性を表明しました。著者は一般的診療で効果的な自傷行為の予測や評価をする方法を知りません。この不確実性は適切だと感じます。自傷の救急部門のリスク尺度は貧弱で費用対効果が低いです。
研究と実践への影響
このレビューは自傷行為管理のGPの役割のエビデンスの欠如を強調しています。著者は、GPの役割は時間の制約はあるものの多次元であると信じています。将来の研究で患者が自傷行為の相談をするとGPの診療期間の延長への悪影響を及ぼすことが分かる事が期待されます。
患者の詳細な情報を取得するメンタルヘルスの同僚はGPの役割にとって重要です。著者はGPの役割を現在のプライマリーケアに基づいていますがGPの役割が時間をかけて洗練され、開発されました。
GPは患者の特定と自傷行為について早期にサポートする位置にあります。したがって効果的で簡潔な開発とテストでGPが提供する自傷行為自傷行為を減らすことが緊急に必要であり、潜在的に入院を減らすことができ、二次医療への紹介率を減らすことになります。現在、自傷行為に対し有効なGPの対応策はありません。これらの開発の主要な目的は自殺防止です。このレビューは緊急の必要があります。継続的、そして全体的患者を管理する知識のトレーニングと若者とのコミュニケーションを継続的に評価し、報酬が付くと効果的です。自傷行為の臨床ガイドラインと実践ポリシーの必要があります。プライマリーケアスタッフ、患者、プライマリケアネットワークには、これらのガイドラインとポリシーをより広く自殺防止戦略と評価、関連するサードパーティと協力してセクター組織、統合された証拠-情報に基づいたプライマリケア自傷行為モデルとサービスが必要です。GPが評価、治療、自傷行為をする患者を紹介し、支援するプライマリーケアにおいて、コミュニケーションの改善や二次医療についてケアサービスの開発そして効果的なGP主導の介入、そしてエビデンスに基づくプライマリケアの統合自傷モデルが必要です。
まとめ
自傷行為に対するGPの役割5つ
・自傷管理のトレーニングを受ける
・コミュニケーションの改善
・サービスの提供
・臨床ガイドラインの作成
・そして若者への介入
自傷行為に対する4つの障壁は
・アセスメントの基準がない
・サービスの提供
・ローカルな要因
・体系的な要因
この研究から自傷行為に対する対応が見えてくると思います。
勉強になりました。