The Foundations Framework for Developing and Reporting New Models of Care for Multimorbidity
Ann Fam Med November/December 2017 vol. 15 no. 6 570-577 doi: 10.1370/afm.2150
久しぶりにブログ更新です。
最近、Multimorbidityを勉強しています。
今後のMultimorbidityの土台となりうるモデルの研究です。
これまでの変遷や今後の傾向もわかるので、読んでおいて損はないと思います。
目的
多疾患併存は、世界中の医療システムに挑戦しています。多疾患併存の患者をより良多疾患併存のケアとその評価のモデルをデザインおよび報告するための合意されたフレームワークく管理するには、新しいケアのモデルが緊急に必要です。ただし、はありません。
方法
多疾患併存のケアのモデルを特定するための文献検索からの発見に基づいて、これらのモデルを記述するためのフレームワークを開発しました。現在のケアのモデルにおける焦点とギャップを特定し、時間の経過に伴うモデルの進化を説明することにより、フレームワークの適用を説明します。
結果
私たちのフレームワークは、理論的基礎とターゲット母集団(モデルの基礎)、およびモデルを提供するために実装されたケアの要素の観点から各モデルを説明しています。ケアの要素を3つのタイプに分類しました:(1)clinical focus 臨床的焦点、(2)organization of care ケアの組織化、(3)support for model delivery モデルデリバリーのサポート。このフレームワークの適用により、モデル設計での理論の使用が限定的で、一部の患者グループ(高齢者、多くの医療を受ける層)が他のグループ(若い患者、医療の恩恵を受けていない層)よりも重視されていることが確認されました。在宅ケアを実装するモデルが減少し、長期の予約を提供するモデルが増加するなど、経時的な要素の変化を発見しました。
結論
基礎となる理論と対象集団についての明確性を高めることにより、また、多疾患併存のケアを改善するための介入の潜在的に重要な要素の広い範囲を分類することにおいて、フレームワークはケアのモデルのデザインと報告に役立つ可能性があり、現在の限定的なエビデンスを促進することに役立つかもしれません。
前書き
慢性疾患は世界的な健康優先事項であり、multimorbidity(2以上の慢性疾患の共存した患者)は、さらなる課題をもたらします。多疾患併存の患者は、細分化されたケアをより多く受け、健康状態が悪化し、健康システムがニーズに効果的に対処するのに苦労しています。これらの患者のニーズを管理するために、特にプライマリケアでしばしばケアを提供するために、ケアを提供する新しい方法が必要です。
多疾患併存のケアの改善における現在の進歩
多疾患併存のケアに関するエビデンスには大きな乖離が存在します。最近のコクランレビューでは、ケアモデルを評価する18件の試験のみが見つかりました。これらのモデルには、2つの広範な戦略が含まれていました。学際的なチームワークの強化によるケア提供の再編成と、患者指向の教育または自己管理です。レビューでは、調査したモデルが効果的であるという限定的なエビデンスが見つかりました。
大きな問題は、多疾患併存のケアのモデルの記述に関するコンセンサスの欠如です。科学が臨床革新を推進する場合、継続的な評価とレビューを通じて証拠ベースを構築する必要があります。しかし、そのプロセスは、出版物のモデルの不完全な説明によって妨げられています。完全で正確な説明がなければ、研究者は研究を再現したり、「有効成分」を特定することはできません。
多疾患併存のモデルをデザインおよび報告するための包括的なフレームワークを開発すると、研究者と臨床医に共通の理解がもたらされ、既存および新規モデルのより良い説明が可能になり、誰に効果的かをより効果的に分析できます。多疾患併存のラベルに含まれる幅広いアプローチと患者集団を考えると、この情報は重要である可能性が高い。私たちのフレームワークを開発するにあたり、次のようにケアのモデルのDavidsonらの定義を採用しました。
本研究では
(1)多疾患併存の管理に関連するケアのモデルを特定すること
(2)理論的基礎とコア要素の観点からモデルを分析し、ケアのモデルを記述するためのフレームワークを開発すること
( 3)モデルが時間とともにどのように変化したかを調べるためにフレームワークを適用することにより、フレームワークの有用性を説明する。
方法
モデルの同定
慢性疾患と多疾患併存のプライマリケアモデルの大規模なスコーピングレビューを実施しました。多疾患併存/慢性疾患、プライマリケア、モデル/フレームワーク/介入に関する用語のブロックを使用して、3つのデータベース(MED-LINE、EMBASE、Cochrane CENTRAL)を検索しました(検索およびモデル選択の詳細については、http://www.annfammed.org/content/suppl/2017/11/10/15.6.570.DC1/Stokes_Supp_App.pdfの補足付録を参照してください)。基準に適合する追加モデルの知識で検索を補完しました。研究タイプに基づいてモデルを除外しませんでした。
(余談)このモデル一覧は非常によくまとまっています。
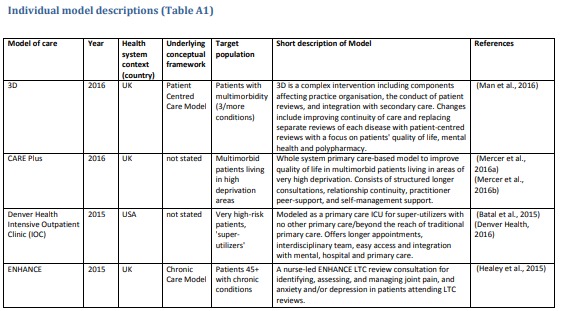
こんなのが39もあります。そりゃ統一しないわけだ。
分析とフレームワーク開発
ケアのモデルの基礎となる理論的基礎を記録し、公開された各記事の要素を抽出しました。これらの要素を分類し、用語集を作成しました(補足付録を参照)。また、モデルに関連する患者集団の詳細を抽出し、簡単な説明を提供しました。データが抽出されたときにフレームワークを反復的に開発し、著者は、要素、それらの要素の構造、および要素の共通のグループ化に関するグループディスカッションを通じて反映しました。これらの議論と著者の多発性疾患および健康システム研究の経験から、フレームワークを提案しました。
http://www.annfammed.org/content/suppl/2017/11/10/15.6.570.DC1/Stokes_Supp_App.pdf の用語集を全訳しておきます。
Clinical focus 臨床のフォーカス
Self-management support 自己管理サポート:患者が管理できるようにすることに重点を置いて提供される追加サポート
自分の慢性的な状態。
Biopsychosocial (holistic) approach 生物心理社会的(全体的)アプローチ:ソーシャルワーカーが関与する場合、またはソーシャルケアに注意を払う場合
状況(および健康)が明示的に記載されています。
Prevention focus 予防の焦点:包含を通じて疾患のリスク要因(例:食事、喫煙など)に対処することに焦点を当てる特定の開業医(例:栄養士)または介入。
Polypharmacy attention 多剤併用の注意:薬剤師がモデルに関与している場合、または薬のレビューは明示的に言及されます。
Shared decision-making 意思決定の共有:患者は治療の意思決定に積極的に関与しています(例:優先順位付けされた目標設定)。
Mental health care focus メンタルヘルスケアの焦点:メンタルヘルスプラクティショナーが関与している場合、またはメンタルヘルスに焦点を当てている場合。Application of guidelines/protocols ガイドライン/プロトコルの適用:専門家向けの臨床ガイドラインの使用を重視(特定の病気、または一般的な多発性疾患のガイドライン作成の試みのいずれかから)共起条件など)
Case management ケース管理:ケース管理する個々の患者の識別、文書で構成
個別のケア計画、ケア計 画の定期的なレビューと適応。
Integration with social/community care 社会/コミュニティケアとの統合:社会/コミュニティベースのケアとより密接に連携するプライマリケア。
Integration with secondary care セカンダリケアとの統合:プライマリケアはセカンダリケアとより密接に連携します。
Multi-disciplinary team/Collaborative care 学際的チーム/共同ケア:2(共同)またはそれ以上(学際的)医療専門家が定期的に協力してケアを提供します。
Home-care 在宅ケア:患者の自宅で直接発生するケア/評価の側面。
Co-location of services サービスのコロケーション:同じ施設内に複数の専門分野が共存しています。
Scheduled chronic disease appointments 予定されている慢性疾患の予約:慢性を監視/治療するために予定されている特定の予約
病気。
Extended appointment time 予約時間の延長:慢性疾患に対処するために提供されるより長い予約時間。
Nurse-led ナース主導:ナースは主に患者との接触/ケアをリードします。
Group visits グループ訪問:同時に受診する医師を訪問する患者のグループ教育/相談。
Single healthcare professional responsible for patient 患者を担当する単一の医療従事者:単一の医療従事者は明示的に患者のケアを担当します。
24/7 support available 24時間年中無休のサポートが利用可能:患者は、1日24時間、週7日、アドバイス/サポートにアクセスできます。
Trained lay navigator/health coach 訓練された素人ナビゲーター/ヘルスコーチ:患者を支援する専門性の低い役割を含めるピアサポート/自己管理テクニック/ケアの調整を通じて。
Up-skilling primary care workforce (new roles) スキルの高いプライマリケア労働力(新しい役割):新しい役割(例:ソーシャルワーカー/心理学者/専門家)が「通常の」プライマリケアに追加されました。
Education of healthcare professional for chronic care 慢性治療のための医療専門家の教育:慢性疾患の追加トレーニング
Telephone management 電話管理:電話でリモートで発生するケア/評価の側面。
資金調達/支払いの変更:モデルには、医師を含む支払いの変更が含まれます
Funding/payment changes 払い戻し/報酬、または実務レベルのインセンティブの変更。
Clinical IT linkage with other services/providers 他のサービス/プロバイダーとの臨床ITリンケージ:共有臨床記録を統合します。プロバイダー/サービスレベル(例:プライマリ/セカンダリ、プライマリ/ソーシャルケア)。
Electronic population stratification risk tool 電子人口層別化リスクツール:患者の詳細を変換するために使用される電子ツール。健康記録をリスクスコア(有害事象のリスク、通常は入院)に母集団(ケースなどのさらなる介入で特定のグループをターゲットにするためによく使用されます)
管理)。
Tele-health テレヘルス:技術サポートを利用したリモートケア。
Primary care providers network プライマリケアプロバイダーネットワーク:プライマリケア全体で学習/ピアサポートなどを共有するためのサポートプロバイダー。
フレームワークの適用
フレームワークを使用して、多疾患併存のケアの現在のモデルの内容を要約し、モデルへのフレームワークの適用から生じる主要な問題を強調しました。フレームワークの使用をさらに説明するために、時間の経過に伴うケアモデルの進化を調査し、2010年以降の最近のモデルのコンポーネントを以前のモデルのコンポーネントと比較して(各期間にほぼ同数のモデルを与えます)、時間の経過に伴う変化を説明しました。我々は、χ2検定を用いて2010年の前後に含まれた要素の頻度を比較しました。
結果
モデルの識別
データベース検索の結果、15,880タイトルになりました。スクリーニングとチームに知られている他の関連モデルを追加後、68記事中39の異なるケアモデルを含めました。付録では、各モデル(表A1)とその要素(表A2)について簡単に説明しています。
表A1は(超長いです)

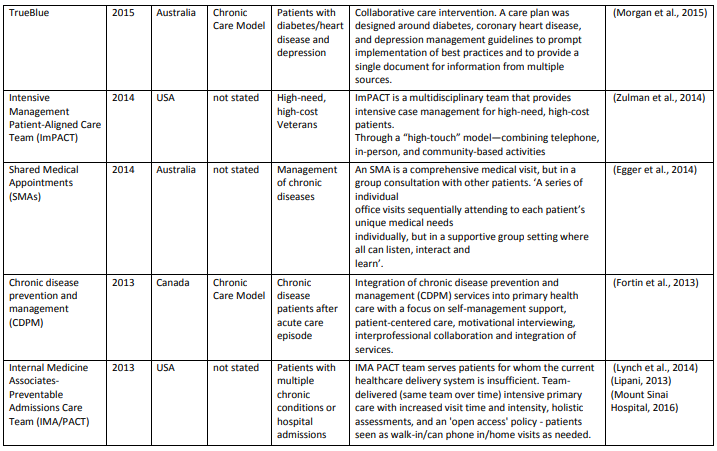
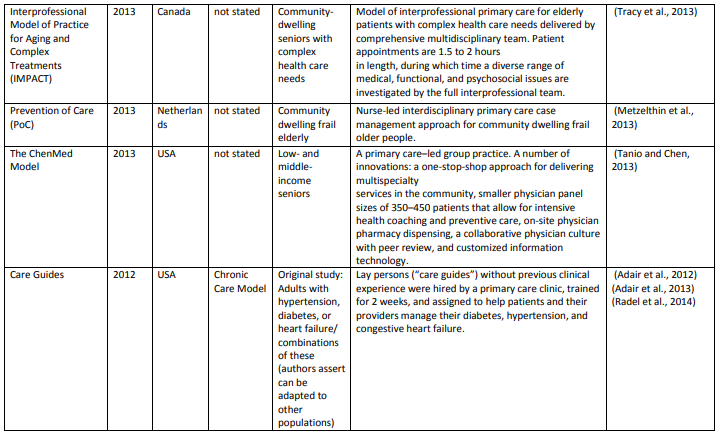
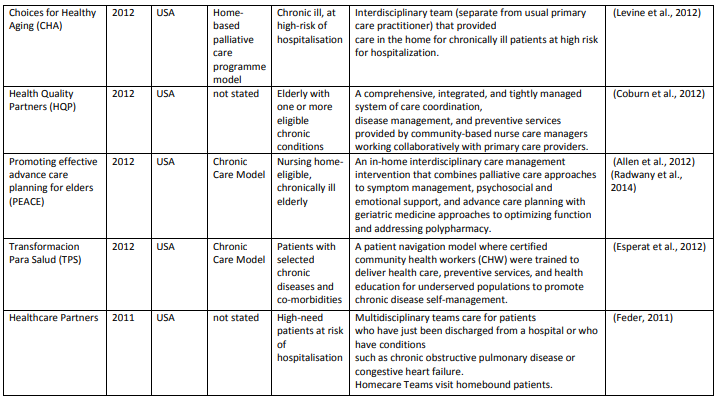
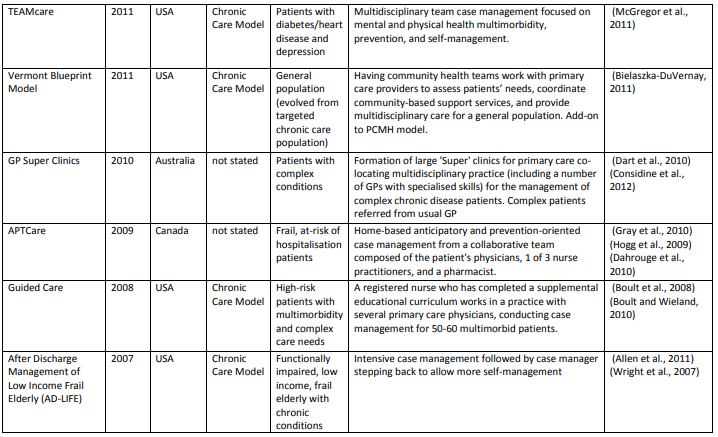
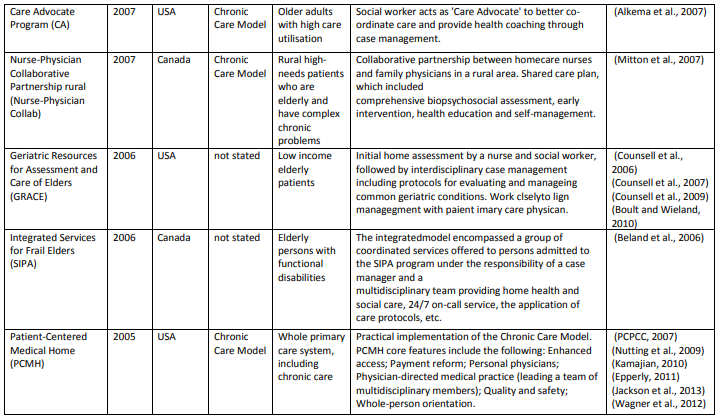
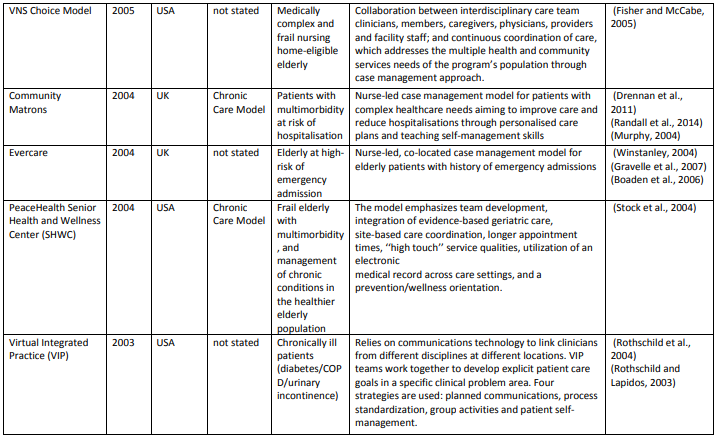
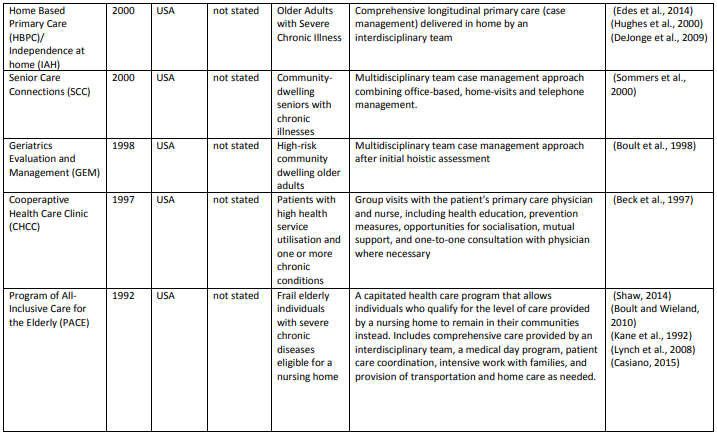
各モデルの要素 (Table A2)

分析とフレームワーク開発
図1は、モデルの分析と、一般的なグループ化と記述的プロパティの議論から生じたフレームワークを示しています。フレームワークの基礎は、モデルと定義された患者集団の理論的基礎です。モデルの要素を3つの領域に分類しました:
(1)clinical focus 臨床的焦点
(2)organization of care delivery ケア提供の組織
(3)support for model deliveryモデル提供のサポート

図1フレームワークの基礎
基礎
Theoretical Basis 理論的根拠
最初の基礎は、モデルの理論的基礎です。ケアのモデルは、一般的に特定の目標を達成するために設計されています。たとえば、以前は複数の来院を必要とした多発性疾患の患者グループのケアの質を向上させ、治療負担を軽減するように設計されている場合や、システムの経済的圧力に対処するように設計されている場合があります。したがって、ケアのモデルは、これらの目標を達成する方法の仮定に基づいて(少なくとも暗黙的に)構築されます。これは、理論的根拠を参照して明示的に概説されることもあります。理論的根拠は通常、モデルで使用される特定の要素を詳細に指定するものではありません。
Target Population ターゲットの母集団
2番目の基盤は、定義されたターゲット母集団です。類似性にもかかわらず、慢性症状は症状と治療適応が大きく異なります。同様に、多疾患併存の人々は、多くのサブグループとさまざまなニーズを持つ異質な集団です。したがって、モデルの対象となる母集団の説明は不可欠です。
Elements 要素
理論的基礎とターゲット母集団に基づいて、モデルには実装されるさまざまな要素があります。
Clinical Focus 臨床的焦点
ケアの多くのモデルは、ケアの臨床的焦点を変えます。そして、変化は患者に最も目に見えるでしょう。変更は、モデルの理論的基礎(例、患者中心のケアのための意思決定の共有)と一致する必要があり、ターゲット集団(例、メンタルヘルスへの焦点)を反映する場合があります。
Organization of Care Delivery ケア提供の組織
モデルはしばしば、臨床的焦点の必要な変更を許可または促進するために、ケア提供の組織を変更します。たとえば、意思決定の共有には予約時間の延長が必要な場合があります。また、患者の自己管理を支援するには、医師よりもヘルスコーチの方が適している場合があります。スペシャリストスタッフは、複数回の来院と不必要な患者の負担を防ぐためにプライマリケアクリニックに共存する場合があります。
Support for Model Delivery モデル配信のサポート
ケア提供の臨床的焦点と組織の適応には、労働力、テクノロジー、またはインセンティブへの適応など、サポートインフラストラクチャへの変更を含む、モデル提供のサポートが必要になる可能性があります。たとえば、臨床家の行動を変える(予防行動を促すなど)、セクター間のケアをより統合する、またはプライマリケア設定で提供されるケアの量を増やすには、資金調達と支払いの変更が必要になる場合があります。
フレームワークの適用
多発性疾患のケアの既存のモデルへのフレームワークの適用は、以下の問題を強調しています。
基礎
Theoretical Basis 理論的根拠
特定された39のモデルのうち、理論的根拠を明示的に指定したのは17(44%)のみで、そのうち15(88%)が慢性ケアモデル(chronic care model:CCM)を引用しました。CCMでは、いくつかの基本原則(自己管理サポート、臨床情報システム、配信システムの再設計、意思決定支援、医療機関、コミュニティリソースの使用)について説明しています。
実際には、モデルにはCCMのすべての原則が含まれていませんでした。たとえば、臨床情報システムを検討した人はほとんどいませんでした。他の理論的基盤には、患者中心のケアモデルおよび在宅ベースの緩和ケアプログラムモデルが含まれていました。
対象人口
ほとんどのモデル(67%、n = 26)は、有害事象(最も一般的には入院)のリスクが最も高いモデルまたは高齢者のみを対象としました。社会経済的に恵まれない地域に住む人々に焦点を当てたモデルは1つだけでした。ターゲットグループを拡大して予防志向の臨床的要素を含めることにより、患者集団全体にケアを適応させること(すなわち、患者中心の医療施設を通じて集団健康管理アプローチを取ること)を目的としたモデルは2つのみでした。
要素
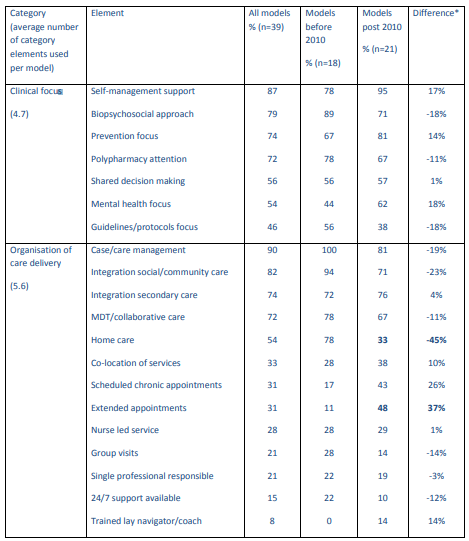
図2は、現在のケアモデルで特定されている要素をまとめたものです。

図2
フレームワークの各要素を使用した現在の文献のモデルの割合
IT =情報技術; MDT =学際的チーム
以下では、臨床フォーカス、ケア提供の構成、およびモデル提供のサポートの3つのカテゴリの要素について説明します。ほぼすべてのモデル(97%、n = 38)が3つのカテゴリすべてで変化を報告しましたが、展開された特定の要素に大きなばらつきがありました(補足付録表A2を参照)。
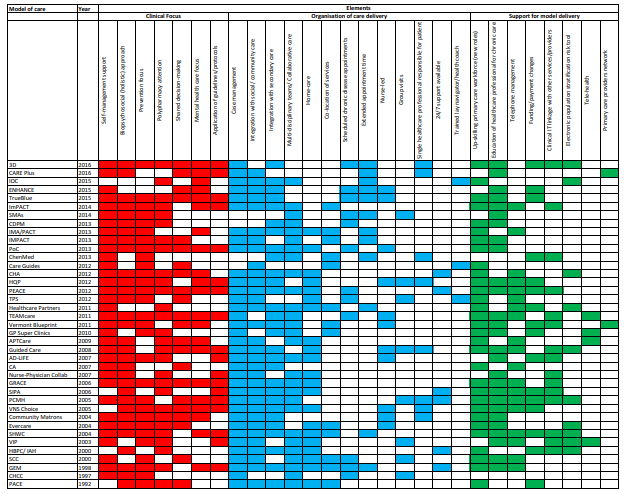
Clinical Focus 臨床的焦点
臨床的焦点に関しては、ほとんどのモデルに自己管理支援(87%)、生物心理社会的アプローチ(79%)、予防に焦点を当てた(74%)、および多剤併用への注意(72%)が含まれていました。モデルの約半分には、意思決定の共有(56%)、メンタルヘルス(54%)、またはガイドラインまたはプロトコルベースのアプローチ(46%)が重視されていました。治療の負担や生活の質については、ほとんど直接言及されていませんでした(これらは多剤併用療法などの他のカテゴリーでおそらく暗示されています)
Organization of Care Delivery ケア提供の組織
ケア提供の組織を変えるための13の要素を特定しました。ほとんどのモデルには、ケース管理(90%)、社会および地域医療サービス(82%)または二次医療(74%)との統合、および集学的アプローチ(72%)が含まれていました。モデルのわずか半分以上が在宅ケアの要素を持っていました(54%)。それほど頻繁には含まれない組織変更は、サービスのコロケーション(33%)、スケジュールされた慢性疾患の予約(31%)、予約時間の延長(31%)、グループ訪問(21%)、または24時間年中無休のサポート(15%)でした。
Support for Model Delivery モデル配信のサポート
モデル配信をサポートする8つの要素を特定しました。最も一般的には、プライマリケア労働力のスキルアップ(プライマリケアへの新しい役割の導入、79%)、慢性疾患管理と新しい働き方の専門家の教育(69%)が含まれます。ほぼ半分に、患者への電話サポートが含まれていました(49%)。あまり使用されていない要素は、資金調達と支払いの変更(インセンティブまたは払い戻しメカニズムの変更、41%を含む)、テクノロジー(サービス間の臨床情報技術のリンク、38%など)、リスク層別化ツール(26%)、またはテレヘルス(リモートケア)電話管理とは別に監視、10%)。
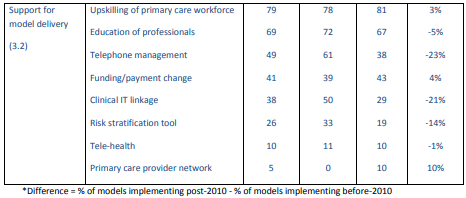
時間の経過に伴う多発性疾患のケアモデルの変化
フレームワークのアプリケーションは、時間とともに次のような変化を示しました(図3)。

図3
長期にわたるモデル開発。
IT =情報技術; MDT =学際的チーム
注:差=要素を実装する2010年以降に記述されたモデルの割合から要素を実装する2010年以前に記述されたモデルの割合を差し引いたもの
識別された統計的に有意な唯一の変化は、在宅ケアを実施するモデルの減少(-45%)および延長予約を提供するモデルの増加(+ 37%)を伴う、ケア提供の組織に関するものでした。他の傾向(いずれかの方向で10%以上の変化)があり、複数のプロバイダー間での調整よりも、単一の場所でのプライマリケアサービスの拡大(ソーシャルケアサービスのコロケーションの増加や慢性疾患の予約の延長など)を支持する傾向がありました(例、ケア計画の削減と他の社会的および地域ケアサービスとの統合)。
2010年以前には発生しなかった2つの要素が明らかになりました(訓練を受けた一般のナビゲーターとコーチ、およびプライマリケアプロバイダーネットワーク)。経時的な各要素を利用するモデルの割合は、補足付録表A3に示されています。

ディスカッション
多疾患のケアのモデルを報告および設計するためのフレームワークについて説明しました。フレームワークは、2つの基盤、theoretical basis理論的根拠、defined target population定義されたターゲット母集団、および実際にモデルを実装するための3つのカテゴリのケア要素を識別します。(1)clinical focus臨床的焦点(2)organization of care delivery,ケア提供の組織、および(3)support for model deliveryモデル提供のサポート。これまでに使用された要素のリストを提供しました。フレームワークを使用して、現在のモデルの焦点とギャップ、および長期にわたる開発を特定しました。
研究の限界
フレームワークの開発に使用された検索戦略は、公開されたモデルに限定されていましたが、研究タイプに関係なく包括的でした。ただし、展開された個々の要素は時間とともに変化し続ける可能性がありますが、新しい要素が追加された場合でも広範なフレームワークは存続すると予想されます。使用可能なフレームワークの開発に必要な詳細は、実際のモデルの複製に必要な詳細とは異なることを強調します。したがって、このフレームワークは、将来の研究(既存の研究報告チェックリストの補足)でのモデル記述の最大詳細レベルではなく、最小レベルと見なされることをお勧めします。私たちのフレームワークは、「有効成分」に関する現在の証拠が非常に限られているため、新しいモデルで使用される要素について規定するようにはデザインされていません。モデルの設計と実装も、コンテキストに敏感である必要があります。
ただし、フレームワークを使用すると、メタ回帰または詳細な定性的プロセス評価を通じて、将来のさまざまなコンポーネントの貢献度を評価できます。
より広い文学の文脈における解釈
multimorbidityコクランレビューおよび他の公開レビューは multimorbidityのためのモデルの予備的な分類を提案してきたが、どれも包括されていない、または公開裁判の対象とされていない新たなアプローチが含まれています。私たちのフレームワークは、最近の多発性疾患モデルの有効性に関するコクランレビューで使用された分類に基づいて拡張されています。国立衛生研究所(NICE)は最近、多発性疾患の臨床ガイドラインを発表しました21。 そして、私たちのフレームワークは、健康システムにおけるテーラードケアの概念をサポートするために必要な幅広い変更の一部を概説することにより、それを補完します。
multimorbidityのコクランレビュー
他の公開レビュー
NICEの多発性疾患の臨床ガイドライン
NICE. Multimorbidity: clinical assessment and management NICE guideline. 2016.
政策と実践のフレームワークの意味
モデルの理論的基礎は、設計者が行った仮定を強調しています。たとえば、設計者は健康に対する責任を個人またはより広い社会的文脈に帰する程度が異なる場合があります。現時点では、モデルの基礎はほとんど均質であり、最も頻繁に見られるのはCCMです。CCMは、最初に設計され、単一疾病管理プログラムのために実施され、このアプローチは、(疾患特異的ガイドラインに基づく意思決定支援に重点を置いて、例えば)multimorbidityのニーズに敏感ではないという議論があります。
「最小破壊医療」モデルなど、最近の開発に基づいたモデルはほとんどありません。理論的基礎の変更は、モデル設計に重要な意味を持ちます。たとえば、自己管理に重点を置くことは患者のケアの負担を増やす可能性があるため、最小限の混乱をもたらす医学に基づくモデルは、自己管理の臨床的焦点に影響を与える可能性があります。
人口に関しては、フレームワークへのモデルのマッピングにより、ほとんどのモデルが高齢者やリスクの高い人(最も一般的には入院患者)などの選択グループに焦点を合わせていることがわかりました。最もリスクの高い患者は、総人口および多発性疾患の患者の非常に小さな割合を占めており、すでに疾患経過に大きな影響を与えるケアのポイントを過ぎている可能性があります。高齢者は平均してより多くの状態にありますが、絶対的には、65歳以上の多発性疾患を持つ人は少なくなります。
そのため、関連モデルが若年で低リスクの患者向けに設計されていることも重要です。これらの現在あまりターゲットにされていないグループは、ほとんどの二次医療入院と総医療費を(まだ)考慮していませんが、将来の医療需要を軽減することが可能かもしれません(例えば、多発性疾患を終末期のより小さな期間に圧縮することにより)。
Fries JF. Aging, natural death, and the compression of morbidity. N Engl J Med. 1980;303(3):130–135.
また、multimorbidityがより一般的であることが知られており、より早い年齢で起こり、より早い年齢で発生し、精神的健康の低下に関連している可能性が最も高い、社会経済的に恵まれない集団を対象とした介入はほとんどありません
私たちの分析は、注意を高める必要があるケアのいくつかの要素を示しています。特に、私たちが含めたすべてのモデルのほぼ半分からメンタルヘルスへの焦点が欠けています(ただし、メンタルヘルスへの焦点は時間とともに増加しています)。精神疾患のある多病患者は、プライマリケアにおける患者の安全性の事故のリスクが高く、うつ病は多病患者の管理と結果を修正する上で特に重要です。治療負担に直接焦点を合わせているモデルはほとんどありません。これは、多疾患併存を持つ人々にとって重要な現象としてますます認識されています。
逆に、最も一般的に含まれる要素のいくつかは、強力エビデンスを持たないか、または多疾患併存において疑わしい価値があるかもしれません。罹患率の高いレベルは、自己管理に対する障壁と関連しているので、自己管理および予防に重点は、不適切かもしれず、NICEガイドラインmultimorbidities患者におけるそのような活動を推薦サポートするエビデンスは認められませんでした。高齢の高リスク集団における予防の可能性は議論の余地があります。
同様に、症例管理のエビデンスは、患者の満足度を改善できることを示唆しているが、特に最も複雑な患者や、学際的なチームによって実施される場合でも費用と自己評価された健康には有意な影響はない。
最後に、いくつかのモデルはテレヘルスを使用したサービスの再編成に基づいていましたが、このアプローチは慢性状態の管理には費用効果が高くない可能性があることを示すエビデンスがありますいくつかのモデルはテレヘルスを使用したサービスの再編成に基づいていましたが、このアプローチは慢性状態の管理には費用効果が高くない可能性があることを示すエビデンスがあります
保健システムは、最近、多発性疾患の新しいケアモデルを実装し始めましたが、成功のエビデンスは限られています。慎重な設計、実装、および報告は、この重要な領域でのエビデンスベースの開発を支援できます。私たちの枠組みが、理論ベースでより標準化された報告と研究を奨励し、介入の対象集団、ならびに費用対効果の高いケアを提供し、それらを最も使用する人健康システムの再設計をサポートするために必要なさまざまな要素(それらの間の相互作用を含む)の貢献を期待します。
まとめ
・多疾患併存のケアとその評価のモデルをデザインおよび報告するための合意されたフレームワークを作り、評価した。

・2つの基盤、Theoretical Basis理論的根拠、Target Populationターゲット母集団
・および実際にモデルを実装するための3つのカテゴリのケア要素を識別します。
(1)clinical focus 臨床的焦点
(2)organization of care ケアの組織化
(3)support for model delivery モデルデリバリーのサポート
・一部の患者グループ(高齢者、多くの医療を受ける層)が他のグループ(若い患者、医療の恩恵を受けていない層)よりも重視されていることが確認された。
・(1)clinical focus 臨床的焦点
・自己管理支援(87%)、生物心理社会的アプローチ(79%)、予防に焦点を当てた(74%)、および多剤併用への注意(72%)が多い。モデルの約半分には、意思決定の共有(56%)、メンタルヘルス(54%)、またはガイドラインまたはプロトコルベースのアプローチ(46%)が重視されていた。治療の負担や生活の質については、ほとんど直接言及されていない。
・(2)organization of care ケアの組織化
・13の要素を特定した。ほとんどのモデルには、ケース管理(90%)、社会および地域医療サービス(82%)または二次医療(74%)との統合、および集学的アプローチ(72%)が含まれていた。モデルのわずか半分以上が在宅ケアの要素を持っていた(54%)。それほど頻繁には含まれない組織変更は、サービスのコロケーション(33%)、スケジュールされた慢性疾患の予約(31%)、予約時間の延長(31%)、グループ訪問(21%)、または24時間年中無休のサポート(15%)であった。
・(3)support for model delivery モデルデリバリーのサポート
・8つの要素を特定した。最も一般的には、プライマリケア労働力のスキルアップ(プライマリケアへの新しい役割の導入、79%)、慢性疾患管理と新しい働き方の専門家の教育(69%)が含まれた。ほぼ半分に、患者への電話サポートが含まれていました(49%)。あまり使用されていない要素は、資金調達と支払いの変更(インセンティブまたは払い戻しメカニズムの変更、41%を含む)、テクノロジー(サービス間の臨床情報技術のリンク、38%など)、リスク層別化ツール(26%)、またはテレヘルス(リモートケア)電話管理とは別に監視、10%)
・症例管理のエビデンスは、患者の満足度を改善できることを示唆しているが、特に最も複雑な患者や、学際的なチームによって実施される場合でも費用と自己評価された健康には有意な影響はない。
・いくつかのモデルはテレヘルスを使用したサービスの再編成に基づいていましたが、このアプローチは慢性状態の管理には費用効果が高くない可能性があることを示すエビデンスがあります
久々に18000字ブログを書いてしまった。学びの多い文献でした。