— COMMENTARIES —
Multimorbidity and Resident Education
Karen B. Mitchell, MD | Stacy Bartell, MD
Fam Med. 2021;53(7):531-534.
DOI: 10.22454/FamMed.2021.106319
新年一発目のブログは、STFM Journalを研修医と当直中に読むという相変わらず意味が分からない流れでFamily medicineから紹介です。STFM Journalは久しぶりに読みましたがMultimorbidity and Resident Educationという面白いタイトルを見つけてしまい、研修医にもマルモ教育をする意義を実感できたので紹介します。

筆頭著者のKaren先生はミシガン州サウスフィールドの家庭医の先生です。
読み終えて、引用された文献をほとんど網羅できていたことに感動したので、私も2年間でMultimorbidityに詳しくなれたなと感じています。
(本文そのままではなく、要約しています。詳しく知りたい方は原著を。)
Multimorbidityとは、2つ以上の慢性疾患の併存と定義され、complex careと同様に表現されたり、「医療的に複雑な患者集団」と言及されることもあります。複数の医療環境と幅広い患者層にわたって、少数の患者が医療費の大半を占めています。米国では、支出のほぼ50%が人口の5%によるものです。このように高い費用を負担している患者は、より多くの慢性疾患を抱え、複雑で重度の状態にある割合が高いのです。患者さんの視点から述べると、Multimorbidityとは、長期にわたる病状を持ち、複数の健康状態と共に生活し、複数の健康上のニーズを持つ人々を指します。 Multimorbidityは複雑なケアのニーズを持ち、投薬、プライマリーケア受診、複数の専門医受診、救急室訪問、入院を多用します。Multimorbidityの割合は増加しており、今後の家庭医にとって、重要な対応策になると思われます。
Multimorbidityは死亡リスクが高く、生活の質も低下します。65歳以上の人の50%以上がMultimorbidityを抱えています。Multimorbidityは年齢とともに増加しますが、Multimorbidity患者の総数は65歳以上よりも65歳未満で多く、社会経済的に恵まれていない人ほどMultimorbidityになる時期が10-15年早いとされています。精神疾患は、身体的罹患数が増えるほど多く、また、社会経済的に恵まれていない人よりも恵まれている人の方がより多く罹患しています。
2010年に退役軍人局(Veterans Administration:VA)のシステムで受けたケアの系統的レビューによると、複数の慢性疾患を持つ患者の管理には、専門医の調整、投薬調整、重複する検査の排除、自己管理支援、ケアプラン作成時に患者の好みや機能的能力を取り入れることが必要であるとされています。プライマリケア医は、世界保健機関(WHO)のMultimorbidityに関する入門書では、これらの課題に対応するのに最適な存在であると考えられている。家庭医は、一定期間、特定の集団に対して包括的、協調的、かつ人間中心のケアを行う。この家族や地域に密着したケアにより、複雑なケアやMultimorbidityの管理に関する専門性が自然に身につく。家庭医は、特定の臓器系に特化した疾患についてはコンサルタントを利用することもあるが、薬の管理や調整、健康に影響を与える行動面への対応、患者が自宅で必要とするリソースへの接続を支援するなど、全体像をまとめられるのは家庭医なのである。患者のMultimorbidityへの対応は、家庭医研修の中に組み込まれなければならない。
ここで研修医教育ではなく、家庭医療専攻研修という意味だと気づきました。
いずれにせよ、青字のところは全く持っておっしゃる通り。
専門家へのコンサルとを利用することもありますが、全体をまとめられるのが家庭医なのです。
Multimorbidity Careとはどのようなものか?
Multimorbidityのケアには、包括性(幅広い問題を考慮し管理する能力)と継続性(患者特有の複雑性を管理するために必要な深い理解を生み出す関係性)の両方が必要です。Multimorbidityへのケアは、オフィスやクリニック、入院患者、看護施設、在宅ケアなど、さまざまな場面で自然に行われます。複雑な医療問題を抱える患者さんは、さまざまな環境でのケアを最も必要とする人たちです。その目的の一つは、患者さんとご家族の健康管理をサポートし、入院や救急外来の必要性を最小限に抑えることで、医療費抑制にもつながります。しかし、入院や救急外来での治療が必要になった場合、患者さんが不安定な時期に再入院や救急外来を受診することを防ぐため、これらの環境からのケアの移行を管理することが重要です。退院後2日以内に患者さんや介護者と連絡を取り、専門家チームのサポートを受けながらプライマリーケアのフォローアップを行うケアマネジメントサービスは、ケアの向上とコストの削減につながります。このことから、専門家チームの一員として家庭医が行う包括的な継続ケアは、患者さんのニーズを確実に満たしていることがわかります。
統合的行動医療、ケアコーディネーション、健康教育、薬剤師、その他の医療専門家を含む患者中心のチームベースのケアは、ここ数年、特に先進支払ケアモデルにおいて増加しています。診療所が小規模で包括的な連携ケアができない場合、患者紹介のための地域資源に関する知識も同様の役割を果たす。規模の大小に関わらず、家庭医診療所は地域パートナーとのネットワークを形成し、格差の是正とアクセスの改善を図る必要があります。患者集団が高齢化し、Multimorbidity患者数が増加するにつれ、家庭医には集団医療に関する専門知識が必要となり、患者パネルを管理するための確実なデータの活用を学ぶことが必要である。Multimorbidityデータに基づく患者のリスク層別化により、家庭医が最もリスクの高い患者を特定し、積極的なケア調整と地域リソースとの連携によりMultimorbidity合併症を予防することが可能になります。家庭医は、すべての患者に公平な医療を提供することができ、人生の終わりにおける質と目標について有意義な話し合いができるように準備しなければならない。家庭医診療所は、患者、その家族、介護者が健康増進と転帰改善の積極的なパートナーとなるよう関与し、活性化させなければならない。最終的な目的は、ヘルスケアの改善、健康アウトカムの向上、そしてコストの削減である。
マルモのケアは
いかに包括的に問題点をとらえるか、ケアの継続性を意識するか
患者だけでなく地域全体をとらえることが重要ということですね。
Multimorbidityに関するレジデント・トレーニングとはどのようなものか?
家庭医レジデンシーは、将来の家庭医が複数の疾患を持つ人々のために、患者中心のテーラーメイドのケアアプローチの専門家となるよう、意図的に訓練する責任を負う必要があるのです。表1は、研修医がどのように学ぶかを含め、Multimorbidityに対応するために必要な研修の要素を示したものです。
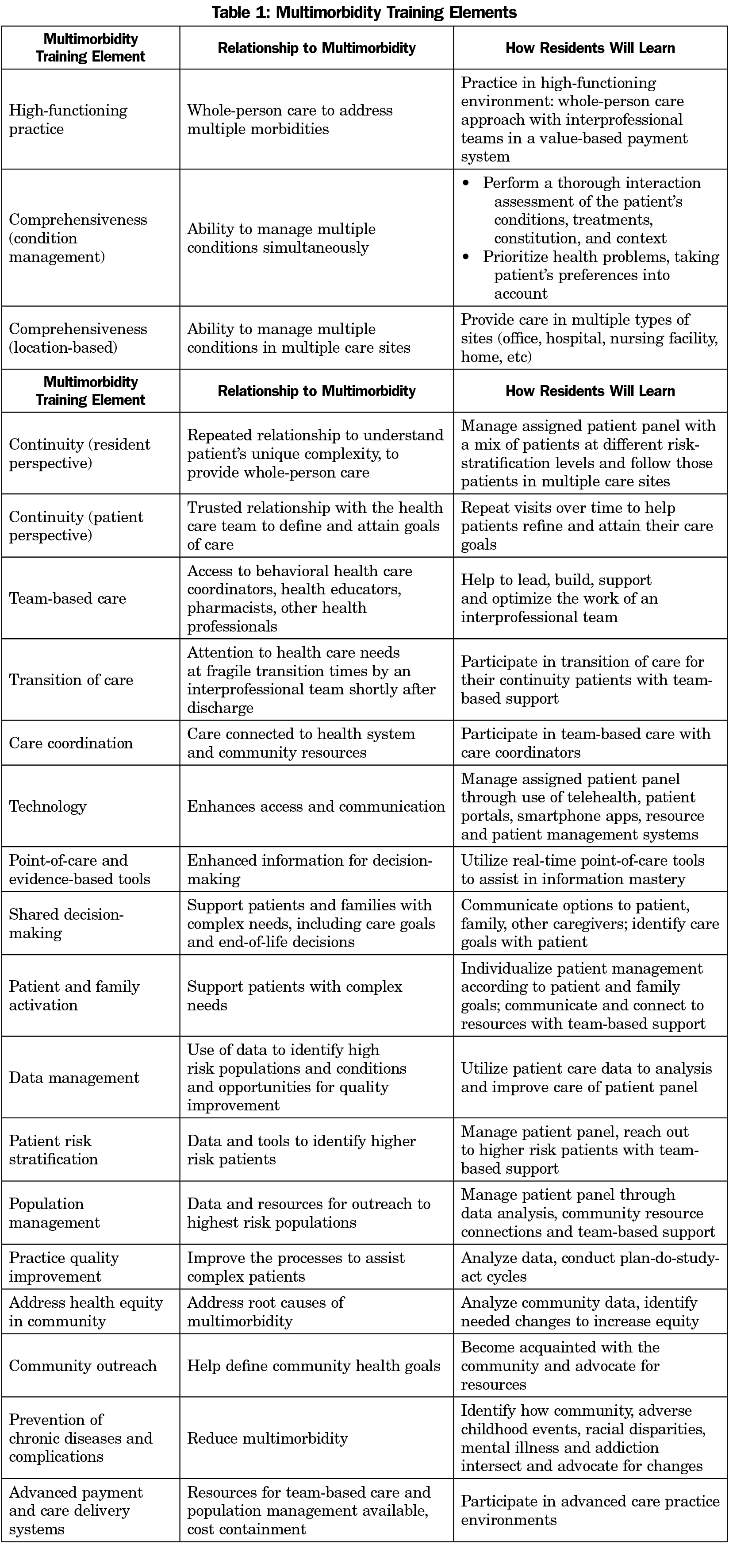
日本語版




複雑な患者のニーズに対応することは、家庭医学専門医の研修と診療において重要な焦点となり、チームによるサポートが必要です。研修医の経験は、患者との出会いだけではなく、様々なリスク層別レベルの患者を、研修医が患者のニーズに応じて複数のケア施設でケアする、患者パネル管理によって評価されるべきです。患者との出会いという概念は、遠隔医療、患者ポータル、非同期通信、その他のリソースおよび患者管理システムを通じて、継続性とアクセス性を高めるために拡大する必要があります。研修医は、最適な紹介の割合や適応、ポリファーマシーの最小化を学ぶことで、今後数十年にわたり、患者集団のケアの向上とコストの削減につながる習慣を身につけることができます。Multimorbidity患者の管理を成功させるために、研修医が習得すべき基本的なスキルは、患者の慢性疾患の潜在的な相互作用を評価し、患者の優先順位と好みを引き出し、患者管理を個別化することです。
まさにアリアドネの原則ですね。(引用されているわけですが)
リスク層別に患者を考える、患者パネル管理で考える、まさに家庭医の視点です。
研修医は、高機能な診療環境でのトレーニングを必要としています。Bodenheimerらによって考案された診療ビルディングブロックの多くは、包括性とケアコーディネーション、チーム医療、人口管理など、Multimorbidity患者の治療に必要な原則と一致しています。家庭医療学研修は、今後も外来診療を中心に行われるべきですが、最高の継続性を提供するためには、オフィスから病院、自宅など、複数の場所でケアを提供できるように研修することが必要です。さらに、Multimorbidityの問題に対処するために、研修医はコスト管理の専門家になり、高度な支払い/供給システムで機能するようにならなければなりません。
まさにその通り。病院だけでも診療所だけでもダメで、行ったり来たりの研修が望ましいと思います。
Multimorbidityの患者へのケアにとどまらず、研修医は、サービスを提供しようとする集団を理解し、地域社会の健康目標を定める手助けをし、患者をより健康な生活のための地域資源につなげることを学ぶ必要があります。また、慢性疾患の予防と健康増進を図り、Multimorbidityを予防することが、研修医の診療に組み込まれなければなりません。Multimorbidityの複雑さと根本原因を理解するために、研修医は、地域社会、小児期の有害事象、人種格差、精神疾患、依存症がどのように交錯しているかを学ぶ必要がある。
これもその通り。Multimorbidityを学ぶには予防を学ばなければならない。
個人的にはプロブレムがない時からMultimorbidityへの介入は始まっていると思います。
結論として、米国の人口はより病気になり、医療費はより高額になっている。家庭医は、プライマリ・ケアの4つのC(ファーストコンタクト・ケア、継続性、包括性、ケアの調整)の専門家として、複数の慢性疾患を持つ人々の複雑なケアであるMultimorbidityの問題に取り組むのに、特に適した立場にあるのです。次世代の家庭医が、全人的かつ専門家間のチーム医療を通じたMultimorbidity管理への解決策の一部となることを学べば、医療を改善し、健康を増進し、コストを削減するための取り組みのリーダーとなることでしょう。
家庭医がMultimorbidityを見られるようにするにはどうしたらいいのか
それをこちらの連載でまとめています。(宣伝)