【総合診療レクチャー】救急神経疾患のみかた 廣瀬源二郎先生の講演
南砺市民病院は毎月1名ペースで院内のスペシャリストによるレクチャーや外部講師を招いてのレクチャーをしています。
若手医師からベテラン医師,そして今回は県内の研修医などもZoomで10名参加され,初めてのハイブリッド開催となりました。

研修医スキルアップセミナー第5回は
去年も12月に講演いただいた金沢医科大学脳神経内科の初代教授である廣瀬源二郎先生の神経内科レクチャーでした。

廣瀬先生が去年レクチャーした内容はこちら。
廣瀬先生の神経診察の極意は多くのベテラン医師が読まれたことでしょう。
当院の研修医は皆読んでいます。私も持っています。
臨床神経内科学のような神経内科医が勉強するテキストを作成されているような先生なので、いわば神様のようなお方です。
前回は神経学的診察法のレクチャーだったのですが
今回も伝説のレクチャーが繰り広げられました。
勉強になったポイントを紹介します。
皆さんは救急神経疾患と聞いて,皆さんはどのような疾患を想像されますか?
緊急性の高い神経疾患としては
①脳:脳血管障害,脳炎・脳症・てんかん発作(二次性,アルツハイマー病)
頭部外傷,めまい疾患(前庭神経炎含む)
②脊髄:脊髄外傷,多発性硬化症の脊髄病変,脊髄梗塞
③末梢神経:キランバレーのような神経免疫性疾患
④筋疾患:重症筋無力症クリーゼ,周期性四肢麻痺など
が重要です。
これを症状から考えますと,症状別の鑑別は
1.意識障害 脳血管障害,脳炎(髄膜炎)・脳症,外傷
2.失神・ショック,失血・出血,感染症,血管迷走神経過敏
3.けいれん発作:てんかん(部分,全般,症候性)
4.激しい頭痛,クモ膜下出血,髄膜脳炎
5.めまい 脳血管障害,過呼吸,前庭障害
6.急性呼吸不全:重症筋無力症クリーゼ,ギラン・バレー症候群
などを考える事になります。
問診では薬歴は重要です。
コリンエステラーゼ阻害薬やコリン作動薬を飲みすぎてコリン作動性クリーゼ
薬を飲んでいないorストレスなどで筋無力症性クリーゼなど
病歴で注意すべきは
【1週間前に風邪,下痢があり,つい先程足がしびれてきた】
→ギランバレーは数時間のうちに呼吸停止になるかもしれないので,アンビューできる準備をして受診させる。
①意識障害
意識とは 覚醒(脳幹賦活網様体)と認知(大脳皮質)
いずれか,あるいは両者の障害で意識障害になる

ちなみにノンレム睡眠(徐波睡眠・深い眠り)では,脳幹の賦活毛様体は活動していますが,皮質に投射されることはないので覚醒は下がります。目玉も動かないですし情報は脳幹で止まっています。

一方でレム睡眠(浅い眠り)では眼球運動が出てきます。視床まで到達しても視床に来た情報が一部だけ伝わる。運動野にも伝わる。この時に夢をみる。半分起きているような感じ。意識障害をイメージするにはちょうどよい概念図と言えます。

睡眠・覚醒を制御する神経回路にはオレキシンも関与している。
ヒポクレチンともいい,覚醒中枢 前頭葉の覚醒中部から視床下部(睡眠中枢,覚醒中枢)分泌されると賦活毛様体が活性化されます。
オレキシンがでなくなるナルコレプシーも覚えておく。

覚醒中枢がやられるのが意識障害
覚醒の部位である賦活毛様体
認知の部位である大脳皮質の障害も
脳炎・脳症(肝性脳症・肺性脳症も)全ての神経系がやられる。

意識障害
①大脳皮質がやられているのか,②脳幹網様体がやられているのか
①大脳皮質:脳炎・脳症は局在的に起こることはない。脳幹脳炎というものはあるが,病変に左右差はない。両側性の神経症状を見たら念頭に置きたい。
②網様体性は脳幹梗塞・橋梗塞,橋・小脳出血であり神経症状に左右差がある。
つまり
★意識障害の分類は
意識障害が有り
1.局所神経症状がある場合は,脳血管障害,脳腫瘍
2.局所神経症状がない場合は,脳炎,脳症,薬物中毒
3.局所性神経症状がないが,髄膜刺激症状があり
発熱がある場合は,Kerinig徴候があるか確認。髄膜脳炎を疑う
発熱がない場合は,クモ膜下出血,動脈瘤,動静脈瘤破裂など
発症してすぐに髄膜刺激症状がないことがないことはある。
頭部CTをすぐ取ろう。髄膜刺激症状をしっかり見よう。
Arm drift test,Drop test,Babinski,共同偏視,首の動きなども大事である。
意識障害の分類:JCS,GCS以外に,Mayo Clinic方式を復習
Mayo Clinic方式は分類が曖昧なところがある。昏蒙と半昏睡がわかりにくい。
利点は,加えた刺激を書いておけば,胸骨柄を押したらgrade○眼窩下神経を刺激したらgrade○のように書けるところにあるので,正確に評価しよう。

★意識障害をきたす脳血管障害の分類
・内頚動脈・中大動脈閉塞による広範囲な梗塞(特に優位半球で強い)
・大きな皮質下出血
・視床出血
・橋出血
・小脳出血
・急性小脳梗塞
・高度のくも膜下出血

★昏睡患者の病巣診断は
①呼吸パターン
②瞳孔の大きさ,対後反射
③人形の眼,カロリック試験
④肢位・肢運動反応
を行う
まずは,呼吸パターン

★呼吸パターン(スパイログラム)下に行くほど危ない 呼吸様式を見ておこう
a. 間脳病変;「チェーンストークス呼吸を見ると,助かると思え」
センサーが助かっているのでここを落とさない。
b. 中脳病変:中枢性過呼吸 四六時中強烈な過呼吸をしているのは危ない
これが30分つづくともう助からないだろう。早めに減圧。
c. 橋上部病変:時間が経ったら持続性吸息呼吸(息を吸いきったら止まる)
d. 橋中下部病変;群発呼吸,同じパターンではない。あと1時間も持たないレベル。
e. 延髄病変:失調呼吸(ビオー呼吸)になるといよいよ。
②瞳孔変化

★局所診断 瞳孔変化
(上)代謝性脳症 縮瞳気味で左右差なく,対光反射はある
(左上)間脳でも同じような病変,縮瞳で対光反射ある
(右上)中脳被蓋であれば動眼神経の縮瞳のメカニズムが抑えられ散瞳になる
(左下)動眼神経 一方の瞳孔だけ広がる,側頭葉の脳ヘルニアで脳幹が圧迫
(右下)橋のpinpoint pupilあるが,縮瞳はする。
交感神経の下降路がやられるので,動眼神経はやられない。
中脳が残って縮瞳が働きすぎる。
(下)亡くなる方は散瞳するための交感神経も縮瞳するための動眼神経も止まっていると真ん中ぐらいになる。中脳病変でも起こる。(交感神経の下降路中脳もやられるも)
③肢位変化は,片麻痺,除皮質肢位,除脳硬直肢位など
痛みの与えるポイント:眼窩下神経,指を曲げる,胸骨柄
・片麻痺 Arm drop,痛み刺激で動かせるか,屈曲性の麻痺は除皮質梗塞
・除皮質肢位 上肢屈曲,下肢進展
・除脳硬直肢位 中脳のレベルで病変があるとても足も伸展位
④人形の眼手技とカロリック試験

もし眼球運動に問題なければ,動かしたものの反対にとどまるまず。
カロリックテスト,氷水を耳に入れると,入れた方に目玉が動く。
一眼は残っていて,反対に動くと右の内転障害 右MLF症候群(内側縦束)
熱い水を入れて眼が動くと脳幹は大丈夫。
頭を動かすとMLF症候群か動眼神経(中脳の病変があるな)
★片麻痺と共同偏視の病変を診るだけで鑑別がわかる。

左麻痺+右を観ている;目玉が病変側をみるということは,前頭外野(6)は反対側に目玉を動かすので反対に向いてしまう(病変側に向かう)
片麻痺の反対側を見ていると大脳半球の病変である。
片麻痺の方を見ていると脳幹の方を観ている。
左の痙攣があると右の病変だが,活発になっている場合は片麻痺の方を見る。
★Visual threat 視覚脅し試験

患者の眼前で左右別々に手掌を眼前にかざして,瞬目反射を見る。
左の半側無視があり
左の麻痺がなければ後大脳動脈
左の麻痺があれば中大脳動脈領域
★意識障害の画像診断
昏睡状態:賦活網様体がのこっていない
賦活網様体・中脳被蓋が残っている場合は,持続性昏睡はない。

★特殊な意識障害 無動性無言akinetic mutism

失外套症候群ともいう
腫瘍が多い,脳梗塞2回めなど
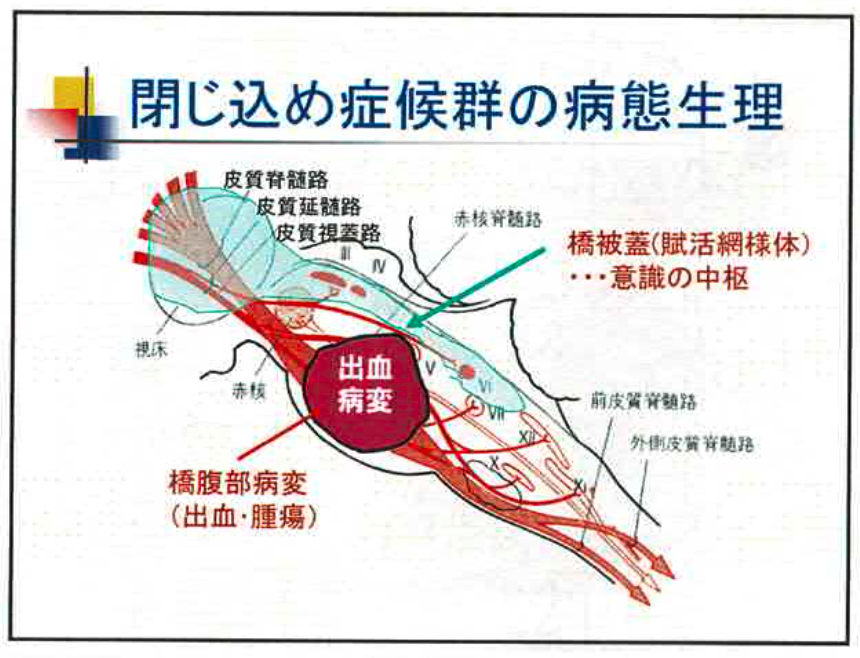
★閉じ込め症候群 Locked -in syndrome

患者は全部わかっている。(聞こえていないと思って余計なことを言わないように)
皮質下降路に出血あると麻痺になるが,橋被害(網様体賦活)意識の中枢,眼球運動はできる
★脳血管障害 TIAか急性期脳梗塞が中心
一過性(数分から15分以内が大部分,長くても1時間以内)の症状
前循環症状,後循環
血栓が詰まって,再灌流している。
Hollenhorst's plaque ジャッキの取っ手が頸部にあたって黑内障
これまでは循環不全だと思っていたが,これを見つかったので微小塞栓症だということがわかった

★一過性脳虚血発作のMRI
1週間以内に脳梗塞を起こす
ABCD2スコア
治療はヘパリン,抗血小板薬
★古典的ラクナ症候群
Pure motor hemiparesis 穿通枝の血栓症 内包後脚,橋底部,放線冠(頻度50%)
Ataxic hemiparesis 内包後脚,橋底部,放線冠
麻痺はないけど手は動かしにくい clumsy hand syndrome(Dysarthria)橋底部,内包膝,放線冠
運動麻痺無いけど,感覚がない Pure sensory stroke 視床,内包後脚(後方)
感覚も運動も,Sensorimortor storoke 視床+内包後脚
★BAD:入り口に粥腫があると大きな脳梗塞がでる
神経症状が悪化することがある(進行性脳卒中)
15mm以上
治療法を変えなければいけない,抗血小板ではなく,抗凝固薬も
★★Spectacular shrinking deficts
劇的に縮小する神経症状発作
急激発症の半球症状(完全感覚運動片麻痺)
塞栓症と同じことが起こり,栓子が速やかに溶解し小片化し早期に再開通する

★稀な自発運動 Lazarus徴候

死者を蘇らせたような
家族に生きているようにみえるので,説明が必要
※ラザロ徴候(ラザロちょうこう、英語: Lazarus sign)は脳死とされる患者が自発的に手や足を動かす動作のことである。 1984年にA・H・ロッパーによって脳神経科学誌の『Neurology』に報告され、ラザロ徴候と名づけられた。
ちなみに『ヨハネ福音書』が語るイエスによるラザロ復活の挿話に由来する医療用語が2つあります。
ひとつは脳死後患者の手足が自発的に動くラザロ徴候(Lazarus sign)
もう一つは心肺蘇生が中止された心停止患者で自己心拍が再開するラザロ現象(Lazarus phenomenon)です。
フィンランドHelsinki University HospitalのKuismaらは、ヘルシンキ救急医療サービスでの前向観察研究により、院外心停止でのラザロ現象の発生率を調査(n=2,102)し,65.5%で蘇生が試みられ、うち61.0%(840件)は現場で蘇生が中止された。ラザロ現象は5回発生し(1,000件あたり5.95回)、蘇生の中止から自己心拍再開までの時間は3~8分であった。5名のうち3名は現場で死亡し(2~15分)、もう2名は病院搬送後に死亡した(1.5~26時間)。蘇生中止前に短時間の無呼吸期間を設けること、蘇生中止後も10分間は注意深いモニタリングを行うことを提案している
めまい,てんかん,神経筋疾患による呼吸不全ときて(一気に省略)
症例も難解なものになってきて
NCSEの鑑別から

ケーススタディーも環状20番染色体症候群を実際の症例を元に紹介されたりと,なかなかの重厚なレクチャーでした。(2行でまとめました)
しっかり復習して明日からの臨床に活かしたいと思います。
ありがとうございました。