気候変動に対して医療者は何ができるのか(深堀り学習シリーズ)
タイトルは今までのブログにはなかったテーマです。
南砺の病院家庭医がマルモと講演以外のことを書くのはかなり久しぶりです。
話はこのTwitterから始まります。
全診療科医師を対象に院内レクチャーで発表。
— 大浦誠 (@makotoura) 2021年12月1日
最新論文を織り交ぜながらのレクチャーなのでいつかブログに載せようか(需要あるのか…)
気候変動について深堀りスタンスで調べているうちに,医者の中では結構色々語れるようになった気がします。環境のことを考える視点が生まれるといいなと思います。 pic.twitter.com/QRRO5xlPDI
実は院内レクチャーのテーマは自分で好きなように決められるのですが,発表する予定だったMultimorbidityのスライドを作っていて,意外性がなさすぎて途中からテンションが下がってしまったのです。せっかくなら自分が今まで勉強したことがないものをテーマにして深堀りしてみたら新境地を開拓できるのではないか。
とレクチャー前日に思ってしまい1からスライドを作り直し,発表したわけです。
すると,総合診療以外の先生方やベテランの先生にも「今までこんなレクチャーは聞いたことがなかったけど面白い」と言っていただけました。
というわけで,このテーマで更に理解を深めていきたいと思います。
まったく勉強したことがないテーマだったので,この2つの座談会を中心に勉強してみました。





日本は2015年のパリ協定において,2050年までに80%の温室効果ガスの排出削減を目指すと言っていました。実はコロナ禍の影響で世界の経済活動が停滞し温室効果ガスは減ったと言われていますが,経済活動を停滞させることが人類に良いことなのかというとそうではありません。まさにSDGs(Sustainable Development Goals:持続可能な開発目標)の考え方が重要になります。
WHOでも
Climate change and health 気候変動自体が健康問題である(WHO 30 Oct 2021 )
温暖化の影響の全体像は,気候変化が生態系に影響し,人間社会に様々な影響を与えるわけですが,この中でも健康問題への影響ぐらいは我々も気にかける必要があります。

https://www.env.go.jp/earth/ondanka/pamph_infection/full.pdf
健康影響では、気温が上昇して熱中症などが増加する「直接的な影響」と、気温や雨量などが変化することによって“感染症の4つの条件”が変わり、そのために感染症が増えるなどの「間接的な影響」とがあります。1988年に、国連環境計画(UNEP)と世界気象機関(WMO)が共同で、気候変動に関する政府間パネル(IPCC)を設立しました。世界中の科学者が、温暖化の現象、影響、対策に関する最新の科学的知見を収集し、報告書をとりまとめています。IPCCの報告はこちらです。

世界各国の健康影響の特徴もまとめられています。
アジアはやはり感染症なのですが,他の地域の問題も他人事ではありません。




循環器領域のポスターもあるほどです。

多様な健康問題にかかわる気候変動ですが,そもそも気候変動の何が問題なのかというと,その気温上昇が生物が耐えられるペース以上に起こっていることが問題だと考えると分かりやすいです。

台風による洪水や,ゴミの増加などでネズミが増えたり,鼠咬症が増えることも起きています。バンコクでも気候変動の影響でごみ問題,浸水被害が取りあげられています。
また,被災地の撤去作業中に古釘を踏んでしまい破傷風になるのも環境の被害ともいえます。避難所で感染症にかかるのもいわば環境の被害と言えます。建物を解体する際にアスベストの使用を確認する事ができなければ,健康被害を受けるかもしれません。もちろん,気候変動により生態系が変わり,感染症の分布も変わるかもしれません。
特に下表の黄色のところは日本でも意識しなければならない疾患です。(もちろんそれ以外も知っておかなければならないのですが,環境の影響があるという意味です)

https://www.env.go.jp/earth/ondanka/pamph_infection/full.pdf
中でもリフトバレー熱とハンタウイルス感染症は気候変動の影響を大いに受けるので雨量の多い時期には特に注意です。


日本の近海でも、下痢・腹痛や皮膚疾患、壊死などを起こすおそれのあるビブリオ・バルフィニカスという菌がいます。この菌は、海水表面温度が20℃以上になると検出率が増加するのですが、この20℃の北限線が、近年北上しています。

8月の海面水温20℃線と ビブリオ・バルフィニカス症の発生地域
下図左は、1950年からヒトスジシマカ確認地点と、年平均気温11℃以上の地域を示したものです。下図右では、分布が次第に北上している様子がみてとれます。温暖化やヒートアイランドなどで年平均気温が11℃以上になる地域が今後も増えると、ヒトスジシマカの分布が一層北上する可能性もあります。(ちなみにデング熱の媒介蚊として最も知られているネッタイシマカですが,デング熱の大部分はヒトスジシマカによる流行であったとも考えられています。2002年にはハワイで小規模なデング熱の流行が起きましたが、この流行もヒトスジシマカによるものでした。)

このように,暑さで昆虫や動物も適切な環境を求めて移動し,生息域が変わることでこれまでいなかった感染症を引き起こすのです。10年後は今と異なる感染症が猛威を奮っているかもしれません。
もう一つ,シガテラ中毒も興味深いです。
シガトキシンは、海藻や岩礁に付着する有毒の小さな藻類(渦鞭毛藻:うずべんもうそう)が産生します。この有毒の小さな藻類が付着した海藻などを藻食性の生物(魚類、ウニ、カニなど)が食べ、さらに肉食性の魚類が藻食性生物を食べるという食物連鎖によって、シガトキシンが伝搬、蓄積されます。シガトキシンを多量に蓄積した魚をヒトが食べて食中毒となります。
https://www.pref.okinawa.jp/site/hoken/eiken/kagaku/documents/shigaterapannfu.pdf

有名な症状にドライアイスセンセーションというものがあります。
水に触れた時にビリビリした感じがあるとか,クーラーの冷気が痛みとして感じるなどです。
ドクターGの徳田安春先生の回でも紹介されていましたね。
しかも,偶然ですが,こちらの徳田先生も最近取り上げておられました。
総合診療 31巻6号 (2021年6月)
特集 この診断で決まり!High Yieldな症候たち—見逃すな!キラリと光るその病歴&所見 【CASE】 ⑮ ドライアイス・センセーション 徳田 嘉仁
⑮ ドライアイス・センセーション (総合診療 31巻6号) | 医書.jp
脱線しましたが,シガテラも沖縄や鹿児島で発生しているイメージでしたが,本州沿岸でも発生しています。肉食魚で、藻食魚によるシガテラの発生はまれなようですが,温暖化が進めばサンゴ礁が北上するかもしれません。
(以下引用)
日本におけるシガテラは、平成元年~22年の間に、毎年1~8件、合計78件の届出がなされています。 原因魚種は、バラハタ(16 件)が最も多く、次いでイッテンフエダイ(12 件)、バラフエダイ(11 件)となっていま す。また、発生都道府県は、沖縄(70 件)が最も多く、次いで鹿児島(3 件)となっています。近年は、これまでに例のなかった本州沿岸で採捕された魚類が原因のシガテラが発生しています。これらの魚類のほとん どは肉食魚で、藻食魚によるシガテラの発生はまれです。
https://www.fsc.go.jp/sonota/factsheets/factsheets_ciguatera_131216.pdf
また令和2年の環境庁の気候変動影響評価報告書では
海洋プランクトン由来の食中毒であるシガテラ中毒は、近年、亜熱帯地域だけではなく、(日本 の本州、四国、九州地域を含む)温帯地域でも報告されており、原因物質シガトキシン類を生産する渦鞭毛藻の生息域が北上していることが推測されている。これまでは熱帯地域で発生していたかび毒アフラトキシンによるコメの汚染が国内で発生する可能性も実験により明らかとなっている。543027)
https://www.env.go.jp/press/files/jp/115262.pdf
この報告書を読んでしまうと, もはやなんでもありだなと思ってしまいます。
話を戻しますと,気候変動を意識した生活指導は,皆様もされていると思います。
例えば以下のようなものです。

夏場に利尿剤を減らすというのも気候を意識したものですし,水分を取るように,運動を控える,熱中症対策はまさに気候変動を意識した医療です。
そして,地球温暖化が温室効果ガスの影響で起きているのであれば,人間もまたその恩恵を受けているのです。代表的なものは自動車です。自動車にばかり乗っていて運動不足になり,生活習慣病になっている方は,そもそも人類の生産活動の結果そうなっているのかもしれません(そう考えると,個人を責めるというよりも人類の生産活動の結果そうなっているだけで,患者さん個人を責めなくなるかもしれません。たまにこういう視点を持つことで,患者さんに柔軟な対応ができることもあります。)

そんなに簡単に世の中は変わらないと思われるかもしれませんが,意外と世の中って変わっているんです。例えば,昭和の電車内では普通に喫煙されていましたし,吸い殻を入れる下皿が電車の中にあったのです,今では考えられない変化です。


最近では,新型コロナ対策として,ワクチンやマスク・三密回避など随分浸透していると思います。世の中の流れがそうなっているとも言えますが,ちょっとした外来の一言で,患者さんが影響を受けていることもあるわけです。なので,環境についても医師がちょっと知っていることをお伝えするだけで,世の中の流れを少し変えることができるのかもしれません。

実は,医師にできることとして「Physician Action Guide」というものがあります。

通勤は歩くか自転車,肉の消費を減らそう
など具体的な取り組みがありますが,これは医師としてというよりも人としての取り組みかもしれません。(肉の中では鶏肉が最も飼育中にCO2を出さないらしいですが,肉を絶対食べないというのも難しいことですね)
患者さんに何でも禁止するというよりも,「知らないよりは知っていたほうが良い」という感じで知識をお伝えするだけで,いざ世の中が変わった時に対応できるようになるのではないでしょうか。何事もバランスが大事です。

実は英国家庭医学会 (Royal College of General Practitioners)でも紹介されています。

GPの役割
GP や看護師は、真実を伝えることで最も信頼される専門家です。気候と生態系の危機に対する行動を、患者と公衆の健康を改善する機会と捉えることで、一般の人々の行動意欲を高めることができます。私たちの模範となるような行動をとることで、健康的で持続可能な生活を促進し、二酸化炭素の排出量を削減することができます。
一般診療のカーボンフットプリント
一般診療所のカーボンフットプリントのほとんどは、その臨床活動によるものです。処方は一般診療所のカーボンフットプリントの60%以上を占めています。処方の大部分を占めるのが定量噴霧式吸入器(二酸化炭素の3,000倍の温室効果ガスを含む推進剤を使用することができる)です。優れた臨床実践は、高品質でありながら低炭素であることが可能です。BMJ誌の短い記事では、環境に優しく、より良いプライマリーケアに向けて、GPができる6つの行動を提案しています。その例は以下の通りです。
- 不健康の予防(例:健康格差の是正、持続可能な食生活、アクティブ・トラベル、ソーシャル・プリスクリプション、コミュニティ・ヘルスの構築、燃料貧困への対応)。
- 害と無駄の削減(例:過剰診断の削減、有害なポリファーマシーの回避、予定外の入院を防ぐための協力的なケアプランの使用など)。
- 患者の力を高め、自己管理を向上させること(意思決定の共有、個人を中心としたケア、グループコンサルテーションなど)
- 低炭素医薬品の処方(例:必要に応じて定量噴霧式吸入器(MDI)ではなくドライパウダー(DPI)の使用)
- 患者やスタッフの不要な移動を避け、最適なケアを提供すること
Aarti Bansal and Grant Blashki: Six steps to both greener and better primary care - The BMJで取り上げられている6つは
- Prudent Prescribing 慎重な処方
- Responsible Referrals責任ある紹介
- Connecting communitiesコミュニティをつなぐ
- Identifying inequalities不平等の解消
- Empowering patients患者さんのエンパワーメント
- Respected Role-models/Role-modelling尊敬されるロールモデル/ロールモデリング
非医療職のカーボンフットプリント
非医療職のカーボンフットプリントのほとんどは、患者やスタッフの移動によるものであり、次いでエネルギー使用とサービスの調達によるものである。www.gpcarbon.org には、一般診療所向けの簡単で迅速に使用できる無料の炭素計算機がある。実行可能なアクションの例は以下の通りです。
- 不必要な患者やスタッフの移動を減らす
- アクティブ・トラベル(徒歩、自転車)の促進
- エネルギー使用量の削減
- 再生可能なエネルギー源への切り替え
- 持続可能な商品やサービスの選択
これはある製品における原料の生成から廃棄に至るまでのライフサイクル全体で、大気中に排出された CO2などの温室効果ガスの重量を算出した指標のことで環境経済学の領域で世界的に研究されています。

日本のヘルスケア領域でもカーボンフットプリントの研究はされています。
Carbon footprint of Japanese health care services from 2011 to 2015 - ScienceDirect

要点をまとめると


ここで先程の藤沼先生のまとめが活きてきます。

- 自動車・交通機関の利用→徒歩や自転車を推奨
- 遠隔診療システムの活用
- プライマリ・ケア機能の分散化
- 身近なところに健康相談ができるリソースがあることを目指す
- 薬局や鍼灸院、 スーパーマーケット等への臨床推論を学んだ高度実践看護師の配置なども考慮
- 外来・在宅診療の質向上と一致
- 往診には、電気自動車(水素自動車)を使用
- 通院期間を延ばすことも有用
- 気候変動は温暖化だけでなく,気候の極端化(巨大台風,寒暖)をもたらし,熱中症・心臓疾患・脳血管疾患のリスクを上げる。
- リスクのある地域住民をピックアップして,地域で対策を。
- 英国では「燃料貧困(fuel poverty)」(収入の 10%超が燃料費)への取り組み。
④環境にも配慮した処方をする
- 「ポリファーマシー」や「残薬問題」は、それらのカーボン・フットプリントを考えると、実は気候変動問題である。
- 温室効果ガスを含む「吸入薬 (インヘラー)」の見直し
- 薬剤ではなく「社会的処方」を考慮する
- 鍼灸(お灸はダメかも)やマッサージなどの「相補代替医療」の再評価
⑤気候変動が健康問題であることを医療者に教育する
- 気候変動が健康問題であるという認識は、まだ薄い
- ヘルスケアの担い手である医療者への教育に組み込む
- 気候変動に取り組む他業種と連帯することも大切
これはThe Climate Emergency Advisory Group (CEAG)というRCGPのSpecial Interest Groupです。
RCGPを国内および学部レベルでサポートすることを目的としており,総合診療コミュニティが気候と生態系の緊急事態(CEE)に対して意味のある行動をとれるようにすることを目指しています。持続可能性を、カリキュラム、政策、ガイドライン、研究、実践など、システムのすべての部分に統合することを目指しており,私のようにただブログに書くだけよりも遥かに実践的なことをしています。
また,同Webサイトには健康のためのGreen Impact forHealth(GIFH)ツールキットというものが無料で使用できます。
これは一般的な診療所の環境の持続可能性と質を向上させるだけでなく、コスト削減にもつながる100以上のアクションが掲載されています。二酸化炭素の発生を抑制する戦略の多くは、健康にも貢献します(例:よりアクティブな移動が大気汚染を軽減する)。「自分の診療所では何ができるのか」という質問に答えています。
https://www.greenimpact.org.uk/giforhealth
また,NHSのまとめでも具体的にどのようなことをすべきかがまとめられています。

実は医師だけでなく看護師さんも取り組んでいます。
日本看護協会訳
看護師,気候変動と健康 Nurses, Climate Change and Health

https://www.nurse.or.jp/nursing/international/icn/document/policy/pdf/shakai-20.pdf
ほぼ同じことを述べていましたが,そもそも看護師さんの数を考えてみると,その影響力は大きいと思います。みなさんの団体でどのような取り組みができるのかを考えてみると面白いと思います。

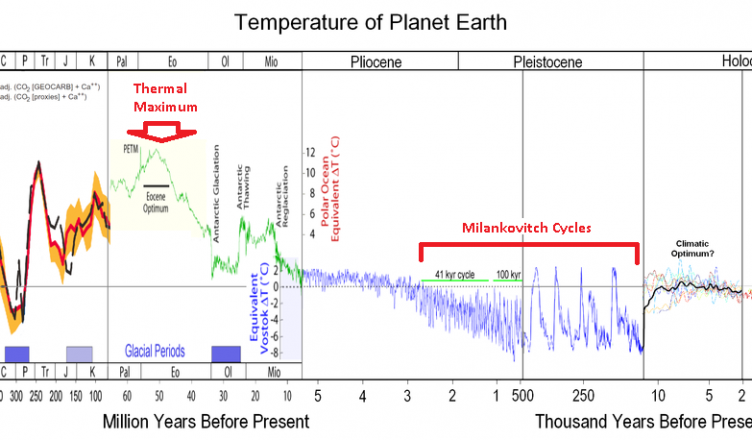
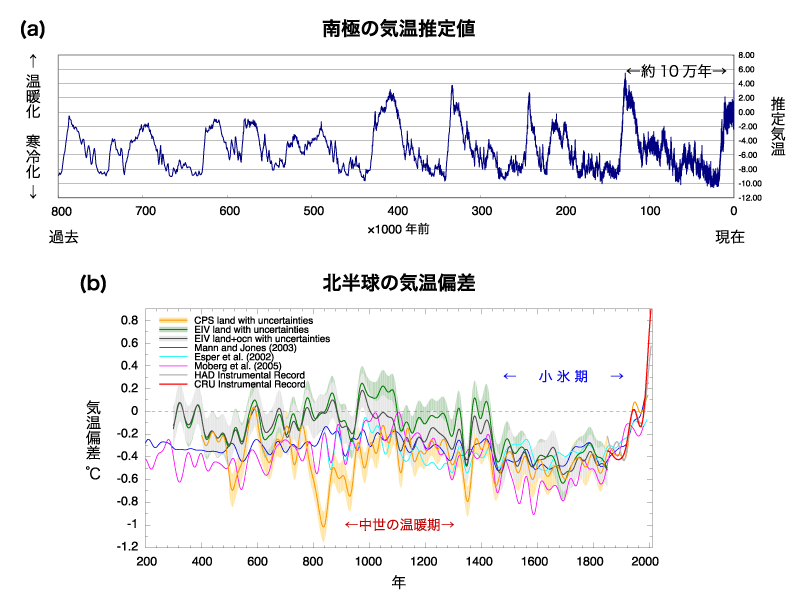
これを10万年周期問題というのですが,地球は10万年周期で気温変化を繰り返しているのですが,やはり20世紀後半から起こっている気温上昇速度は過去1万年の上昇スピードの10倍早いそうです。そう思うと,地球に申し訳ない気持ちがしませんか?少しでも申し訳ないなという気持ちが芽生えたならば
①日々の診療に気候変動のことを意識しよう
②二酸化炭素を出さない医療とはどのようなものか考えよう
ということになります。
最後は情に訴える形になりましたが,結構勉強になりました。
最後まで読んでいただきありがとうございました。
