Impact of emergency hospital admissions on patterns of primary care prescribing: a retrospective cohort analysis of electronic records in England
BJGPを読み終えて、個人的にこの論文が勉強になったので紹介。

プライマリーケア処方のパターンに対する救急病院入院の影響:英国における電子記録の後ろ向きコホート分析
入院したら薬増やされたとか、入院したら薬減らされたとか、色々言ってますけど
結局どうなっているの?という研究です。
個人的には、科によるのでは?と思っていましたが、実際のところどうでしょうか?
アブストラクト
背景
英国の臨床診療での処方に対する入院の影響についてはほとんど知られていない。
目的
緊急病院への入院が、多剤および潜在的に不適切な処方(PIP: potentially inappropriate prescriptions)の増加を促進するかどうかを調査すること。
デザインとセッティング
イギリスのプライマリーケアとセカンダリーケアで設定された後ろ向きコホート分析。
方法
2014年に緊急病院に入院した後の入院時および退院後4週間の処方数とPIP数の変化について37761人の成人患者の退院後6か月後の処方数の変化が計算されました。回帰モデルは、入院後の処方の変化を調査するために使用されました。
結果
6か月間生存している緊急参加者(N = 32657)は、入院前に平均4.4(標準偏差[SD] = 4.6)、退院後4週間に平均4.7(SD = 4.7; P<0.001)の処方でした。手術(-0.02; SD = 0.65)と心臓病(2.1; SD = 2.6)を除いて、ほとんどの病院の専門医で4週間の処方数のわずかな増加(<0.5)が観察されました。PIPの量は入院後に増加し、患者の4.0%は入院前に1以上のPIPを示し、退院4週間後に8.0%に増加した。病院の専門分野全体で、PIP患者の割合の増加は、産科婦人科での2.1%から心臓病での8.0%の範囲でした。患者は、平均して、退院後4週間と比較して、6か月でより少ない薬を処方されました(平均= 4.1; SD = 4.6; P <0.001)。PIP は患者の5.4%(n = 1751)に減少しました。
結論
入院はポリファーマシーの増加を促進する一貫した要因であるという認識は根拠がありません。入院後の処方の増加は急性疾患に対する適切な臨床反応を反映しているのに対し、これらの個人における処方中止と薬の最適化に焦点を当てていることから、Multimorbidityである患者では減少の可能性が高くなります。PIPの増加は依然として懸念事項です。
結論はまあまあ予想通りだったので、読む必要ないかと思いながら流し読みしていましたが、プライマリ・ケアの大規模研究だったことや、どんな処方がPIPと定義されているのか、ホスピタリストがどのような処方に注意したほうが良いのかの参考になるかと思い、軽くまとめてみます。
前書き
処方は臨床医が利用できる主要な治療的介入であり、そのほとんどは長期的な状態がますます管理されるプライマリーケアで発生します。薬物の使用は着実に増加しています。5つ以上の薬物を投与されている英国の患者の割合は、1995年から2010年の間に2倍になりました。複数の薬物(ポリファーマシー)の処方は、高齢化人口、複数の罹患率、単一条件のガイドライン主導など、いくつかの要因によって左右されます。一方で、多剤併用は、投薬ミス、副作用、QOLの低下、及び服薬遵守の低下に関連付けられています。
ケアの移行は、薬物療法の品質と継続性に影響を与える可能性があります。以前の研究は、多くの患者が入院後に投薬計画が変化されることを発見し、退院後にも変化し、潜在的に不適切な処方(PIP)の数が増加している。医療サービスの構造とプロセスの違いを考えると、これらの問題が英国の実務で見られるかどうかは不明です。さらに、以前の研究には、比較的少数の集団、限られた臨床的焦点、または生態学的方法などの重要な制限がありました。
入院後の薬物療法の変化についての理解を深めることは、高品質のケアの重要かつ改善可能な側面である薬の和解に役立つため、適切です。この研究は、これが病院の専門性によってどのように異なるかを含め、英国のプライマリケアにおける全体的な処方とPIPの変化に対する単一の緊急入院の影響を調べることを目的としました。
方法
調査対象母集団
記述的分析は、Clinical Practice Research Datalink(CPRD)からの匿名データを使用して行われました。CPRDは、匿名化された英国のプライマリケア電子医療記録のデータベースであり、約650の一般診療からの500万人を超えるアクティブな患者を含み、一般集団の代表です。データベースは、臨床診断及び処方薬上の符号化されたデータを含みます。
リンクされた病院エピソード統計(HES)データを使用して、2014年に病院に入院した18歳以上の10万人の患者(研究で利用可能な最大数)の無作為サンプルが特定されました。分析は緊急入院に限定されていました。HESには、ほとんどの英語の入院入院に関するコード化されたデータ(日付、診断、専門病院)が含まれています。退院後6週間以内の再入院を含む最初の入院は、インデックス入院と定義された。処方箋の変更が以前の入院の影響を受けなかったことを確認するために、インデックス入院前の1年以内に入院した場合、患者は除外されました。特に出産に関連する出産の入院は除外されました。
「オーストラリア、カナダ、ヨーロッパからのエビデンスは、薬物療法の質と継続性に対するプライマリケアとセカンダリケアの影響の移行を示唆しています。イギリスのプライマリーケアの処方の変更に対する緊急病院入院の影響を調査します。この研究からの最初の発見は著者の知識によると、処方は退院後に増加するが、その後6か月後に病院前のレベルに低下し、入院後、短期的にも長期的にも不適切な処方が増える可能性があります。」
測定
(継続中の)処方箋の数は、インデックスの入院時と退院後4週間と6ヶ月で確認されました。進行中の処方箋は、それが使用された期間に関心のある日付が含まれるものとして定義されました。処方の長さは、薬物の量を1日用量の数で割ることによって計算されました。不足している場合は、人口平均を使用しました。処方箋はイギリス国立処方箋(BNF)に従って分類され、薬理製品(BNFチャプター1〜15)に限定されていました。
進行中のすべての処方箋の数は、BNFの章で層別化されて、各時点で計算されました。実用的および臨床的判断に基づいて、インデックス入院時のすべての進行中のユニークな薬の処方のカテゴリー別カウントを作成し、0、1〜3、4〜6、7〜9、10〜14、および≥15の処方をグループ化しました。短期(4週間)と長期(6か月)のインデックス入院に関連する処方数の変化を詳述する2つの継続的な指標が作成され、5つのカテゴリーに分類されました(1薬の削減、または2薬以上、変更なし、 1つの薬物の増加、または2つ以上の薬物)。
PIPは、RCGPの不適切な処方指標に基づきました。これは現在でも英国臨床現場で実施されています。これらの指標には、ベータ遮断薬や喘息などの特定の禁忌、またはワルファリンと非ステロイド性抗炎症薬(NSAID)などの薬物間相互作用のコンテキストでの処方が含まれていました。患者が退院後4週間と6か月のインデックス入院時にPIPが1以上であったかどうかを詳述する2値測定が作成されました。
余談:RCGPのPIPの処方例を見ているだけで、注意すべき処方がわかります。(BMJ
. 2015 Nov 3;351:h5501. PMID: 26537416)
いわゆる禁忌や推奨処方な常識的なものばかりですが、チェックする価値はあると思います。
CHCは複合ホルモン避妊薬Combined hormonal Contraceptionです
U&Eはurea and electrolytes です
TFTはThyroid Function Tests です
FBCはFull Blood Countで、LFTはLiver Function Testです

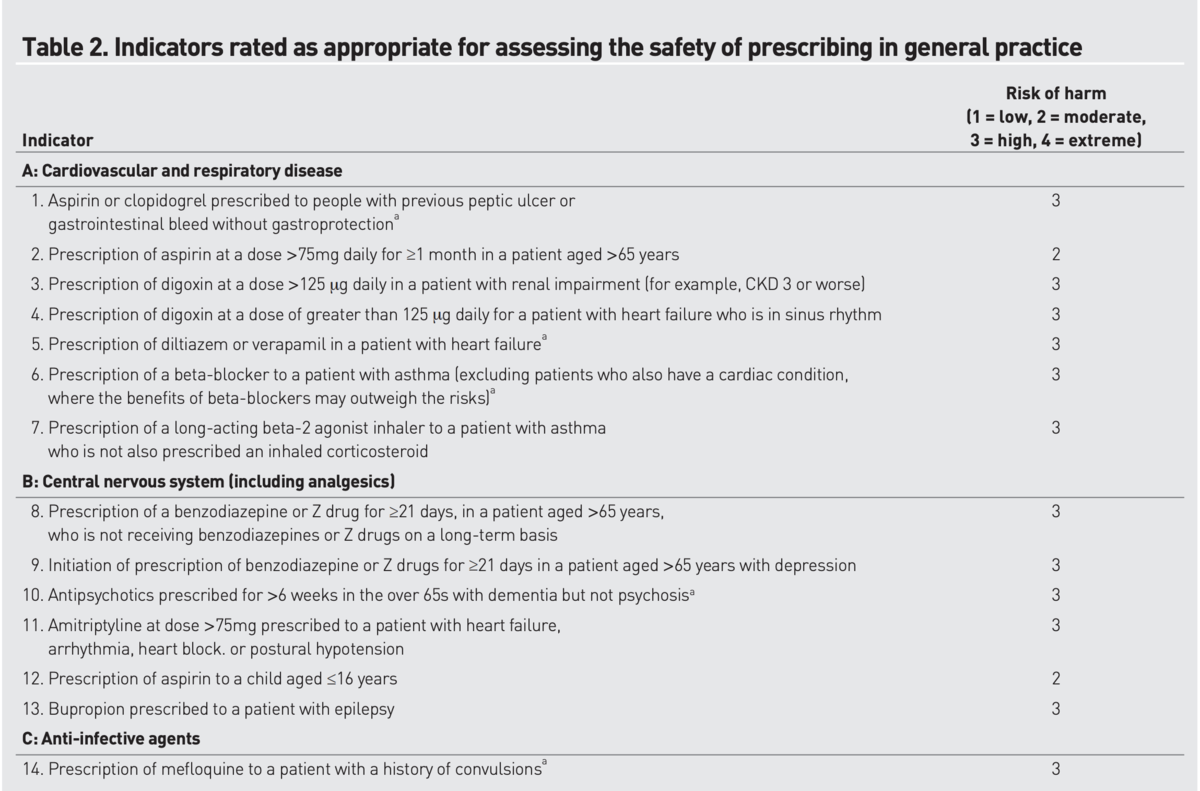
余談2:BJGP 2014年の安全な処方のインジケーターをまとめた論文も参考になります
British Journal of General Practice 2014; 64 (621): e181-e190
翻訳するか迷いましたが、そんなに難しくないので、察してください。



余談3:もう一つだけ紹介
Lancet. 2012 Apr 7; 379(9823): 136–142.(PMID: 22357106)
A pharmacist-led information technology intervention for medication errors (PINCER): a multicentre, cluster randomised, controlled trial and cost-effectiveness analysis
投薬過誤に対する薬剤師主導の情報技術介入(PINCER):多施設共同クラスター無作為化比較対照試験および費用対効果分析
機械翻訳に頼りましたが、概ね理解できると思います。(CHD:冠動脈疾患)

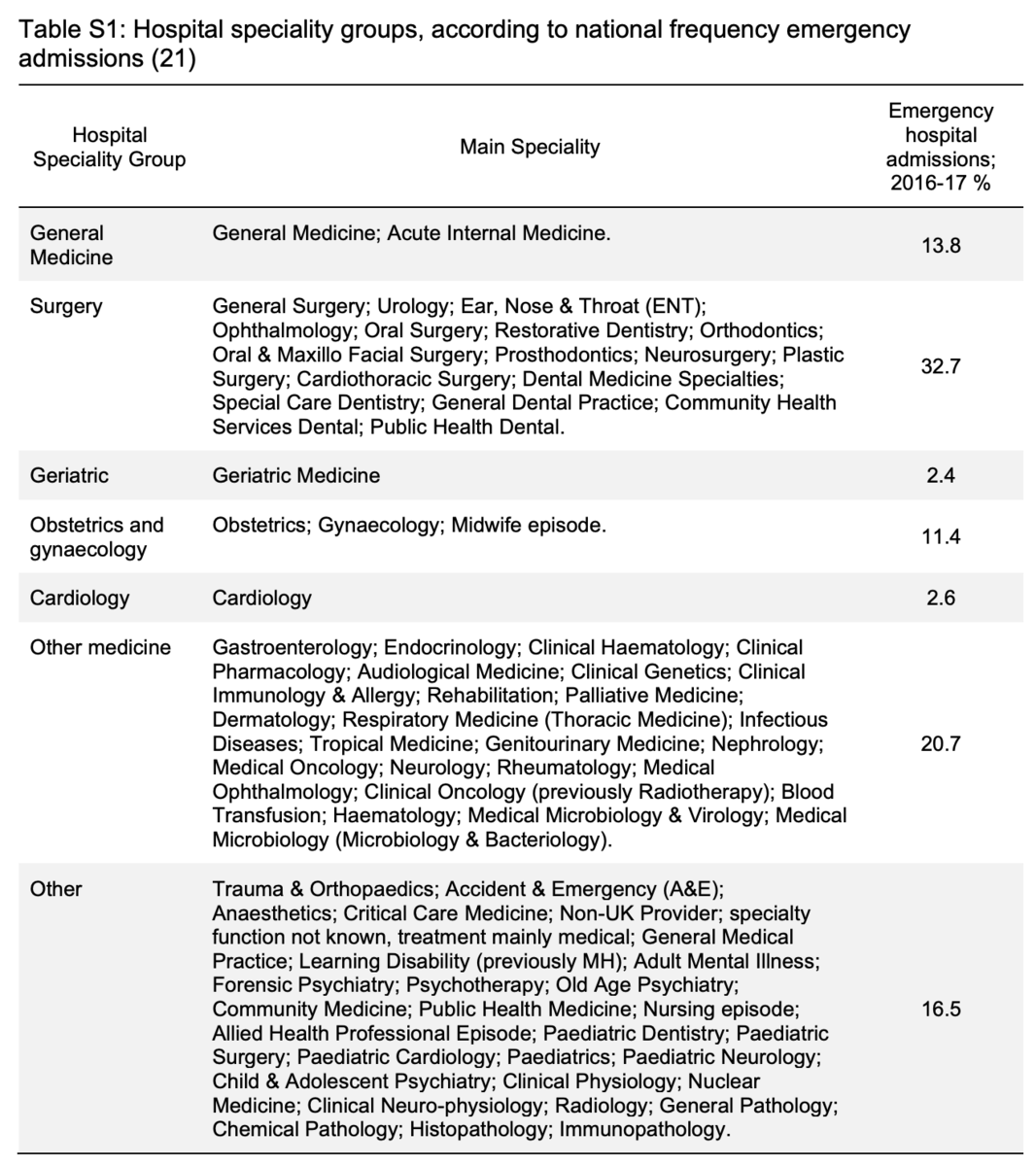
患者ケアを主に担当する病院の専門分野は、所定の入院中のケアの最長のエピソードに基づいており、国のパターンに従ってグループ化されていました(補足表S1)。最初の調査で特定の専門分野での処方にほとんど違いがないことが判明した後の心臓病学を除いて、個々の専門分野、つまり胃腸/呼吸器系は一緒にグループ化されました。インデックス入院期間も、退院後6か月以内の再入院数と入院数とともに計算されました。入院時の併存症の状態を確認するために、臨床専門家の合意により確立された37の身体的および精神的長期状態のリストが使用されました。単純で重み付けされていない臨床状態の数が導き出され、6つのカテゴリの測定値(0〜≥5の状態)が作成されました。
統計分析
説明的分析を使用して、インデックスの入院前と入院後の処方パターンを調査しました。分析は退院後6か月生存した患者に限定された。マルチレベル線形回帰モデルは、病院の専門医によって結果(インデックスの入院時と比較して4週間での処方数の変化;退院後4週間と比較して6か月)に適合しました。限界効果が推定され、関心のある暴露による処方数の変化を表し、他の共変量を観察されたレベルに維持し、患者全体で平均した。マルチレベルロジスティック回帰を使用して、病院の専門分野ごとに、インデックス入院と比較して4週間、退院後4週間と比較して6か月にPIPを持つオッズ比(OR)と95%信頼区間(CI)を計算しました。どちらのモデルでも、共変量は固定効果として含まれており、クラスター化を調整するための一般的な実践のためのランダムな切片項が含まれていました。インデックスの入院時の処方箋の年齢と数は、それぞれのサンプル平均値と標準偏差(SD)を使用して標準化されました。すべての連続測定は、関連するカテゴリまたは四分位数にグループ化されました。相互作用の用語は、非線形の関連付けを調査するために使用され、尤度比検定を使用して決定された最も適切なものが提示されます。データ分析はStata(バージョン15)で行われました。統計的検定は両面的でした。
感度分析
著者らは、退院後4週間で生存しているすべての患者を含むモデルを繰り返し、退院後6か月生存した患者に分析を制限することで推定が偏ったかどうかを評価しました。入院前にグループ化された処方数の処方全体で、平均への回帰(同じ被験者について繰り返し測定した場合、平均値に向かって移動する極端な値)を調査し、予測と観察された推定値を比較しました。
結果
人口特性の調査
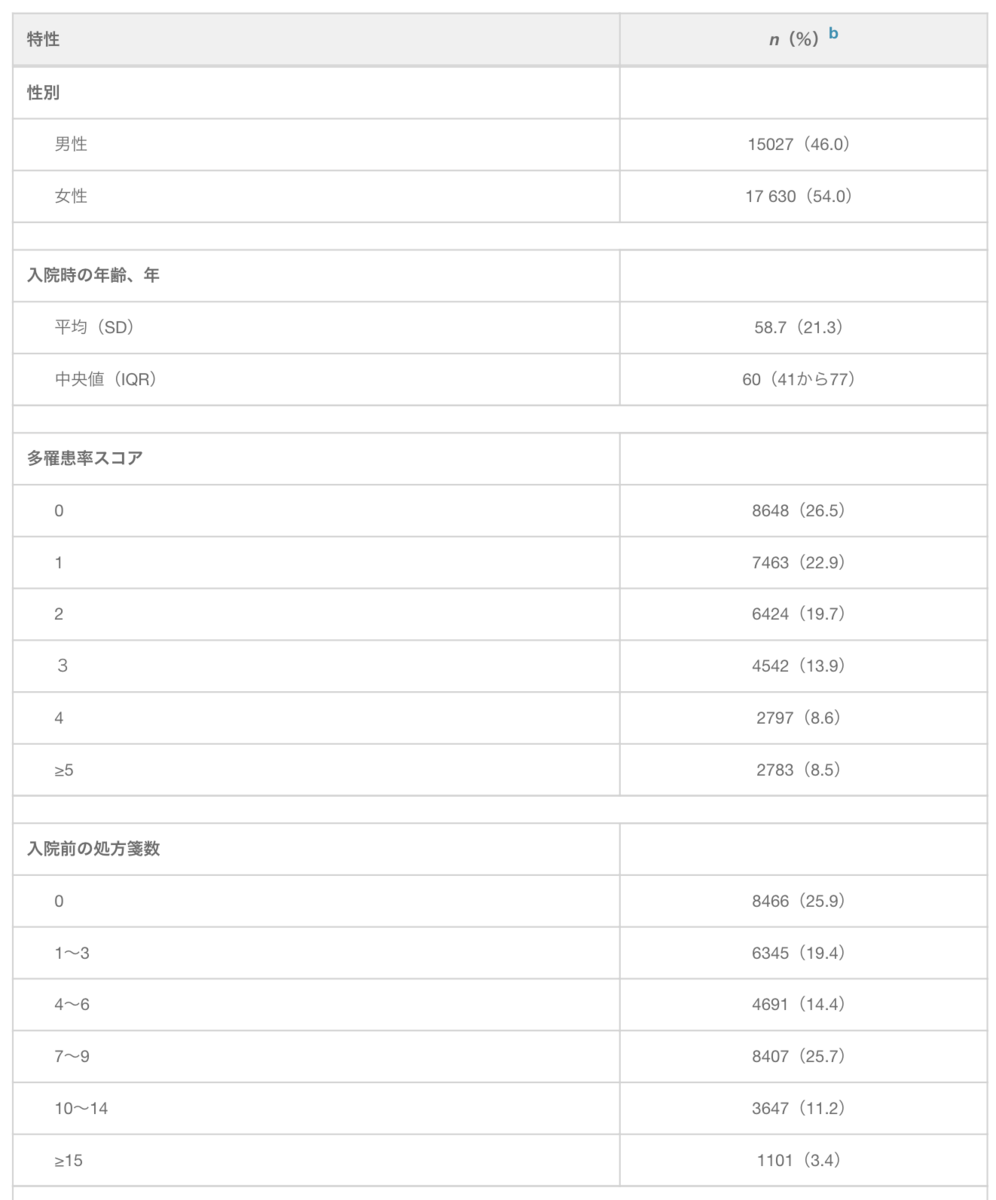
合計37,761人の緊急出勤者が見つかり、そのうち34,815人、32,657人が退院後それぞれ4週間、6ヶ月生存していた。平均して、退院後6か月で生存した患者は、死亡した患者(n = 5115)と比較して、入院時の処方数が少なかった(平均= 4.4、SD = 4.6対平均= 6.3、SD = 4.7)、および併存症が少なかった(≥5条件:8.5%対18.1%; P <0.001)。6か月生存している患者の場合、病院の緊急参加者の平均年齢は58.7(SD = 21.3)歳、54.0%が女性、50.7%が2つ以上の併存症でした(表1)。入院期間の平均は2日(四分位範囲= 0〜6)で、患者の22.9%が退院後6か月以内に再入院しました。
表1。
病院への緊急入院患者の特徴、N = 32657

退院後の処方数
緊急の出席者は、入院前に平均4.4(SD = 4.6)の処方を、退院後4週間に平均4.7(SD = 4.7; P <0.001)を処方しました。入院後、処方の増加は、性別、年齢、および多発性疾患の状態全体にわたってすべての患者で観察されました(補足図S1)。
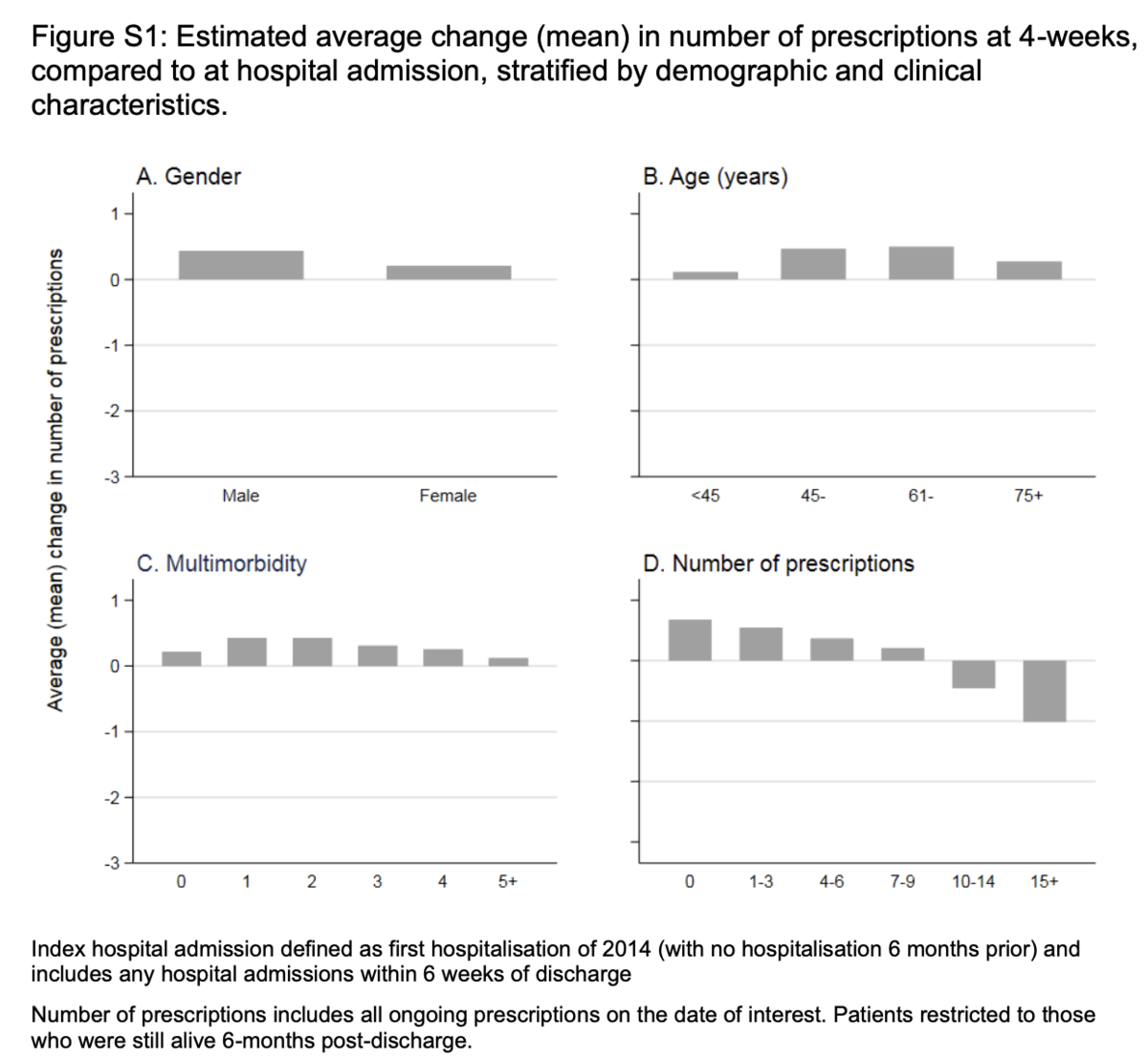
入院前に処方された薬の数が少なかった患者のほうが後により多く処方されたのに対し、入院後の処方数が多かった患者の数は少なかった。観察された所見は、平均値への回帰と互換性がありました(補足表S2)。
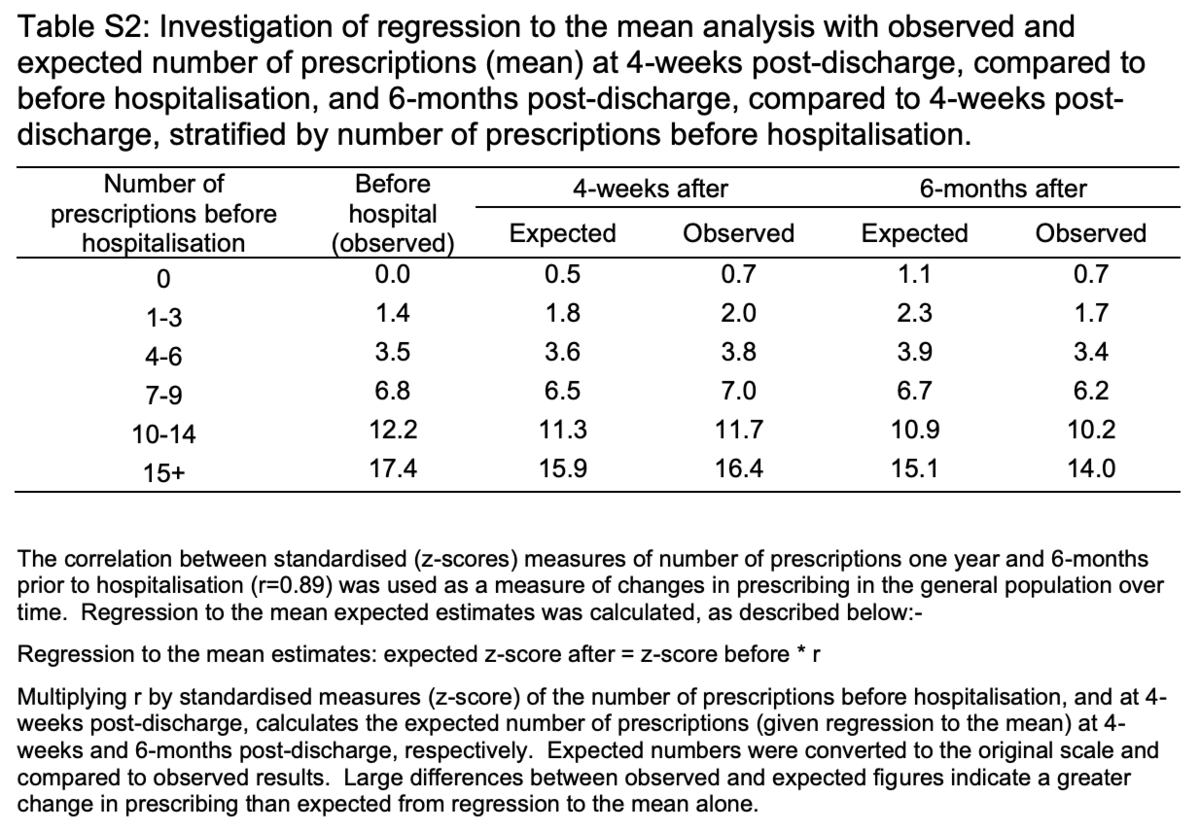
入院前の薬の数は、病院の専門医によって異なりました(図1)。入院前と比較して、退院後4週間での処方数のわずかな増加(<0.5)は、手術(-0.02; SD = 0.65)と心臓病(2.1; SD = 2.6)を除くほとんどの専門分野で観察されました。
図1。
病院の専門性とBNFの章によって層別化された入院前後の平均処方数。インデックス入院は、2014年の最初の入院(過去6か月の入院なし)として定義され、退院後6週間以内の入院を含みます。患者は退院後6か月間生存していた患者に限定された(N = 32 657)。最長のケアのエピソードに基づいており、全国的な頻度の緊急入院に従ってグループ化された病院の専門分野(補足表S1)。
BNF = British National Formulary。CNS =中枢神経系。CV =心血管。
GI =胃腸。MSK =筋骨格系。O&G =産科および婦人科。
全体として、患者の57.1%(n = 18 636)は入院後に処方数に変化があり、産科および婦人科(O&G)(n = 721/1415)の51.0%から循環器科(n = 1269 / 1520)(図2)。循環器内科で治療された患者のうち、53.7%(n = 816)は2つ以上の追加処方を受けていました。O&Gでの入院では、退院後4週間で処方が2以上少ない患者が6.5%(n= 92)。調整済みモデルでは、入院後の処方数の平均変化は、ほとんどの専門分野で比較的小さかった(<0.5)(補足図S2)。手術のみが処方のわずかな減少を示しました(-0.17; 95%CI = -0.24〜-0.09)。心臓病学は、2.16(95%CI = 2.04〜2.27)処方の著しい増加を示しました。
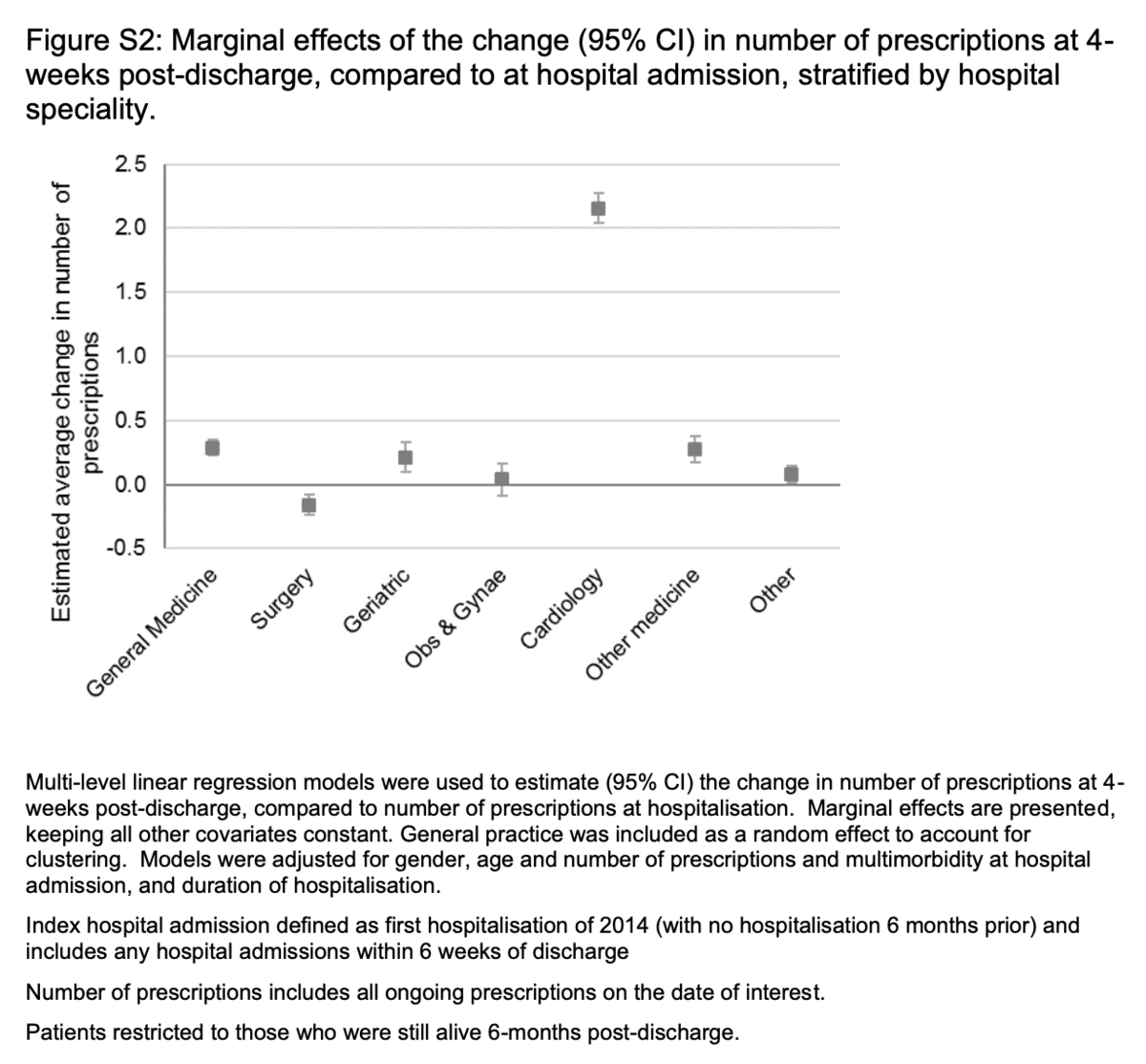
図2。
病院の専門によって層別化された緊急の出席者の入院と比較した、退院後4週間での総処方数の変化。インデックス入院は、2014年の最初の入院(過去6か月の入院なし)として定義され、退院後6週間以内の入院を含みます。処方箋の数には、関心のある日に進行中のすべての処方箋が含まれます。患者は退院後6ヶ月生存している患者に限定された( N = 32 657)。
O&G =産科および婦人科。
退院後の潜在的に不適切な処方
入院前4.0%から退院後4週間ですぐに8.0%までPIPを有する患者の割合が増加した(図3)。最も顕著な増加は心不全の病歴のある患者で観察され、NSAID(RCGP指標6)(3.0%; n = 12/403から7.4%; n = 139/1890)を処方され、胃保護なしでワルファリンとアスピリン処方された患者(RCGP指標10)(0.8%; n = 8/944から4.2%; n = 47/1123)。病院の専門分野全体で同様のパターンが観察され、O&Gで0.9%から3.0%、心臓病学で5.5%から13.4%の範囲で増加しました。
図3。
退院後4週間および6か月に病院の専門医によって層別化された、1つ以上の不適切な処方(PIP)による入院前の患者の割合。処方安全性インジケーター(インジケーターP1〜P19の複合測定)19潜在的に不適切な処方を特定するために使用されます。患者は退院後6か月でまだ生存している患者に限定された。
O&G:産科と婦人科。
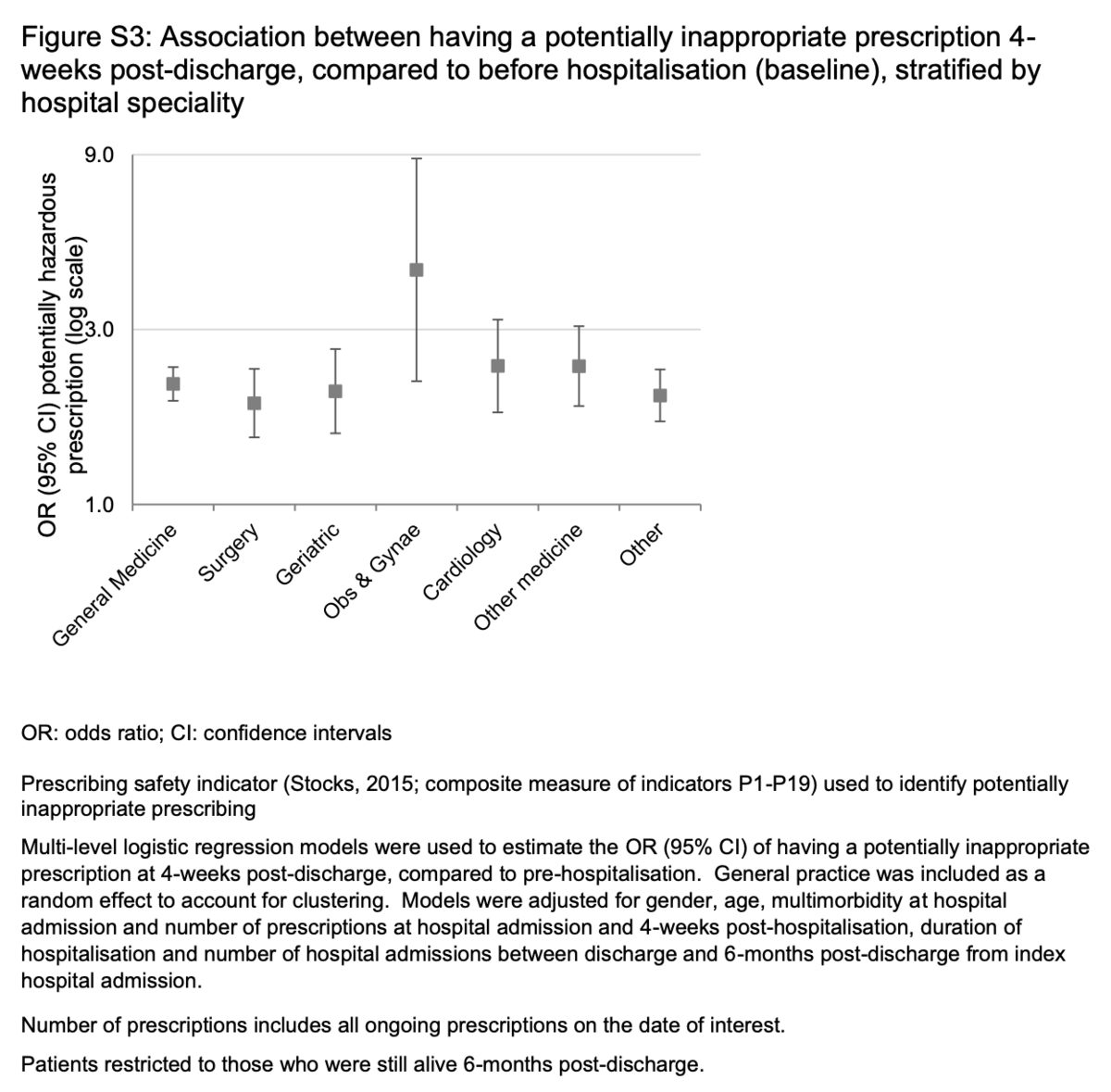
調整されたモデルでは、PIPを受け取ることのORは、入院前と比較して、退院後4週間で2.01(95%CI = 1.93〜2.23)でした。入院前処方が少ないためにリスクが高かったO&Gを除いて、PIPのリスクはほとんどの病院の専門分野で同等でした(補足図S3)。
入院後6か月の処方における持続的な変化
入院前よりも退院後6か月および退院後4週間で処方された薬は少なかった(平均= 4.1、SD = 4.6)。患者の60.4%(n = 19726)は、退院後4週間と比較して、1つ以上の追加または削除された薬物療法を有していました(図4)。
図4。
退院後4週間と比較した退院後6か月での処方箋の総数の変化。インデックス入院は、2014年の最初の入院(過去6か月の入院なし)として定義され、退院後6週間以内の入院を含みます。したがって、退院日は最後の入院に基づいています。処方箋の数には、関心のある日に進行中のすべての処方箋が含まれます。患者は退院後6ヶ月生存している患者に限定された( N = 32 657)。
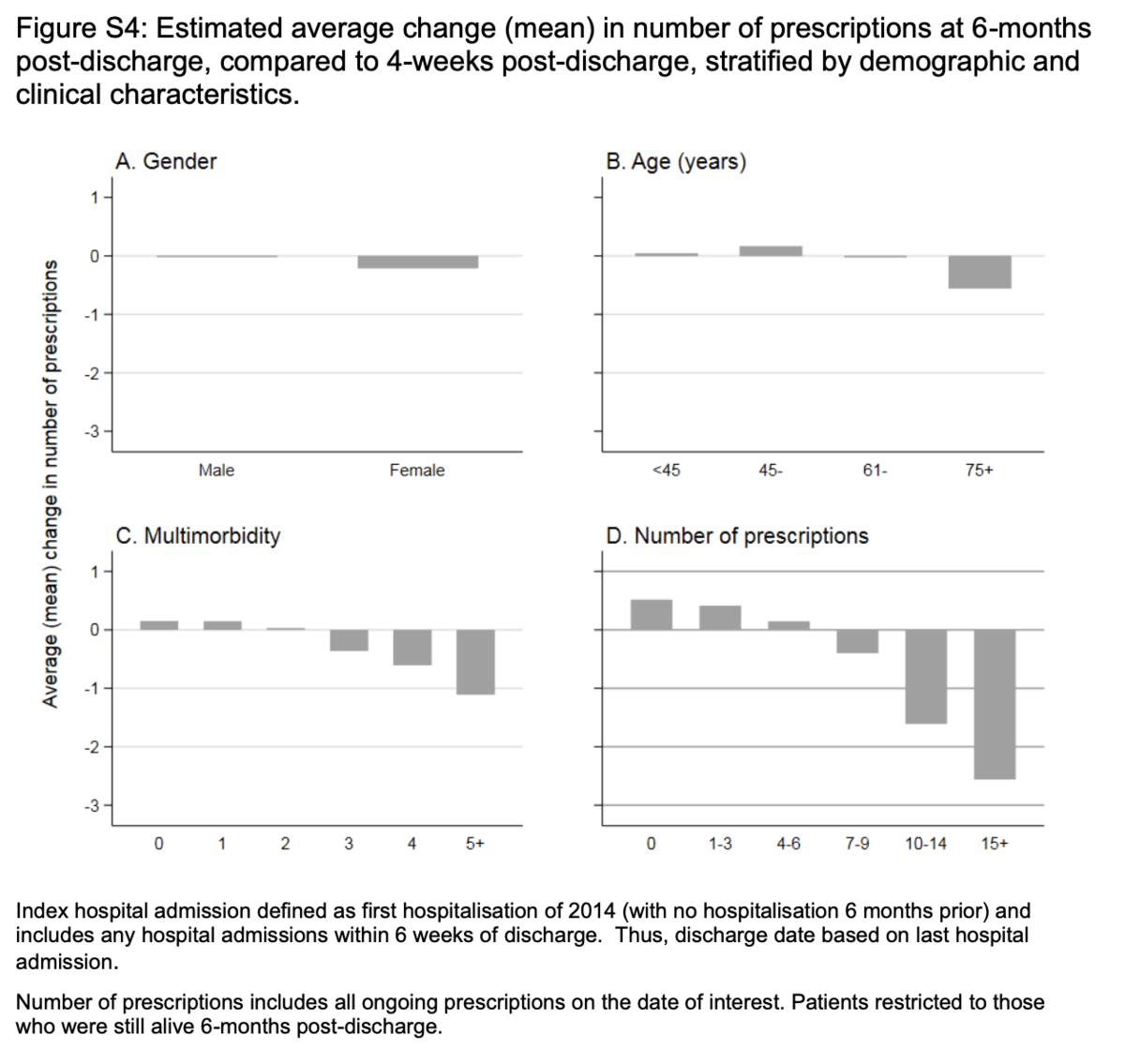
6ヶ月での処方の減少は、3つ以上の併存症と診断された高齢の患者、および入院時に7つ以上の薬を処方された患者で観察されました(補足図S4)。後者は、平均推定値への回帰を考慮すると、予想よりも低かった(補足表S2)。
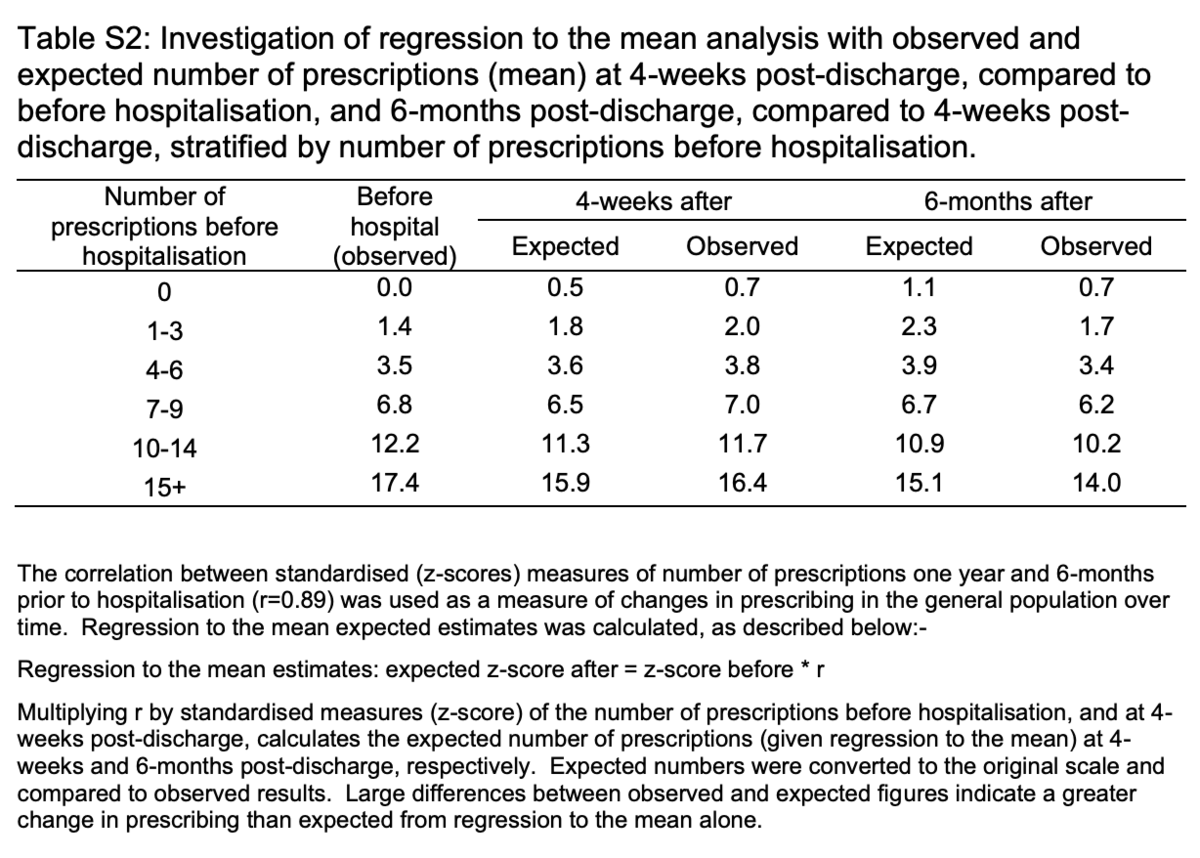
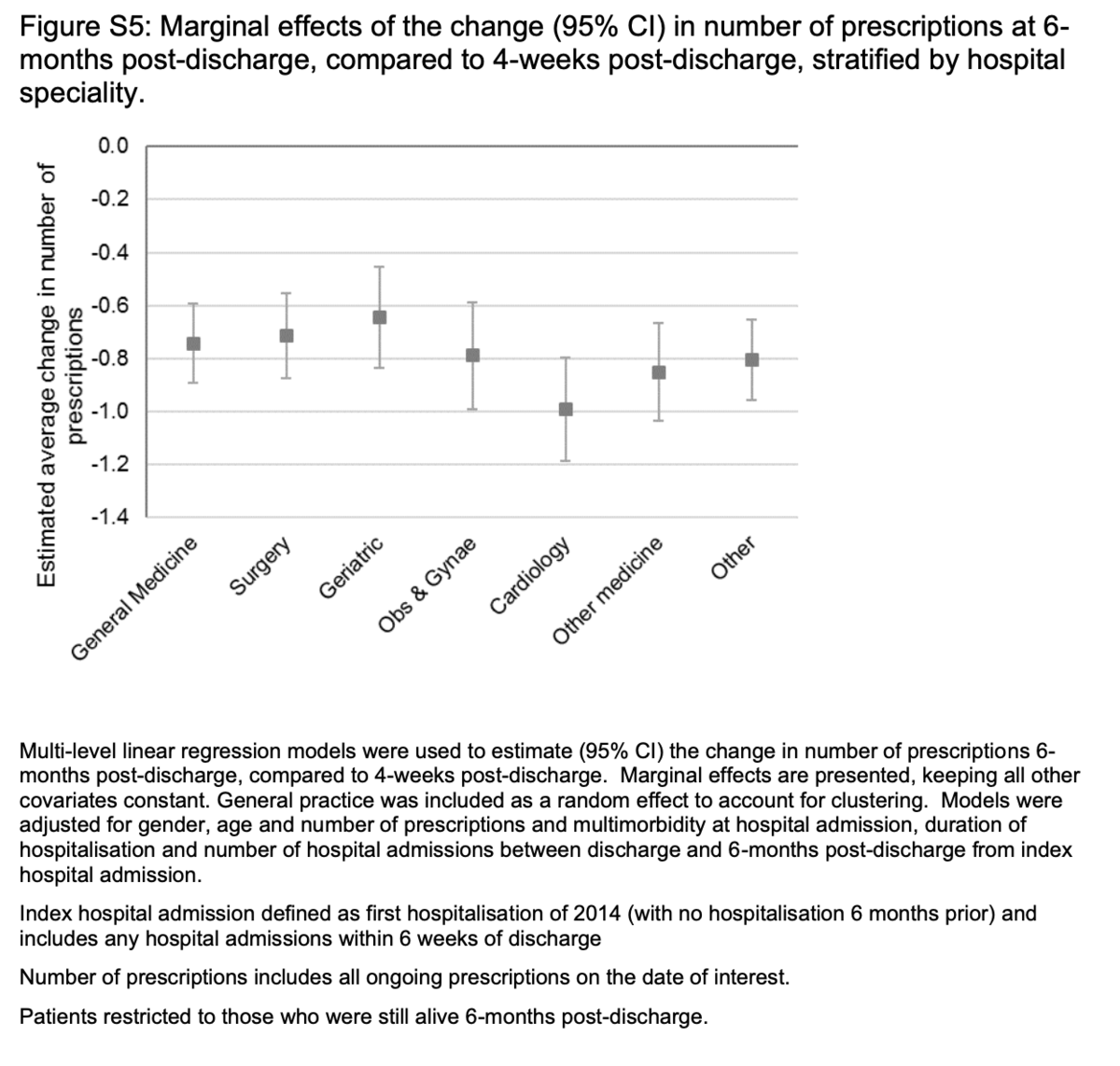
退院直後と比較した6か月時点の薬剤の減少は、専門領域全体で持続し(図1)、O&Gで0.2(SD = 1.6)から心臓病およびその他の薬剤で0.9(SD = 3.5)の範囲でした。調整されたモデルでは、平均患者は、退院後4週間と比較して、6か月時点で0.77(95%CI = 0.63〜0.92)少ない薬を処方されました(補足図S5)。
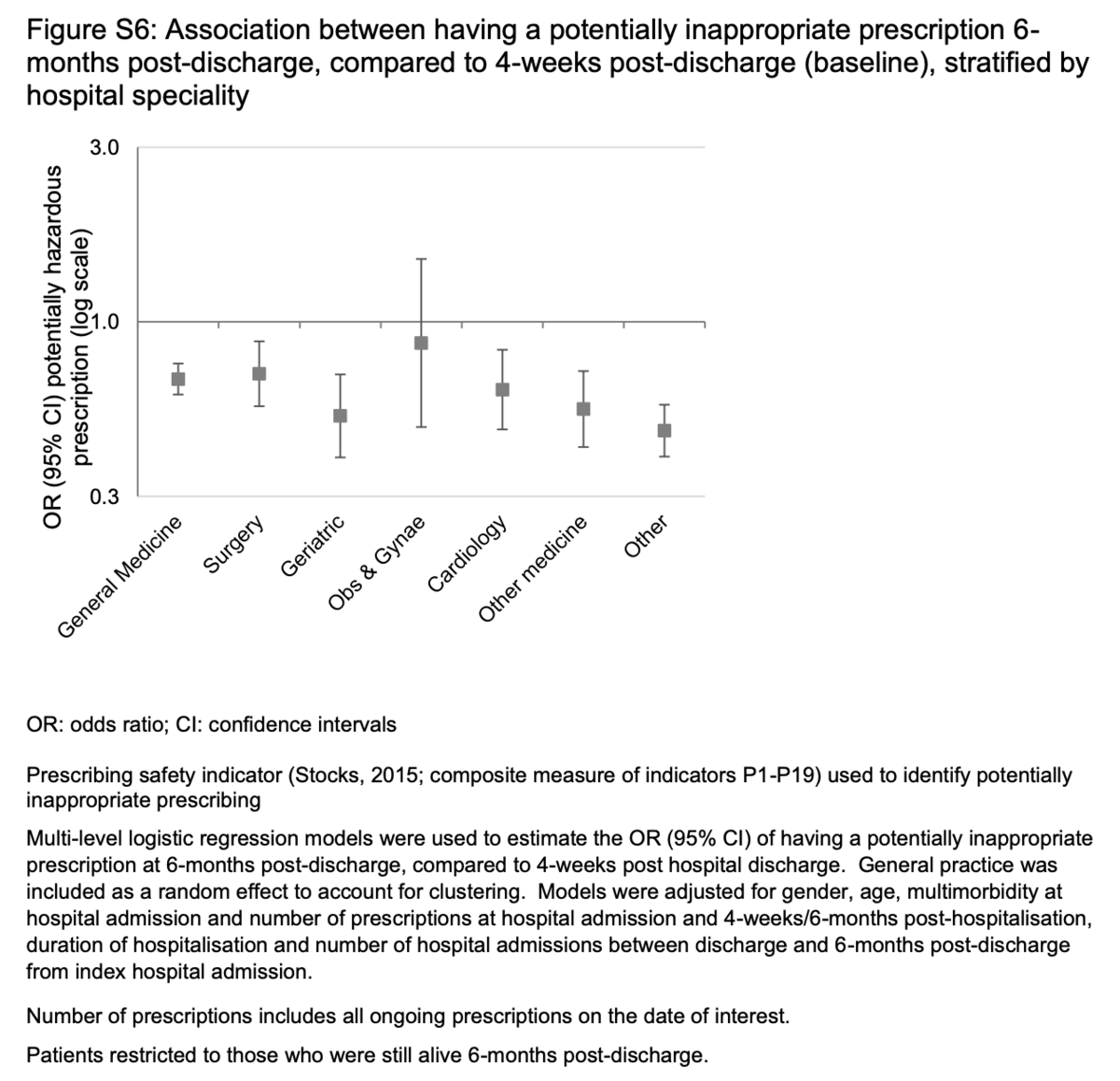
入院時よりも依然として高かったが、PIPは6か月までに患者の5.4%(n = 1751)に減少した。調整後、退院後4週間のPIPと比較した6か月のPIPのORは0.70(95%CI = 0.66〜0.75)であり、専門分野間でほとんど違いがありませんでした(補足図S6)。
感度分析
退院後4週間で生存しているすべての患者を含めて分析を繰り返したところ、差異は観察されませんでした(データは示さず)。
ディスカッション
概要
この研究は、一般英語集団のプライマリケアの処方に対する緊急入院の影響を評価した最初の研究であり、全体的な処方は退院後に増加しましたが、6か月以内に病院前のレベルを下回りました。処方の統計的に有意な長期的増加が観察された心臓病の入院を除いて、病院の専門分野全体で処方の変化にほとんどばらつきがありませんでした。全体として、PIPは入院後に短期的にも長期的にも増加しました。
入院は、特に特定の患者グループや病院の専門医にとって、投薬計画の大幅な変更に関連しています。入院がポリファーマシーの増加を促進する一貫した要因であるという認識は根拠がありません。PIPの増加は依然として懸念事項です。医療サービスでは、薬物療法の変更を経験する可能性が最も高い退院患者を対象に、改善された標的薬物最適化戦略を検討する必要があります。
強みと制限
著者の知る限り、これは緊急入院後の処方の変化を調査し、病院の専門性による違いを調査し、より若い患者を含める最大の研究の1つです。病歴、すべてのプライマリケア処方(電子処方は英国では至る所にあるため)、および入院に関する詳細なデータが利用可能でした。
重要な最初の制限は、実際の退院処方は決定できなかったということでした。むしろ、GPが退院後処方を選択したものであり、病院の推奨を反映していない可能性があります。それにもかかわらず、この研究は、退院直後に発生する変化についての詳細な洞察を提供します。これは、薬の調停の優先順位を理解する上で非常に重要です。
第2に、ルーチンデータでの医薬品の使用量または適切性を定量化する単一の受け入れられた手段はありません。したがって、この研究の測定値は妥協案であり、英国の医薬品の最適化を通知するためにすでに使用されているPIPの適切性およびより狭い特定の測定値に対する洞察をほとんど提供しない多数の医薬品を含みます。さらに、PIPは治療効果によって相殺される可能性がありますが、リスクと利益のバランスを評価することはできませんでした。
第三に、著者らは、前の入院が前年に発生したケースを除外することを選択した。これにより、著者は個別の入院に処方の変化をより容易に帰属させることができましたが、潜在的により複雑な健康ニーズを持つ患者を除外して、一般化可能性を制限している可能性があります。イギリスの緊急入院期間の平均は、以前は2015/2016年に7.5日と報告されており、26日はわずかに長いですが、それでも現在の6.4日の調査で見られた日数に匹敵します。
最後に、本研究には比較グループが含まれていませんでした。したがって、著者らは、観察された変化が入院に起因したのか、それとも同時期にケアプロセスで発生した他の要因に起因したのか確信が持てない。
既存の文献との比較
既存の文献では、入院前および入院後の薬剤変更の数は0.2 から5.5の範囲で、最大75%の患者が変更を経験しています。現在の研究では、患者の約50%が退院後に投薬数に変化があったことがわかりました。退院直後の処方のわずかな増加に続いて、本研究は6か月後に低下を観察しました。これは、処方の長期的な変化を調査しているスイスの研究と一致しています。結果は、初期の薬の変更が必ずしも持続するとは限らないことを示しており、患者の健康の改善またはプライマリケアにおける進行中の薬の最適化を潜在的に反映しています。罹患率が高く、処方レベルが高い患者で最大の減少が観察され、その後の医療サービスとの接触が増え、投薬計画の変更の機会が増えることを反映している可能性があります。
著者らは、入院前のPIP率が一般的な英国の人口と同等であることがわかった(4%対5%)。PIPは他の研究は減少を報告したが、他の場所での観察と一致して増加した。格差がおそらくPIPの定義の違い(古いRCGP指標対とSTOPP /Beer基準の定義の違い)、と集団(高齢者と一般住民)の違いと考えられる。
研究と実践への影響
薬物療法の調整は、高品質のケアを提供し、プライマリとセカンダリのケアのインターフェース全体で処方を最適化するための重要な部分です。本研究は、入院前の状態がより少ない患者またはより少ない投薬を受けている患者において、入院後の処方における変化がより頻繁であることを実証している。これはおそらく、よりMultimorbidityのある人の処方中止と医薬品の最適化に重点が置かれているのと比較して、通常は比較的健康な患者の新しい急性疾患に対する適切な臨床反応を反映しています。著者は、心臓病からの退院後に顕著な増加がおそらくこの専門分野での証拠に基づく薬物使用の関連文化を反映している、専門分野間のばらつきを観察しました。
老人医療を受けた患者の処方における統計的に有意な減少の欠如は、より予想外です。これは、サービスに対する外部からの圧力の結果である可能性があり、医薬品の最適化の機会が減少しますが、調査対象集団への制限も要因となる可能性があります。退院後のPIPの増加は、処方の増加のみの結果である可能性は低いですが、特定の薬物のリスクと利益のバランスの変化を反映し、急性の病気の患者ではより危険な処方を支持する可能性があります。しかし、それはまた、病院の臨床医がPIPに十分に注意を払っていないかもしれない、または入院を最小限にするための圧力が良好な薬理学的管理を危うくしているかもしれないという懸念を引き起こします。
ただし、初期の介入が、この研究で退院後に観察された処方の長期的変化に影響を与えるかどうかは不明であり、さらなる研究が必要です。
まとめ
入院がポリファーマシーの増加を促進する一貫した要因であるという認識は根拠がありません
全体的な処方は退院後に増加しましたが、6か月以内に病院前のレベルを下回りました
患者の約50%が退院後に投薬数に変化があった
PIPは入院後に短期的にも長期的にも増加しました
手術のみが処方のわずかな減少を示しました。心臓病学は、処方の著しい増加(2.16個)を示しました。
PIPは入院前4.0%から退院後4週間ですぐに8.0%まで増加。最も顕著な増加は心不全の病歴のある患者で観察され、NSAID(RCGP指標6)の処方や、胃保護なしでワルファリンとアスピリン処方された患者(RCGP指標10)
PIPのリスクはほとんどの病院の専門分野で同等でした
退院後6か月および退院後4週間で処方された薬は少なかった(平均= 4.1、SD = 4.6)
患者の60.4%(n = 19726)は、退院後4週間と比較して、1つ以上の追加または削除された薬物療法を有していました
6ヶ月での処方の減少は、3つ以上の併存症と診断された高齢の患者、および入院時に7つ以上の薬を処方された患者で観察されました。
いまのところ処方数は科によってバラバラという理解で良いと思われます。
個人的には不適切処方のまとめが勉強になりました。