
たまに思い出したように、POEMsを読んでみる。
年1回のまとめも大事だが、隔週のPOEMsを追いかけるのも良いのではないか。
2週間に1回、4つペースで読むだけなので
ジャンプやマガジンの漫画を読むより遥かに少ないのでおすすめである。
面倒な場合は、年1回のトップ20のみを読んでも良いと思われる。
(総復習に使うというのもありだろう)
というわけで、まだ読んでいない方は、タイトルだけでも斜め読み推奨。
今回の4本は
①急性腰痛のイブプロフェンに筋弛緩剤を追加しても短期的な追加効果はない

Clinical question
急性腰痛の治療において、イブプロフェンと筋弛緩剤の併用は、イブプロフェン単独と比較して機能的転帰の改善と疼痛の軽減に効果があるか?
結論
イブプロフェンでの治療に筋弛緩剤を追加しても機能的転帰は改善しない。1週間後に中等度から重度の腰痛を報告する人の数も変わらない。(エビデンスレベル=1b)
概要
研究者らは、2つの救急診療科のいずれかに来院した2週間未満持続(平均:72時間)しRoland-Morris Disability Questionnaire (RDQ)が24個のうち6個以上(90%以上の患者がスコア10以上)の非神経根性腰痛患者を320人の患者を登録した。
全患者に必要に応じてイブプロフェン600mg1日3回まで服用させた。
また、無作為にプラセボ、バクロフェン10mg(リオレザル)、メタキサロン400mg(スケラクシン)、チザニジン2mg(ザナフレックス)に割り付けし、必要に応じて1日3回まで1~2カプセルを服用するように指示された。
1週間後のintention-to-treat解析では、すべての群で質問票のスコアが改善し、ベースラインから平均10.1ポイントから11.2ポイント改善した。(検出力0.8の設定で5点以上の差がつけば腰痛の改善を検出できた)この時点で、全体の約34%の患者は、中等度から中等度の激しい腰痛があった。
コメント
プラセボ 群でも10ポイント改善してるということになります。筋弛緩剤の追加はナンセンスですが、そもそものプラセボ効果も注目に値します。
RDQについても確認:Roland-Morris Disability Questionnaire
https://www.jstage.jst.go.jp/article/yotsu/15/1/15_1_17/_article/-char/ja/
「立つ」、「歩く」、「服を着る」、「仕事をする」などの日常の生活行動が腰痛のために障害されるか否かを尋ねる24項目に、「はい」、「いいえ」で回答してもらい,「はい」と回答した項目の数を加算して得点を算出する方法です。
RDQは、項目と回答選択肢が少なく臨床で実施しやすいことや全国調査により求められた基準値があること、すでに多くの研究に活用されていることなどが長所としてあげられる一方で、少ない項目であるために個人を評価するには精度が不十分であること、精神面の影響を測定する項目が少ないこと、などが短所となりうるようです。
評価方法が妥当だったのかは検証が必要です。
②高濃度乳腺の女性における補足的MRIスクリーニングは間欠がん率を低下させるが、過剰診断の原因となる可能性がある

Clinical question
高濃度乳腺の女性を対象とした補足的MRI(Magnetic Resonance Imaging)スクリーニングは、中間期癌(検診間隔の間に発見される癌)の数を減らしますか?
結論
2年ごとのマンモグラフィ単独と比較して高濃度乳腺を持つ女性の補足的なMRIスクリーニングは、中間期のがんの可能性を大幅に低減し、ITT解析では1,000人あたり5人から1,000人あたり2.5人、そしてper protocol解析では1,000人あたり0.8人まで減らしている。偽陽性の結果が一般的であり、MRIグループで検出された全体的かつ初期のがんが多かったため、これらのがんの多くが存在していたがゆっくりと緩慢に成長しているのではないかという懸念が生じています(いわゆる過剰診断された癌)。
フォローアップは、うまくいけば、発生率だけでなく死亡率が影響を受けるかどうかを決定します(エビデンスレベル=1b)
概要
ほとんどのガイドラインは通常50〜69歳または75歳までの女性に2年ごとのマンモグラフィーを推奨しています。唯一の例外は、毎年のスクリーニングを推奨し続ける American College of Radiologyです。このオランダの研究では、日常的にデジタルマンモグラフィを受けている女性で、非常に密度が高い特定乳房組織(グレード4/4)および正常な人デジタルマンモグラムの結果の人を1:4の比率で追加のMRIスクリーニングまたは通常のケアにランダム化されました。無作為化後、MRIグループに通知された女性は、招待され、無作為化後に同意を得ることはZelenデザインと呼ばれ、MRIに無作為化されていない女性が不安を減らすためにされています。乳房画像レポートおよびデータシステム(BI-RADS)4または5のMRIスコアが生検を含むさらなる評価を受けます。BI-RADSスコアが3の場合、もう一度MRIを行い測定値が3であれば、6ヶ月でフォローアップMRIを受けることになりました。
プライマリアウトカムは、24ヶ月の間に見つかる中間期癌の可能性でした
合計8,061人の女性がランダム化され、4,783人(59%)がスクリーニングに同意し補足的なMRIスクリーニングを受けました。比較グループには、32,312人の女性がいました。
補足MRIスクリーニングを受けた4,783人の女性のうち、79(1.65%)に乳がんが検出されました。 8,061人の女性すべてを対象としたITT解析ではMRIに無作為化された方が
通常のケアグループよりも低かった(女性1,000人あたり2.5 vs 5.0)
per protocol解析でもMRI群は中間期がんの発生率は0.8であった。
危害に関しては、9.5%が補足的なMRIスクリーニングでがんが想起され、6.3%は生検をされ、偽陽性率は8%でした。補足MRIで検出された79の癌のうち約80%が浸潤性で、残りは非浸潤性乳管癌でした。
中間期のがんの特徴は、グループ間で大幅に異なり、浸潤癌の割合がMRIグループの方がマンモグラフィのみのグループよりも低く(1,000に対して2対7)、ステージ0または1である可能性が高かった。本研究では死亡率を検出することはできなかった。
コメント
Interval cancer(IC)について
Interval cancer(IC):中間期癌というのは健常人におけるがん検診用語で、がん検診において偽陰性と言われた次の検診の前に発見される癌のことをいいます。言い換えると、検診間隔の間に発見される癌のことです。
細かい定義ですが、大腸癌検診ではinterval cancerをpost-colonoscopy colprectal cancer(PCCRC)と呼ぶのですが便潜血陽性患者も対象に含まれ、全く症状がないというわけではないという定義の違いがあるようです。
http://www.tf-clinic.jp/pdf/2017.1.pdf
Zelen designについて
Zelen designとは、RCTに参加している認識のない患者をランダム割り付けした後で、標準介入に割り付けられた人はそのままで、実験的介入に割り付けられた人にはそれを受けませんかと申し出て、そこで初めて試験に参加するかどうかの同意を得る(断ったら、標準的介入を受けられる)というものです。統計的効率の損失は、数を増やすことで克服でき、患者は実験的介入を使用するかどうかを知ることができるという利点があります。
https://bibgraph.hpcr.jp/abst/pubmed/431682
検診研究のバイアスについて
結局、MRIで早期発見しても、死亡率の有意差はわからないのですが、高濃度乳房はマンモグラフィーではなくMRIで細かくみると早期癌を見つけられるかもしれないという結論です。
この手の検診の研究で気を付けたいのは
①がん検診は、受けることによって「死亡率減少効果」があるから施行されている
②ただし、受けることによる「肉体的な苦痛」や、「偽陰性」と「偽陽性」、「過剰診断」といったデメリットもありうる
という2つの前提を忘れないことです。
プライマリアウトカムを癌の発見率にしているのですが、
リードタイムバイアス、レングスバイアス、過剰診断バイアス、自己選択バイアスを考慮しなければなりません。
http://igs-kankan.com/article/2020/05/001224/ より引用
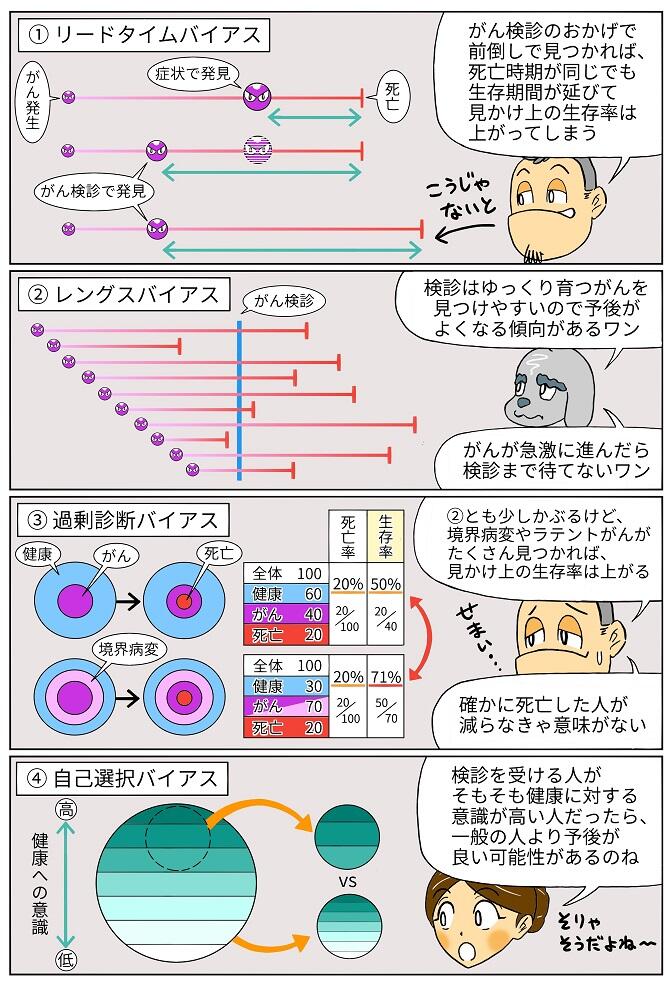
もっというと検診の効果を判定する基準として、がんの「発見率」がダメなら「生存率」じゃダメなのか?という疑問もあるでしょうが、そもそ「死亡率=1-生存率」ではありません。
死亡率と生存率は分母が違うので注意が必要です。
「死亡率」は、ある集団のうち、一定期間中にがんで死亡した人の割合で「生存率」は、がんと診断された人のうち、一定期間後に生存している人の割合です。
つまり、死亡率は「健常人も含んだ中での割合」、生存率は「がん患者だけでの割合」なのです。
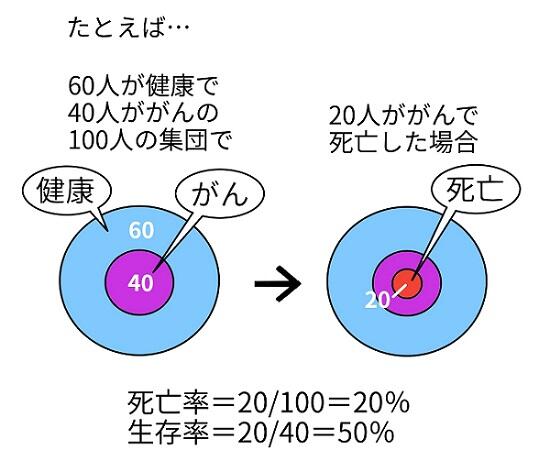
http://igs-kankan.com/article/2020/05/001224/ より引用
検診の評価方法として「発見率」「生存率」は望ましくないというのも、①~③のバイアスが入り込みやすいのが理由です。これらのバイアスは、いくら注意してもしきれないものもあります。④などは特にそうでしょう。
とはいえ、バイアスが入る余地があるからダメなのではなく、そういう可能性があることを念頭において結果を解釈することが重要といえます。
本研究でもリードタイムバイアスやレングスバイアス、過剰診断バイアスが大いに絡んでいそうなので、MRIのような過剰医療が本当に必要なのかは死亡率まで見据えた研究が必要かもしれません。
③変形性股関節症の診断に役立つサインと症状
 Clinical question
Clinical question
X線撮影に基づく成人の変形性股関節症の診断にどんな臨床的徴候と症状が有用か
結論
股関節OAの診断には単純なレントゲン写真がしばしば使用されますが、股関節炎のX線撮影の指標と股関節痛の相関関係は低い。本研究における股関節OAの診断のための臨床症状と徴候の正確さらしさは、股関節OAを診断するための診断スタンダードとしてのX線撮影に基づいている。 (エビデンスレベル 4)
概要
より信頼性の高い診断基準がないため、研究者らは成人における股関節または鼠径部の痛みを呈したX線撮影OAの有病率を知りたがっている。
2人の個人が独立して患者の股関節または鼠径部の痛みを伴う臨床所見を説明する研究について複数のデータベースを検索し、PubMed、MEDLINE、CINAHLなど以前のレビュー記事の参考リスト研究が評価された
標準のスコアリングツールを使用したバイアスのリスク、およびレベル1と2の研究のみ(N = 6、レポート110人の患者からのデータ)が含まれていました。矛盾は3人目のレビュアーとコンセンサス合意により解決されました。
存在に関連する臨床所見
股関節OAには、OAの家族歴(陽性尤度比[LR +] = 2.1; 1.2〜3.6)、膝OAの既往歴(LR + = 2.1; 1.1〜3.8)、階段を上るときや坂を下るときの痛み
(LR + = 2.1; 1.6〜2.8)、そして大腿内側に最悪の痛み(LR + = 7.8; 1.7〜37)。
OAの除外に関連する所見が含まれるのは60歳未満(陰性尤度比)
[LR−] = 0.11; 0.01〜0.78)、60分未満の朝のこわばり(LR-範囲、0.22〜0.65)、歩行時の痛みがない(LR−範囲、0.25〜0.58)に、そして座っていることで痛みが改善されました(LR− = 0.24; 0.06〜0.92)
身体所見
しゃがむことによって引き起こされるOAに関連する股関節後部痛(LR + = 6.1; 1.3〜29)鼠径部・股関節の外転または内転の痛み(LR + = 5.7; 1.6〜20)、外転筋の弱点(LR + = 4.5; 2.4〜8.4)股関節内転の減少(LR + = 4.2; 3.0〜6.0)、内部回転の減少(LR + = 3.2; 1.7〜6.0)。通常の股関節受動的内転の欠如(LR− = 0.25; 0.11〜0.54)または外転の欠如(LR− = 0.26;
0.09〜0.77)は、OAの除外に役立ちました。
股関節OAのgold standardはレントゲン?
変形性股関節症診療ガイドライン2016
https://minds.jcqhc.or.jp/docs/minds/osteoarthritis-of-the-hip/osteoarthritis-of-the-hip.pdf
米国リウマチ学会(ACR)基準などいろいろあるが、世界的にコンセンサスの得られている基準は内容です。ACR基準は、股関節痛があり、かつESR 20mm/時未満、大腿骨頭あるいは寛骨臼の骨棘形成、関節裂隙の狭小化の3項目のうち2項目以上。つまり臨床所見とX線所見の組み合わせなのです。
一方、K/LグレードやCroftグレード、MJSなどはレントゲン所見のみであり、無症状の股関節症を検出してしまうという問題点があります。
日本整形外科学会では
①内旋15度以上で股関節痛があり、股関節の朝のこわばりが60分以下で、50歳以上
②内旋15度以下でESR 45mm/時以下か、屈曲115度以下のどちらかを満たすもの
として感度86%、特異度75%
股関節痛と
①ESR 20mm/時未満
②大腿骨頭あるいは寛骨臼の骨棘形成
③関節裂隙の狭小化
では感度89%、特異度91%であったそうです。
この問診内容は実はこのガイドラインにもまとめられており、スポーツ歴や外傷歴、肥満があるかも重要です。ガイドラインを読むだけでも良いかもしれませんね。
④三枝病変ではあるが左主幹部病変ではない場合、PCIよりもCABGが優先される
 Thuijs DJ, Kappetein AP, Serruys PW, et al.
Thuijs DJ, Kappetein AP, Serruys PW, et al.
Percutaneous coronary intervention versus coronary artery bypass grafting in patients with three-vessel or left main coronary artery disease: 10-year follow-up of the multicentre randomised controlled SYNTAX trial. Lancet. 2019;394(10206):1325-1334. [PMID: 31488373]
https://pubmed.ncbi.nlm.nih.gov/31488373/
Clinical question
三枝病変または左主幹部病変の患者に、薬物溶出ステントによる経皮的冠動脈インターベンション(PCI)冠動脈バイパス術(CABG)に比べてが非劣性か?
結論
左主幹部病変の患者の場合、薬物溶出ステントPCIとCABGは、10年で同様の全原因死亡率を示しました。三枝病変にCABGは10年死亡率の低下に関連しています(21%対28%;NNT= 14)(エビデンスレベル= 1b)
概要
これは、三枝病変または左主幹部病変の1,800人の患者を最初に薬剤溶出ステントPCIまたはCABGに無作為化した試験への10年のフォローアップです。
グループは最初はバランスが取れていました
参加者の平均年齢は65歳、25%が糖尿病、33%が以前に心筋梗塞、9%が以前に脳卒中またはTIA。左室障害が40%に存在し、患者の60%が3枝病変でした。ITT解析でした。
プライマリエンドポイントは全死因死亡
フォローアップの中央値は11.2年
10年後、PCIの患者の27%、CABGの24%が死亡していた(HR= 1.17、95%CI、0.97〜1.41)
5年から10年までの期間の分析では有意性を認めなかった(PCI 13% vs CABG 12%)
三枝病変では、PCIグループがすべての原因による死亡率が有意に高かった(28% vs 21%; HR= 1.41; 95% CI、1.10〜1.80)
左主幹部病変のある人の死亡率は違いはありませんでした(26%PCIとCABGの28%)糖尿病の有無にかかわらず結果は類似していた。
コメント
SYNTAX trialはNEJM 2009のCABGに対するPCI(薬剤溶出性ステント:DES)の非劣性試験です。プライマリケア医でも知っている有名な論文です。Serruys, PW et al for the SYNTAX investigators: Percutaneous coronary intervention versus coronary-artery bypass grafting for severe coronary artery disease. N Engl J Med. 2009; 360: 961-72. [PMID: 19228612]
概要は日本語でご参照ください。
https://www.ebm-library.jp/circ/trial/doc/c2003001.html
http://www.npojca.jp/journal/image/201117274.pdf
そんなSYNTAX trialの10年間の追跡調査がLancet2019に載っていたのもご存知の方も多いと思います。
https://bibgraph.hpcr.jp/abst/pubmed/31488373
PCIよりもCABGは3血管疾患の患者に有意な生存率の改善効果がありましたが、左主冠動脈疾患の患者にはもたらされませんでした。
ここで強調しておきたいのは、プライマリケア医がこれを知っているということは良いのでしょうが、結局、循環器内科や心臓血管外科の判断となると思われますので、紹介する前にPCIやらCABGになるやら治療方針を言わないように注意しなければならないということです。施設の規模やその時の状況でも変わるものなので、こういう研究もあるよ程度に考えておいた方が良いと思います(覆るかもしれませんし)
マニアックな家庭医療研究も面白いですが
意外とこういうのも勉強になりますね。
最後まで読んでいただきありがとうございました。