日本版Extensivistについて考える
日本でのExtensivistは4つの時期と場で活躍する
ブログを少しずつでもコツコツ更新してみます。
先日、Extensivist(エクステンシビスト)というホスピタリストの進化系の紹介をしました。
プライマリケア医を巻き込みながら、複雑な病態の患者を積極的に管理する。そのような臨床医をExtensivistと呼び、急性期病院の医療者と地域のプライマリケアの医師の間のギャップを埋める役割を果たすとされています。つまり、ホスピタリストは病院だけで治療に専念していましたが、プライマリケア医への移行のためのハブとなるExtensivistというのが登場してきたというお話です。
今回は、日本版Extensivistを考える前に、米国Extensivistではどのような取り組みがなされているのか、理解を深めてみたいと思います。
米国では虚弱高齢者診療にExtensivistはどうかかわるか
まずTwitterを情報収集ツールとして使います
# EXTENSIVIST で検索すると、世界中での生の声や概念図が見えてきます。
(すでにPubMedやgoogle scholarでは調べてみましたが、Twitterも馬鹿にできません)
そもそも何をとっかかりにしたらいいかもわからない時には特に有用です。
すると、前回のブログでも紹介した
the CareMore extensivist modelがフレイルな高齢者のプライマリケアモデルとして注目されていることが分かりました。勉強していることが芯をとらえているようでひとまず安心。
#calltoaction learning about the CareMore extensivist model - interesting model for specialised primary care for eg frail elderly
— John Myatt (@JMMyatt) November 21, 2013
そして、適応できるのは全体の2%だけのフレイルの患者ではなく、複雑性の高いレイヤーなのかというところも、関心のあるところです。
...& questions about whether the key population isn't the most frail (2% of pop'n) but the next tier of complexity - could model still apply
— John Myatt (@JMMyatt) November 21, 2013
そこに、このようなツイートがあり、個人的に今回のブログをまとめるに至ったわけです。
@JMMyatt Jim Bonnette explains at #NHSFutures how #extensivist model reorients care around patient #calltoaction pic.twitter.com/q4mrMXzRSz
— Oliver Wyman (@OliverWyman) November 21, 2013
早速、翻訳すると
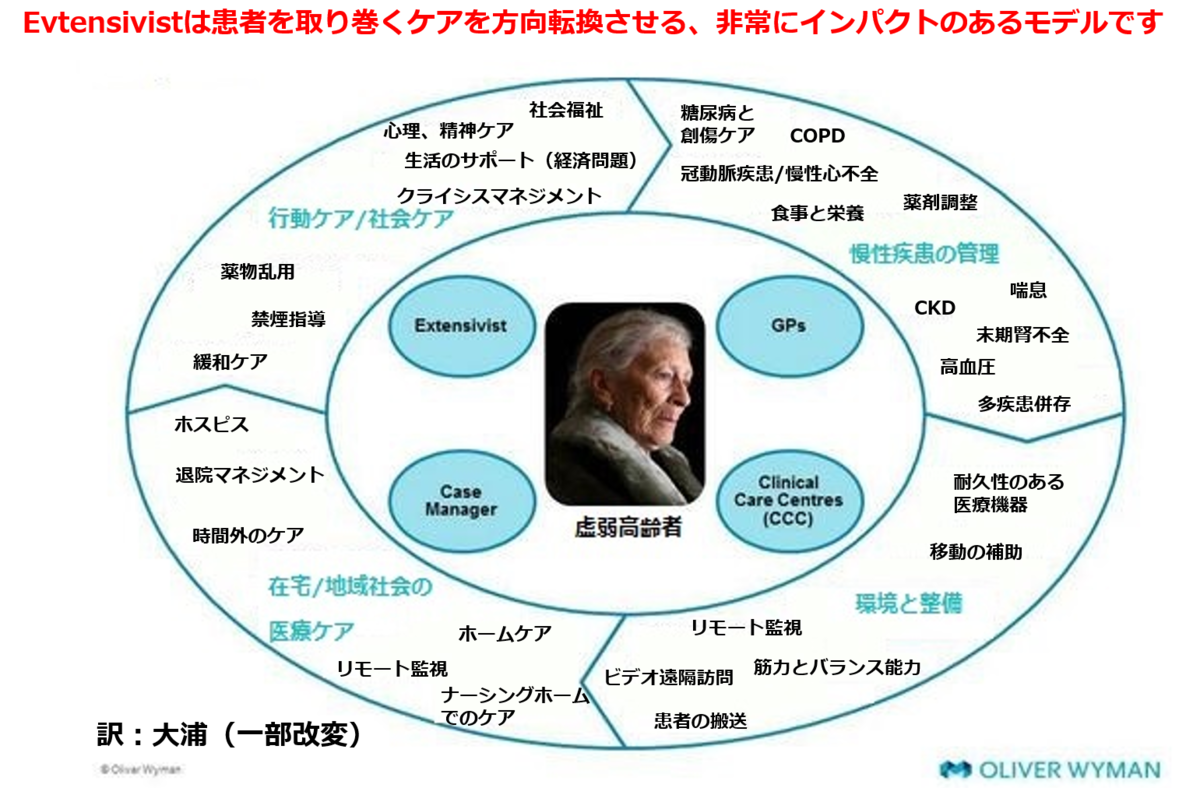
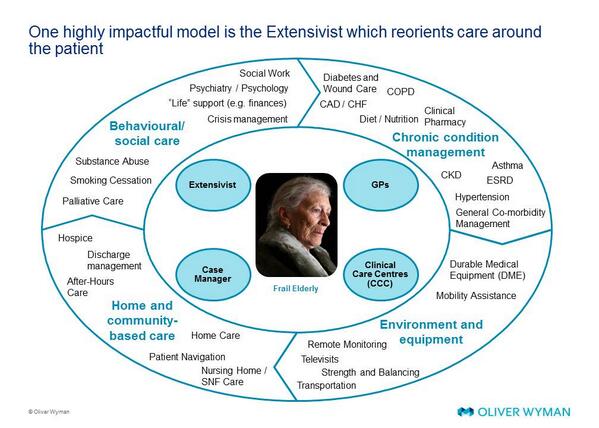
退院後の虚弱高齢者のどの部分に誰が関わっているかをうまくまとめています。
GPは慢性疾患(DM、COPD、心不全、CKD、喘息、高血圧)の多疾患併存を診る
Extensivistは精神ケア、社会福祉、生活のサポート、クライシスマネジメント、薬物乱用、禁煙指導、緩和ケアという退院後のケアのイメージ
他にもClinical Care Centresというシステムで、遠隔診療や遠隔モニタリングをしたり、患者さんの通院のサポートや廃用予防や医療機器のサポートをしたり、
Case Managerが在宅・ナーシングホーム・ホスピスのケアをしたりというのが興味深いです。
Extensivistが日本の中小規模病院でどう活躍するか
Extensivistが心理・社会・行動医学のマネジメントを担っているのはよく理解できます。とはいえ、退院調整の専門家としてのExtensivistというよりも、在宅から急性期・慢性期ケアまで広く関わる病院家庭医としては、中小規模病院の日本版Extensivistは以下のような広い範囲をカバーするのではないかと考えます

Extensivistとしての病院家庭医の活動の場は
・サブアキュートとは、在宅患者や介護施設で療養している患者の急性増悪など
・ポストアキュートとは、高度で濃厚な急性期治療後の患者の継続治療とリハビリ
そしてもっと大事なのは
・プレアキュート、つまり悪くなる前に早めに介入・短期入院などで増悪化を防ぐフェーズ
・退院後のケアになります。
訪問診療や多職種連携ができて総合診療医の場の多様性を活かせる日本の病院家庭医が入り口と出口でどう活躍するかが日本版Extensivistの特徴ではないでしょうか。
ACSCとは?
もう一つ、ACSCという概念を解説すると
Ambulatory Care Sensitive Conditionsといって、適切なタイミングで効果的なケアをすることで入院を減らすことができる状態の事を示します。
(おそらく日本で最初に言及されたであろう、岡田先生の日本語で非常に優れた予防医療の本があるので、購入をお勧めします)
海外では,ACSCをモニタリングすることで間接的にその地域のプライマリ・ケアの質を測定しています。

Bardsley M, et al. BMJ Open 2013(doi:10.1136/bmjopen-2012-002007)
日本でも近年は
平成30年度厚生労働科学研究費補助金(長寿科学政策研究事業)「在宅医療・介護連携の質に関する評価ツールの開発と検証」
平成30年度厚生労働科学研究費補助金(地域医療基盤開発推進研究事業)「在宅医療の提供体制の評価指標の開発のための研究」でも導入されています。

https://www.jmar-form.jp/data/hcda-ref3.pdf
具体的な疾患は

という分類となり、これらを早めに対応することで重症化を防いだり、医療資源を節約する事ができるわけです。
余談:具体的な心不全のACSC症例報告
具体的な心不全のACSC症例報告もありますので興味のある方はご覧ください。
https://www.jstage.jst.go.jp/article/generalist/40/3/40_153/_pdf/-char/ja
西岡大輔(2017):慢性疾患ケアモデルの適用によりAmbulatory Care-Sensitive Conditions にある高齢心不全患者の入院を減じた 1 例 (日本プライマリ・ケア連合学会誌 2017, vol. 40, no. 3, p. 153-155)
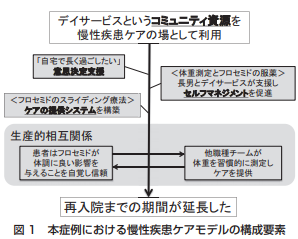


慢性心不全のケアモデルが紹介されています。
日本版Extensivistの4つの機能とは
さて、先ほどの概念図に戻ると

①プレアキュートの段階
・多疾患併存の管理やヘルスメンテナンスを行う
・Acute ACSCである、蜂窩織炎、脱水、歯科疾患、耳鼻咽喉科感染症、壊疽、胃腸炎、栄養失調症、骨盤内炎症性疾患、穿孔性・出血性潰瘍、尿路感染症/腎盂腎炎
・Chronic ACSCである、狭心症、喘息、COPD、うっ血性心不全、痙攣/ てんかん、糖尿病関連疾患、高血圧、鉄欠乏性貧血
に早めに気づき、在宅集中治療あるいは短期間の入院で対応
②サブアキュートの段階
・入院直後から、治療と並行して退院調整の計画を立てる
・多職種による高齢者総合評価、本人・家族の情報収集
・多職種による栄養管理・ADLを落とさない介入 リハ栄養
③ポストアキュートの段階
・回復期リハビリテーション
・複雑性への介入
・病院多職種・在宅多職種間の情報共有カンファレンス(在宅復帰への支援、もしくは他の病院への転院や介護施設への入所支援など)
・特定看護師/NPの介入(これはどの段階でも活躍可能)
・ACP(Advance care planning)を考えるきっかけ
④退院後のケア
・退院後の訪問診療、外来診療
・複雑性・SDHに多職種で取り組む
・在宅スタッフとの協働
・特定看護師/NPの介入(これはどの段階でも活躍可能)
というケア移行を一つ一つ高めて連携していけることが重要ではないかと思います。
特定看護師/NPが鍵を握る
前回も言及していますが、これは訪問診療もする日本版ホスピタリスト(病院家庭医)の地域包括ケア病棟の働き方に通じます。特に中小規模病院の力を入れている活動が、そのまま日本版Extensivistとして複雑な患者さんの再入院率を抑える切り札になるのかもしれません。
そしてその連携のカギを握るのが、特定の診療行為が可能な特定看護師、あるいはNurse Practitionerと呼ばれる、一定レベルの診断や治療に関わる職種です。
当院でも特定看護師は退院後1か月は自宅を訪問して褥瘡ケアをしていますが、退院前のカンファレンスで情報共有するだけでなく、退院後のフィードバックにもなり大変良い取り組みです。より人数が増えてきたら、初期研修や総合診療専攻医との教育的な連携の可能性も出てきて、総合診療医教育でも貢献できると思われます。
以上、まとめると
・米国の虚弱高齢者診療はGPが多疾患併存を診て、Extensivistが精神・福祉・生活のサポート、クライシスマネジメントにかかわり、Clinical Care Centresが遠隔診療や遠隔モニタリング、通院サポート、Case Managerが在宅・ナーシングホーム・ホスピスのケアを担う。
・日本でのExtensivistは4種類の時期と場で活躍する。
①プレアキュートの段階では多疾患併存の管理やヘルスメンテナンスを行い、Acute ACSC(蜂窩織炎、脱水、歯科疾患、耳鼻咽喉科感染症、壊疽、胃腸炎、栄養失調症、骨盤内炎症性疾患、穿孔性・出血性潰瘍、尿路感染症/腎盂腎炎)、Chronic ACSC(狭心症、喘息、COPD、うっ血性心不全、痙攣/ てんかん、糖尿病関連疾患、高血圧、鉄欠乏性貧血)に早めに気づき、在宅集中治療あるいは短期間の入院で対応
②サブアキュートの段階では入院直後から、治療と並行して退院調整の計画を立てて、多職種による高齢者総合評価、本人・家族の情報収集、そして多職種による栄養管理・ADLを落とさない介入
③ポストアキュートの段階では回復期リハビリテーションや複雑性への介入、病院多職種・在宅多職種間の情報共有カンファレンス(在宅復帰への支援、もしくは他の病院への転院や介護施設への入所支援など)ACP(Advance care planning)を考えるきっかけにもなる
④退院後のケアの段階では退院後の訪問診療、外来診療、在宅スタッフ・開業医との協働し複雑性・SDHに多職種で取り組む
・特定看護師/NPの介入は、Extensivistの強力な味方となり、総合診療教育のリソースになりえる。
結構頭の中では整理されてきたのですが、もう少し書き足りないので次回に回します。