Aust J Gen Pract. 2019 Oct;48(10):706-711.
たまに臨床っぽい記事を入れているのですが、今月のAJGPの表在性真菌感染症のレビューが非常に網羅的に記載されていたので紹介します。プライマリケアでよく遭遇する疾患ですし、復習だと思って読んでいただければ幸いです。
はじめに
白癬は、皮膚、爪、髪に影響を与える一般的な真菌感染症です。白癬感染症にはさまざまな臨床症状があり、成人の足白癬から思春期前の小児の白癬に至るまで、すべての年齢層に影響を及ぼします。この記事では、一般的な臨床症状の最新の概要と、白癬感染症の診断と管理に対する実際的なアプローチについて説明します。
白癬は臨床的根拠に基づいて疑われる場合がありますが、白癬感染症を模倣する可能性のある鑑別診断で考慮されるさまざまな状態を認識することが重要です。局所的および全身投与の抗真菌治療が利用可能であり、白癬感染のサブタイプおよび重症度に基づいて選択されます。未治療の白癬は、重大な病的状態を引き起こし、足の蜂窩織炎や潰瘍、頭皮の脱毛症などの合併症の素因となります。
表在性真菌感染症は、Microsporum、TrichophytonおよびEpidermophyton属の皮膚糸状菌によって引き起こされます。皮膚糸状菌は、皮膚、髪、爪に見られるケラチンに住んでいます。移住と大規模な観光の継続は、変化する疫学的傾向の一因であるというエビデンスがあります。白癬感染は、感染の解剖学的部位を示すラテン語の用語に従って命名されます。例えば、白癬(頭皮)、体部白癬(体)、手足白癬(手)、下腿白癬(鼠経)、足白癬(足) 、および爪白癬(爪)があります。
臨床症状
足白癬
「水虫」として口語的に知られる足白癬は、最も一般的な皮膚糸状菌感染症です。その有病率は年齢とともに増加します。子供ではまれです。閉塞性の履物、発汗、および共同スペースへの暴露は、足白癬の素因となります。指間サブタイプは足白癬の最も一般的な形態であり、足指の間の浸軟または鱗屑として現れます(図1)。別のサブタイプは、慢性の角質増殖(モカシン型)白癬です。これは、足の外側と足底の表面を含むスケーリングを伴う慢性の足底紅斑を特徴とします(図2)。通常、このサブタイプでは背側の表面は保護されています。足白癬の出現頻度が低いのは、水疱性または炎症性の形態であり、これは時々、膿疱性湿疹と臨床的に区別することが困難な場合があります。再発性白癬は、爪に未治療の白癬が溜まっていることが原因である可能性があります。
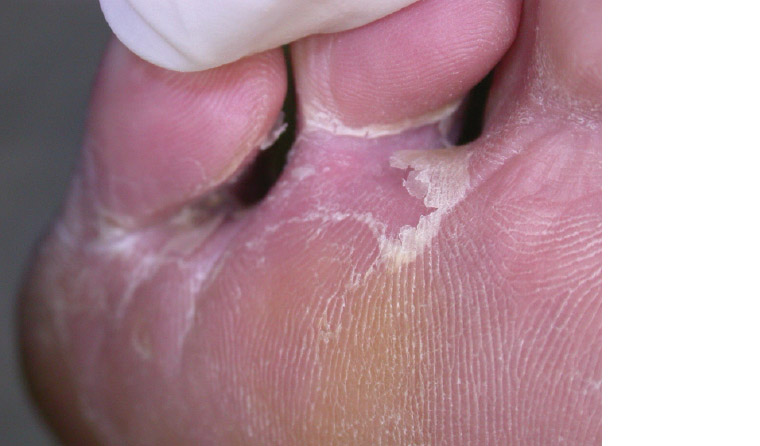
図1.指間足白癬:足の指下および指間皮膚のびらんと鱗屑
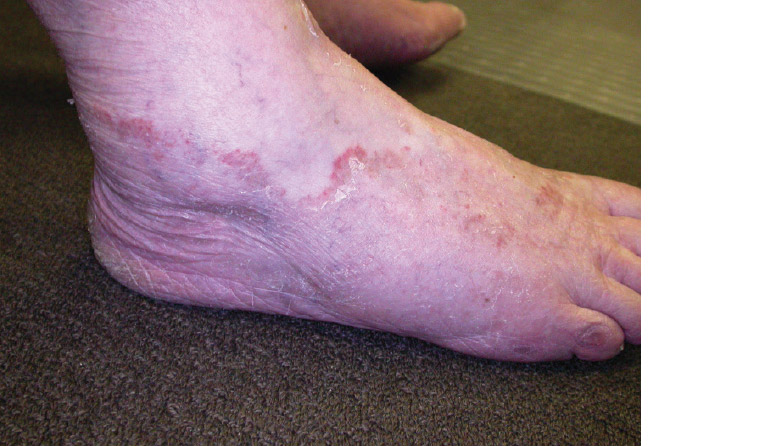
図2.モカシン型または慢性角化性白癬:足の足底/外側面の紅斑および角質増殖。
これらの重篤な症例には経口療法を検討します。
爪白癬(爪真菌症)
爪白癬としても知られる爪白癬は、爪の皮膚糸状菌感染症です。爪真菌症は高齢者に非常によく見られ、70歳以上の人の罹患率は最大50%です。足の爪の爪真菌症患者のほぼ半数は、真菌性皮膚感染症、最も一般的には足白癬を併発していることがわかっています。最も一般的な臨床的サブタイプは、遠位外側爪下爪甲真菌症であり、爪甲溶解および爪下角質増殖に関連する黄色がかったまたは茶色がかった変色として現れます(図3)。他の一般的なサブタイプは、白い表在性爪真菌症であり、爪板に白い斑点が出現し、治療しないと爪全体を巻き込む可能性があります。爪真菌症には多くの模倣物があるため(表1)、治療を開始する前に真菌診断を確立することが重要です。根底にある爪の病気の人は、付随する爪真菌症のリスクが高くなります。免疫不全および糖尿病の宿主は、爪真菌症のリスクが高いだけでなく、蜂巣炎などの爪真菌症の細菌合併症の影響も受けやすくなっています。
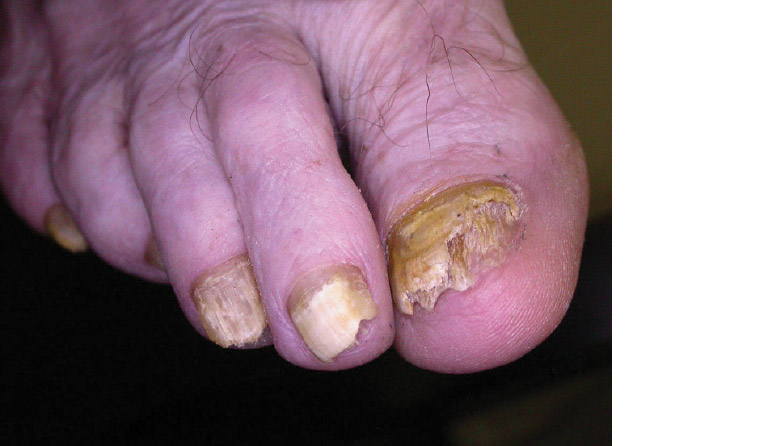
図3 遠位外側爪下爪真菌症:爪真菌症の最も一般的なサブタイプ
表1.爪真菌症の鑑別診断
| 鑑別診断 | 臨床的特徴 |
| 爪乾癬 |
|
| 苔癬 |
|
| イエローネイル症候群 |
|
| 外傷性爪ジストロフィー |
|
| 円形脱毛症 |
|
| 加齢性爪ジストロフィー |
|
頭部白癬
白癬は頭皮と髪の皮膚糸状菌感染症であり、主に思春期前の子供に発生します。白癬の3つの主な臨床症状は、脱毛症を伴ううろこ状の斑点、毛包開口部に黒い点のある脱毛症、および微妙な脱毛を伴うびまん性の頭皮スケーリングです。重度の白癬は「ケリオン」と呼ばれ、膿疱と痂皮形成を伴う柔らかいプラークが特徴です。治療を行わないと、ケリオンは永久的な瘢痕と脱毛を引き起こす可能性があります。頸部リンパ節腫脹は、白癬患者の一般的な関連所見です。
体部白癬および下腿白癬
一般に白癬として知られている白癬は、顔、手、足、または径部以外の部位の皮膚の皮膚糸状菌感染症を指します。下腿白癬は「あざみかゆみ」としても知られ、径部に発生し、成人男性でより頻繁に起こります。体白癬は、最も一般的には子供と若い成人に発生します。体部白癬(図4)および下腿白癬(図5)は、古典的に中心部の除去および主要なスケールを伴う環状プラークとして存在します。病変は単一でも複数でもよく、さまざまなサイズがあり、合体する場合があります。膿疱または小胞がアクティブエッジで発生することがあります。白癬感染はよく見られますが、表2に示すように、輪状発疹の他の多くの原因を考慮することが重要です。
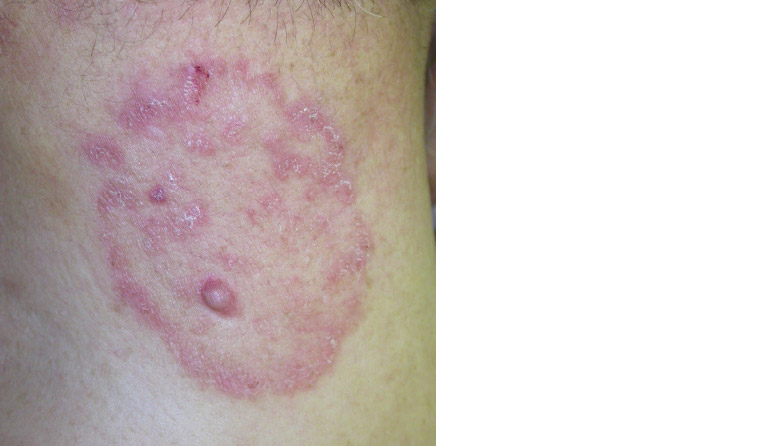
図4.頸部の白癬:主要な鱗屑を伴う古典的な環状紅斑性プラーク
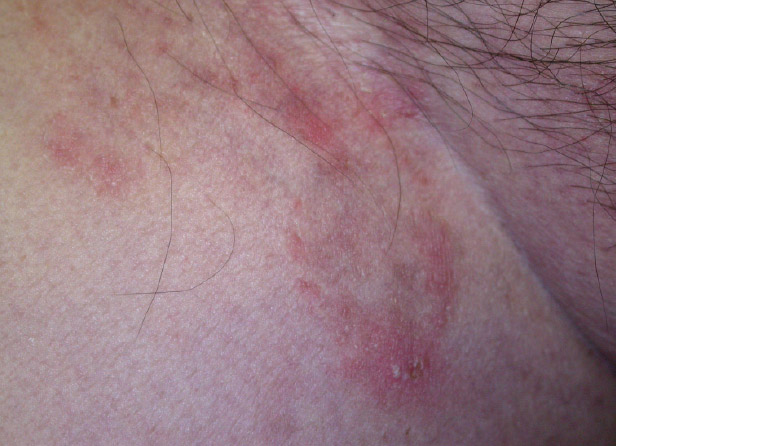
図5.下腿白癬:鼠径部のひだ上の輪状プラーク
表2.白癬を超えて考える:体白癬の鑑別診断(環状発疹)
| 鑑別診断 | 臨床的特徴 |
| 円板状湿疹(連銭状) |
|
| 輪状乾癬 |
|
| ばら色粃糠疹 |
|
| 亜急性皮膚エリテマトーデス |
|
| 遠心性環状紅斑 |
|
異型白癬
異型白癬は、誤診され、局所コルチコステロイドまたは他の免疫抑制剤で不適切に治療された白癬感染症の用語です。臨床的特徴は、減弱された鱗屑および紅斑、ならびに境界があまり明確ではないためにマスクされる可能性があります(図6)。皮膚糸状菌が真皮または皮下組織に侵入し、マジョッキ肉芽腫Majocchi’s granulomaとも呼ばれる深在性毛包炎を引き起こすため、感染は悪化する可能性もあります。
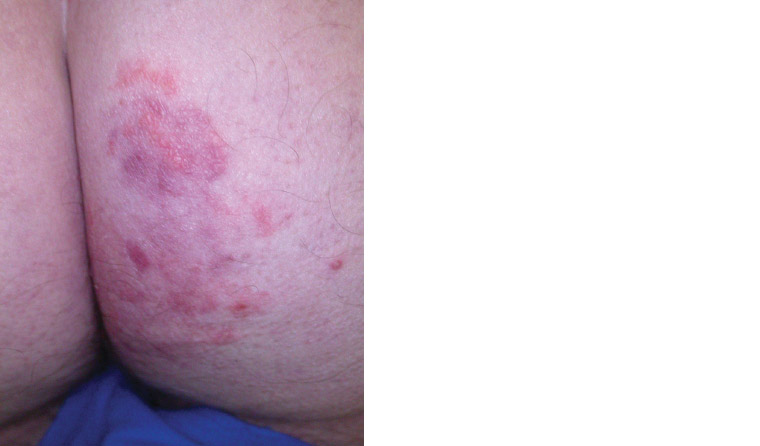
図6.異型白癬:局所コルチコステロイドの適用による特徴的な白癬の消失
診断への実用的なアプローチ
白癬感染症の診断は、病歴と検査に基づいて疑われる場合があります。多くの状態が白癬感染症を模倣する可能性があるため、診断を確認するために検査を実施することをお勧めします。局所的な軽度の感染症は経験的局所療法で治療することができますが、全身療法を開始する前に検査を実施する必要があります。診断の確認がないと、医師はいつ治療を中止するかわからない場合があります。
再発性の白癬の場合、皮膚糸状菌症の潜在的なリザーバーを特定することが不可欠です。足指の爪は、白癬の一般的なリザーバーであり、再発性足白癬や、手や径部などの他の身体部位への自己接種による感染を引き起こす可能性があります。皮膚糸状菌は同時に複数の身体部分に同時に影響を与えるのが一般的であるため、完全な皮膚検査を実施して、関与の程度と潜在的な貯留を決定する必要があります。さらに、動物もリザーバーでもあります。Microsporum canisは、白癬で最も一般的な皮膚糸状菌分離株であり、猫や犬は重要な自然宿主として認識されています。これらの場合、人間の再感染を防ぐために、動物は真菌学的治癒まで試験および治療されるべきです。
診断検査
真菌の顕微鏡検査と培養を使用して、白癬の感染を診断できます。これにより、真菌の種分化と生存率の評価が可能になります。皮膚の掻き取りと爪の切り抜きの真菌顕微鏡検査は、KOH(水酸化カリウム)で実行され、迅速に行うことができます。真菌培養には最大4〜6週間かかりますが、爪サンプルの偽陰性率は少なくとも30%です。臨床的疑いの高い指標がある場合は、繰り返し培養する必要があります。
検体採取に関するアドバイス
- 以前の局所抗真菌療法は、偽陰性の培養結果につながる可能性があります。
- 局所コルチコステロイドクリームは、一般に皮膚糸状菌の分離には影響しませんが、十分な標本を収集するのを難しくする可能性があります。クリームはこする前に拭き取ってください。
- 各部位は、感染サイトの正しい識別を可能にするために、別々にラベル付けされたコンテナに収集される必要があります。
- 収量を最大化するために、できるだけ多くの標本を収集します。
- スキンスクレイピングの場合:
- メスの刃を使用して、斜めに保持します。
- 病変のアクティブなリーディングエッジから常にサンプリングします。真菌は、指間部の浸軟されたサンプルまたは病変の中心からめったに特定されません。足の湿った指間領域には、通常、ベータ溶血性連鎖球菌、黄色ブドウ球菌、緑膿菌などの付随する細菌分離株が定着しています。
- 爪切り/スクレイピングの場合:
- 爪切りを使用して、爪甲の感染した部分を切り取ります。
- 爪甲のサンプルに加えて、爪下の破片をできるだけ近くに、キュレットまたはメスの刃を使用して痛みのない範囲で収集します。
- 髪の標本の場合:
- 感染した髪を収集するには、ピンセットまたはブラシを使用します。メスの刃を使用して、毛根を収集し、領域をこするようにしてください。感染した毛は通常簡単に出てきます。
- 小さな子供の場合、別の方法は、滅菌した湿らせた綿棒を使用することです。これは、同様に信頼性が高く、非外傷性の技術であることが示されています。
治療法
治療方法は、白癬感染の程度と場所に依存します。白癬感染の管理に関する一般的なヒントは、Box 1に記載されています。経口テルビナフィンとアゾールによる全身療法を表3にまとめています。
Box 1.白癬管理のヒント
- 皮膚および爪の検査は、皮膚感染症のすべての患者に対して実施し、皮膚糸状菌の関与の程度および潜在的な貯留層を特定する必要があります。
- 局所治療は、通常、爪真菌症に対して無効です。
- 新しい爪は成長するのに9〜12ヶ月かかるため、ほとんどの爪は効果的な治療後も依然として異常に見えます。
- 爪真菌症治療の効果を監視する2つの簡単な方法:1)写真の監視、2)ジストロフィーの近位端でメスを使用して爪に印を付ける。爪が成長するにつれて、爪の異常がマークの遠位に留まる場合、さらなる治療は必要ありません。治療が失敗した場合、専門家への紹介を検討してください。
- 白癬に対する局所抗真菌シャンプーは、他人への真菌感染のリスクを減らすことができますが、感染症の治療には効果がありません。
表3.爪真菌症治療における経口テルビナフィンとアゾールの直接比較
| テルビナフィン | アゾール(フルコナゾールとイトラコナゾール) | |
| 推奨される治療ライン | 第一選択 | 第二選択 |
| 投与量 | 成人:1日250 mg 子供<20 kg:毎日62.5 mg 子供20〜40 kg:毎日125 mg 期間:爪の場合6週間、足の爪の場合12週間 |
イトラコナゾールパルスと持続療法の両方に 同様の有効性 イトラコナゾール200 mgを1日に2回、1か月に1週間、2か月(指の爪)と3か月(爪)にパルス イトラコナゾール200 mgを毎日6週間(指の爪)と12週間(足の爪)連続投与 フルコナゾール フルコナゾール150〜300 mgを週に1回、12〜24週間(指の爪)および24〜52週間(爪) |
| 再発率(フォローアップ 10〜13ヶ月) |
33.3% | 37.0% |
| 有害事象 | 胃腸の不調、発疹、頭痛、筋肉痛 | 胃腸の不調、下痢、発疹、腹痛、低カリウム血症 複数のシトクロムP450(CYP)酵素に対する阻害により、テルビナフィンよりも多くの薬物相互作用 |
| 推奨モニタリング | 健康な成人および小児では、基礎的な肝臓または血液学的状態のない定期的な間隔の血液モニタリングは不要である可能性があります | 連続イトラコナゾール:ベースライン肝機能検査(LFT)および4〜6週間ごとの定期的なLFTモニタリング パルス化イトラコナゾール:推奨なし フルコナゾール:ベースラインLFTおよび全血検査; 1週間に1回の治療には繰り返しテストは不要 |
| 注意事項 |
乾癬とループスはテルビナフィンにより悪化する可能性があります CrCl <50 mL / minの場合、用量調整が必要 |
腎機能障害では用量調整が必要になる場合があります 重度の肝疾患では避ける フルコナゾールはQTの延長を引き起こす可能性があります-危険因子を修正し、注意して使用してください イトラコナゾールはうっ血性不全では相対禁忌です イトラコナゾールは、プロトンポンプ阻害剤と併用した場合も吸収されにくい |
| 妊娠の分類 | カテゴリーB1 | フルコナゾール:カテゴリーD イトラコナゾール:カテゴリーB3 |
| 母乳育児の互換性 | 避ける、不十分なデータ | フルコナゾール:適合性; 幼児の下痢を引き起こす可能性があります イトラコナゾール:避ける、不十分なデータ |
局所抗真菌療法
体部白癬、下腿白癬、足白癬のほとんどの症例は、局所療法に適しています。推奨される第一選択の局所療法は、テルビナフィン1%クリームを1〜2週間、1日1回または2回です。
全身療法の禁忌を伴う爪真菌症の場合、9〜12か月のシクロピロックス8%ネイルラッカー1日1回またはアモロルフィン5%ネイルラッカー1日1回、角質増殖性爪の壊死組織切除を提供できますが、それぞれ29-36%および38%の低い真菌学的治癒率です。
経口抗真菌療法
次のシナリオでは、経口療法を検討する必要があります。
- 爪真菌症
- 白癬
- 皮膚の広範囲の白癬
- 失敗した局所治療
- 免疫不全患者
推奨第一選択は成人の1日1回のテルビナフィン250 mgの経口療法です。小児への投与については、表3を参照してください。テルビナフィンは、一般的に、定期的な血液モニタリングを必要とせず、健康な患者での使用に安全です。ただし、重度の肝機能障害の患者には禁忌であり、中等度から重度の慢性腎疾患(CrCl <50 mL / min)の患者には減量が必要です。
経口療法の期間は部位によって異なります:
- 頭皮:4週間
- 爪:6週間
- 足の爪:12週間(特に高齢者の場合、その地域の血液供給が減少するため、より長期の治療が必要です)
- 頭皮と爪以外:2週間
2017年のコクランレビューでは、爪真菌症の臨床的および真菌学的治療の両方において、テルビナフィンがフルコナゾールおよびイトラコナゾールよりも優れていることが示されました(表3)。再発率と有害事象にも差はありませんでした。
グリセオフルビンは、6〜8週間(小児への投与:10 mg / kg〜500 mg)で、Microsporum感染によって引き起こされる白癬の第一選択療法です。対照的に、グリセオフルビンはテルビナフィンやアゾールよりも効能が低いため、体部白癬の第三選択療法として推奨されます。グリセオフルビンは、治療期間が長く、有害事象の発生率が高く、テルビナフィンおよびアゾールよりも効果的ではないため、爪真菌症には一般的に推奨されません。グリセオフルビンの投与量は適応症によって異なります。頭白癬、体部白癬、および下腿白癬には1日1回500 mgが推奨されます。足白癬および爪真菌症には1日1回1gが推奨されます。
レーザー治療
爪真菌症のレーザー療法の治癒率は、局所療法および経口療法の治癒率よりも著しく低い。限られた効力と高いコストを考えると、レーザー治療は爪真菌症の第一選択治療として推奨できません。
再発防止
爪真菌症の治療後、再発または再感染率が最大25%になる場合があります。患者は、ヘアブラシ、衣服または靴の共有を避けることを含む、白癬感染の予防のための修正可能な危険因子に対処するよう助言されるべきです。公共のシャワーやプールの周りを裸足で歩くことを避けます。定期的に履物と靴下を交換します。
治療後、予防として局所抗真菌療法(シクロピロックス、アモロルフィン、ビフォナゾール、テルビナフィン)を毎週適用できます。この方法は、レトロスペクティブ研究で再発率を大幅に低下させることが示されています。予防の最適な期間は不明であり、不明確な場合があります。
結論
白癬は一般社会でよく見られる感染症です。それは、私たちが考えて検査しない限り、頻繁に見逃される診断です。白癬感染症の迅速な認識と管理は、罹患率とそれに関連する合併症を軽減し、伝播の機会を減らすのに役立ちます。白癬感染の場所と重症度により、経験的な治療法と治療期間が決まります。白癬には多くの模倣する疾患があるため、臨床医は確定診断なしに経口抗真菌療法を処方すべきではありません。
非常に教科書的な良いレビューでした。
普段の診療のお役に立てば幸いです。