Realising the full potential of primary care: uniting the ‘two faces’ of generalism
Joanne Reeve and Richard Byng
British Journal of General Practice 2017; 67 (660): 292-293. DOI: https://doi.org/10.3399/bjgp17X691589
先日、ブログでJoanne Reeve先生を紹介して関連論文を3本紹介したのですが、その冒頭でこんなことを書いていたのを忘れていました。
何回か後に紹介するつもりが、すっかり忘れていました。
というわけで、せっかく作った図表も勿体ないので紹介します。
ジェネラリズムの「2つの顔」を統合する:
プライマリケアの可能性を最大限に引き出すには
はじめに
「プライマリケアが失敗すると、NHSは破綻します。」
提示された健康ニーズと利用可能なリソースの間の前例のないミスマッチに直面して、私たちはヘルスケアの提供方法と提供するケアの両方を再考する必要があります。「方法」に関する作業はすでに始まっています。特に、アクセスと統合を強化するための努力により、さまざまなニーズを満たすために必要な包括的ケアの調整が改善されています。提供する「もの」を定義することは、より困難であることを証明しています。ヘルスケアの専門化に関連した過小・過剰治療の新しい問題に対処するために、我々はジェネラリスト医療ケアの提供を強化する必要があります。これは、医学的介入が生きた状況でこの個人(全体)にとって正しいアプローチであるかどうかを判断する能力を強化する必要があることを意味します。我々は、プライマリヘルスケアのコアを背景にしたジェネラリストの知的解釈的な専門知識を得る必要があります。
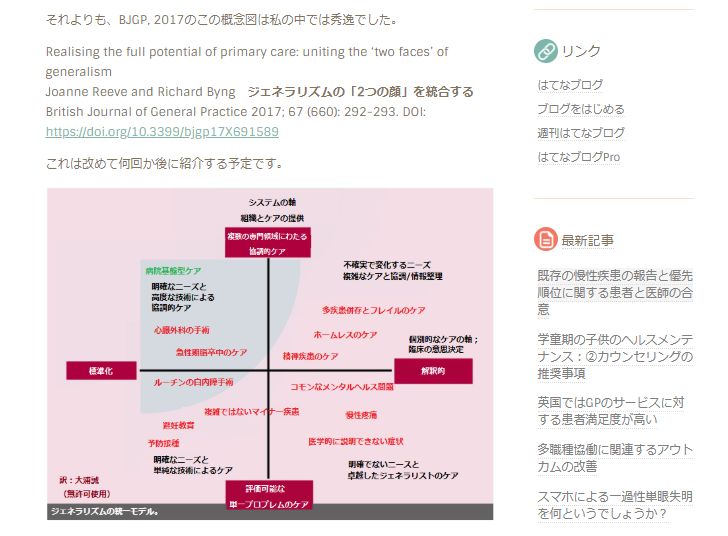
私たちの「統一されたジェネラリズムのモデル」(図1)は、ジェネラリスト医療の提供における「統合的ケア」と「解釈的ケア」の両方の重要な貢献を認識しています。ここでは、プライマリケアの再設計のフレームワークについて説明し、後に続くアクションの意味について議論します。
プライマリケアの統一モデル
「システムの軸」(Y軸上)は、単一の問題にアクセス可能なケアから、さまざまなスキルとチームを結び付ける統合的な協調ケアまでの連続体を表します。
「個別ケアの軸」(X軸上)は、標準化され、複製可能で、多くの場合は情報に基づいた証拠から、高度に個別化された解釈的ケアまでの連続体を認識します。この軸は、標準化された疾患に焦点を当てた(ガイドライン)医療が、うまく行われたとしても、個人に負担をかける可能性があることを認識しています。負担にはさまざまな形があります;例えば、過剰な検査と過剰な治療や、または日常生活を妨げる病気の経験に適切に対処できないこと(パーソンセンタードケアの失敗)があります。軸の両端にある2つのモデルは、さまざまな質問をし、さまざまな認識論的アプローチによって支えられている臨床的推論の異なる形式を表しています。実際には、プライマリケア医は、特定の患者のニーズに応じて連続的に沿って行動する必要があります。
このように、ケア提供の明確なカテゴリを持つ4つの象限について説明します(図1)。
「単一の問題/標準化されたケア」は、主にプライマリケアだけでなく、強度が低くアクセス可能なケアを提供します。技術に裏付けられたセルフケア(血圧モニタリング、避妊のアドバイスなど)やプライマリケアの質の高いスタッフ(骨折、軽度の病気など)の配置によってますます達成されています。「統合化/標準化されたケア」では、心筋梗塞の急性管理または関節や弁の外科的置換に関係なく、状態に応じた治療へのアクセスとデリバリーを提供する、よく調整されたチームが見られます。どちらの場合も、解釈能力は優先度が低くなります。
一部の患者、例えば軽度から中程度のメンタルヘルスのニーズや医学的に説明のつかない慢性疼痛の患者は、解釈的医療の専門家にすぐにアクセスできる必要があります。患者が自分の健康上の問題を理解し、マネジメントに積極的に参加できるように、生物医学、心理社会的、患者、および専門家の病気の説明を統合できる専門家です。この「アクセス可能/解釈的」象限の患者は、医療以外のサービスへの標識の恩恵を受ける可能性がありますが、通常、医療チーム全体で高度な統合ケアは必要ありません。継続的なケアの継続が必要な人もいれば、一回の診療で迅速な治療と、安心感と、不必要な調査や薬からの転用を提供できる人もいます。
慢性的な複雑なケアが必要な患者、特に日常生活を管理する能力が低下している患者(多発性疾患、重度の精神疾患、ホームレスなど)には、協調的/統合的および解釈的ケアの両方が必要です。この象限の医療には、患者と意思決定を行い、社会的、感情的、生物学的分野で変化するニーズを考慮してチームを超えて働くことができる専門家が必要です。このアプローチは、ニーズを優先し、より少ない薬を行う選択をサポートするのに役立つはずです。

現在のプラクティスのレビューを行います
統一されたジェネラリズムのモデルを現在の実践に適用すると、現在のサービスがいかにリソースとスキルを患者のニーズに適合していないかの例を強調しています。
より多くの患者が脆弱な状態で長生きする人口統計学的変化により、患者は左上の象限に移動します。この増加する人口をサポートするにはより多くのリソースが必要ですが、このグループの一部はより薬が必要ありません。新たなフレイルのイニシアチブといわゆる「ケアの新しいモデル」内での解釈的ケアの能力を強化する必要があります。エキスパートジェネラリストプラクティスのスキルが強化されたGP は、下2象限で時間を仕事から解放できる場合にこの役割を担う重要なリソースを提供します。
変更が必要なもの
私たちは、個々の患者がどのケアのどの象限に最適かをよりよく理解する必要があります。私たちは依然として、疾患の状態および/または(計画外の)医療サービスの使用に基づいて、医療ニーズを主に定義しています。現在、個別に合わせた医療を必要とする患者を識別しやすいように、新しいツールが必要です。フレイルへの取り組みは有用な出発点ですが、この代替アプローチを必要とする多くの人々を見逃します。病院から地域密着型ケアへのリソースの効果的なシフトをサポートするには、各象限の集団の疫学をよりよく理解する必要があります。
医療サービスの監視およびパフォーマンス管理システムは、疾患に焦点を合わせたケアの提供を改善できますが、解釈的ケアに対する障壁として機能します。これまで、プライマリケアの専門家の訓練、監督、サポートの方法の更新など、解釈実務の専門能力を高めるために必要な変更について説明してきました。我々はまた、異なる象限のそれぞれに適切なモニタリングプロセスを必要とします。
おそらく最も困難なのは、病院を基盤とせず、技術的ではない医学に対して心を勝ち取るために必要な公開討論でしょう。変化の必要性について一般の理解を得るには、勇敢で雄弁な実務家と政治家が必要です。
結論
ルイスは、統合的ケアと解釈的実践をジェネラリズムの「2つの面」として説明しました。彼は次のように述べています。 " … 人間中心のケアに基づいたパーソンセンタードケア[解釈的実践] は、古風で覇気がないないように見えるかもしれません… "
統合したジェネラリズムモデルは、ケアの両方の次元について人々が異なる考え方を支援するためのデバイスであり、左上の象限から他の3つの象限にリソースをシフトする理論的根拠のためのものです。統合されたケアの技術的提供の量が増えただけでは、量と需要の増加という今日の主要な課題に対処できません。解釈的技術の使用は、より少ない薬でより多くを達成するための重要なメカニズムです。プロトコルとシステムルールではなく、患者と開業医を臨床決定の中心に配置します。
このようなスキルは、非特定のプレゼンテーションと複雑なニーズを持つ個人の継続的な予防的ケアの両方を管理するという二重の必須条件を達成するために重要です。2つの面を一緒に考慮し、さまざまな象限に最適化された柔軟な配信システムを開発することで、解釈的ジェネラリズム、つまり強力なパーソンセンタードプライマリケアを大規模に実現できます。
統合的ケアと解釈的実践の2つの軸を意識するという主張でした。
最後まで読んでいただきありがとうございました。